Экзофтальм при отеке мозга
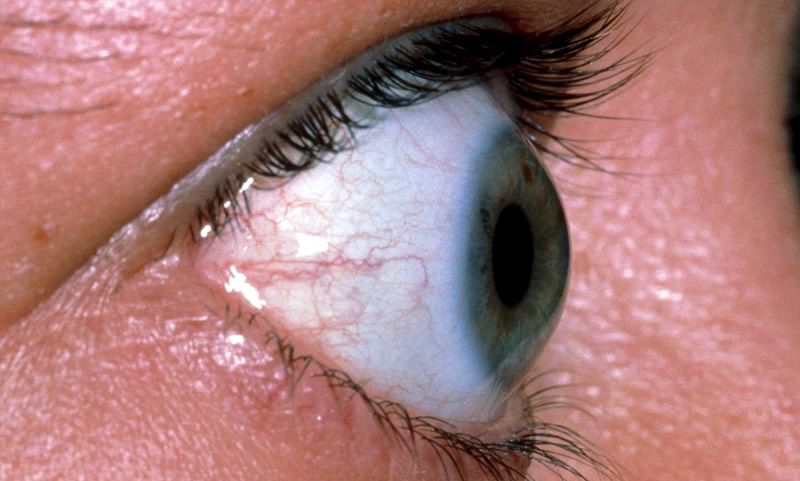
Экзофтальм – это медицинский термин, характеризующий выпуклость (выпячивание) глазного яблока из орбит. Термин «экзофтальм» часто используется взаимозаменяемо с термином «проптоз». Но речь идет об одном и том же симптоме.
Нередко экзофтальм (выпученность глаз) путается с обычной выпуклостью. Выступающие глаза («навыкате») возникают, когда оба глаза выступают из орбит из-за поражений, занимающих пространство. Наиболее часто речь идет об отеке мышц, жира и тканей в пространстве позади глаз. Это приводит к подверганию большей части роговицы воздействию воздуха (высыханию), что затрудняет сохранение влаги и увлажнение глаз. В крайних случаях такое состояние может привести к существенному увеличению давления на зрительный нерв, и закончиться потерей зрения.
Экзофтальм – это в основном наследственное явление, в большинстве случаев, речь не идет о болезни. Тем не менее, его внезапное появление требует внимания, поскольку экзофтальм может быть связан с более серьезным заболеванием.
Экзофтальм может не иметь связи с каким-либо заболеванием. Но, этот симптом нередко сопровождает некоторые болезненные состояния.
Выпученность глаз может вызываться различными болезнями, расстройствами. Поэтому для назначения эффективного терапевтического подхода важно определить первичную причину патологии. Наиболее часто проптоз сопровождает заболевание щитовидной железы – офтальмопатию Грейвса. Это аутоиммунное расстройство, регистрирующееся у 1/3 людей, страдающих гиперактивностью щитовидной железы (гипертиреозом), спровоцированной болезнью Базедова.
Наиболее часто заболевание диагностируется у женщин 30-35-летнего возраста. Фактор риска – курение. Аутоиммунное расстройство – это патологическое состояние, при котором иммунная система человека атакует собственные клетки.
В международной классификации болезней МКБ–10 экзофтальм имеет код H06.2.
Причины экзофтальма
Экзофтальм – это признак патологии орбиты или смежного участка, расположенной либо в области лица, либо в черепной полости. Экзофтальм также может быть выражением системной болезни. Выступ глазного яблока бывает односторонним или двусторонним, глазная щель – расширенной, ее затвор – неполным (лагофтальм). Рассмотрим наиболее частые причины экзофтальма подробнее:
Черепные патологии
Экзофтальм возникает при аномалиях развития черепа и всех заболеваниях, которые имеют отношение к черепным костям (акроцефалия, турицефалия, краниофациальные дизостозы, гаргоилизм и т.д.). Чаще всего расстройство вызывается увеличением количества орбитального жира при воспалении, кровеносных и эндокринных нарушениях, в случае наличия опухоли или системной болезни.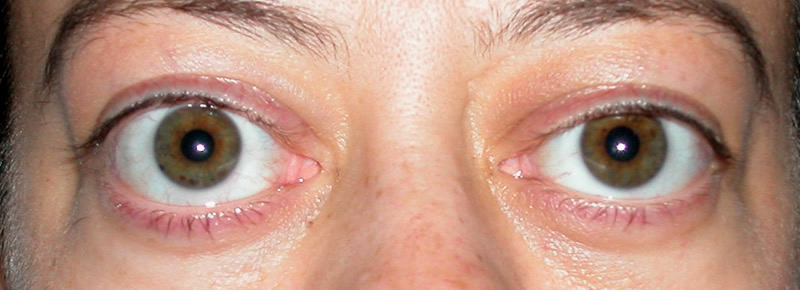
Острое воспаление орбиты
Воспаление в редких случаях начинается с прямой инфекции орбитальный ткани после травмы. Чаще имеет место переходный воспалительный процесс из окрестности на орбиту. Самые частые заболевания, вызывающие острое воспаление орбиты и, следовательно, экзофтальм:
- панофтальмия;
- тенонит;
- воспаление слезной железы и слезного мешка;
- гнойные процессы на коже лица, век, носа и околоносовых пазух;
- воспаление зубного происхождения – особенно опасны остеомиелит верхней челюсти у детей, инфекции ушей и черепные инфекции.
В клинической картине преобладают боль, воспалительный отек век, хемоз конъюнктивы и различная степень ограничения подвижности глазного яблока. Наиболее опасное осложнение острых воспалений орбиты – тромбофлебит пещеристого синуса, проявляющийся следующими симптомами:
- боль в лобной и глазной области;
- гипералгезия 1-ой ветви тройничного нерва;
- отечность век, корня носа;
- быстрая протрузия глаза;
- офтальмоплегия;
- изменение общего состояния.
Хроническое воспаление орбиты
Наиболее распространенная причина – неспецифические воспаления, клинически обозначаемые псевдоопухолями. Сюда относятся следующие состояния:
- грануляции вокруг инородного тела или организованной гематомы;
- реактивное воспаление из-за инфекции из окружающей среды;
- хронический офтальмомиозит.
Специфическое хроническое воспаление орбиты встречается очень редко и включает: туберкулез в виде периостита по орбите или сифилис.
Очень редкие заболевания, вызывающие хроническое воспаление орбиты и экзофтальм, – саркоидоз, паразитарные инфекции.
Невоспалительный экзофтальм может быть вызван ретробульбарной гематомой спонтанной или травматической этиологии.
Нарушения кровообращения
Нарушения кровообращения – это серьезная причина экзофтальма. Симптом не постоянный, проявляется при местном повышении давления (маневр Вальсальвы, удерживание дыхания, когда происходит усиленное заполнение расширенного сосуда века и конъюнктивы).
Эндокринные расстройства
Экзофтальм эндокринного происхождения (тиреотоксический) возникает, преимущественно, при болезни Базедова. Характеризуется триадой симптомов, типичных для этого заболевания:
- пучеглазием;
- зобом;
- тахикардией.
Выпячивание глазного яблока, как правило, аксиальное, двустороннее. Диагностические трудности иногда вызывает односторонний экзофтальм (кроме эндокринологического обследования, постановить диагноз помогают многочисленные глазные признаки – симптом Грефе, Харвата, Мебиуса и т.д.).
Злокачественный экзофтальм (тиреотропный) может ассоциироваться с гипертиреозом и тиреотоксическим экзофтальмом, реже происходит после тиреоидэктомии. В этиологии заболевания предполагается нарушение функции гипориллированного гормона щитовидной железы. Течение заболевания может быть настолько драматичным, что для сохранения зрения необходимо выполнение декомпрессии орбиты.
Опухоли орбиты
Доброкачественные опухоли, сопровождающиеся экзофтальмом, включают:
- кисты;
- дермоиды;
- мукоцеле;
- менингоэнцефалоцеле.
В зависимости от расположения и скорости роста, даже доброкачественные новообразования могут серьезно угрожать зрению.
Среди злокачественных опухолей наиболее распространены следующие:
- саркомы;
- карциномы;
- эндотелиомы.
В этиологии экзофтальма участвуют также метастазы из других анатомических участков. В орбиту прорастают опухоли из окружающей среды (напр., из черепной ямки) или из самого глаза.
Болезнь Хенда-Шюллера-Крисчена
Экзофтальм – типичный симптом этого редкого заболевания. Болезнь Хенда-Шюллера-Крисчена обуславливается размножением клеток Лангерганса, которые создают отложения в ряде тканей, включая ткани позади глаз.
Системные расстройства
Из системных заболеваний, вызывающих экзофтальм, наиболее часто встречаются лейкозные инфильтратов в глазнице. Реже признак вызывается интоксикацией (в частности, отравлением свинцом, кокаином, парафенилендиамином).
Виды экзофтальма
При оценке экзофтальма принимается во внимание его степень и направление. Объективно измерить пучеглазие можно экзофтальмометром. При постановке диагноза следует исключить ложный экзофтальм.
Расстройство делится на следующие виды:
- Экзофтальм аксиальный (простой). Выступает вперед само глазное яблоко вдоль сагиттальной оси. Девиация означает отклонение глаз в стороны или в вертикальном направлении, дислокация – полное выхождение глаза из полости глазницы.
- Выраженный экзофтальм. Патогенетические факторы включают асимметрию глазных щелей, расширение гомолатеральной или, наоборот, сужение контралатеральной глазной щели (ретракция верхнего века при тиреотоксикозе, синергическая реакция при контралатеральном птозе, врожденная короткость век, паралитический или рубцовый лагофтальм).
- Псевдоэкзофтальм (ложный). Выпуклость верхней части роговицы не вызывается орбитальным расширением, воспалительным, кровеносным расстройством. Она обусловлена увеличением глазного яблока при гиброфтальме (причина – инфантильная глаукома), высокой осевой близорукостью, прямым параличом глазных мышц.
- Пульсирующий экзофтальм. Чаще всего обуславливается артериовенозной аневризмой пещеристого синуса спонтанной или травматической этиологии.
- Перемежающийся (интермиттирующий) экзофтальм. Вызывается орбитальным варикозом, клинически проявляется при наклоне, внезапном повороте головы, повышении давлении в орбите.
Симптомы экзофтальма
Пучеглазие – это, преимущественно, симптом другой болезни. Клиническая картина может включать следующие проявления:
- заметно выпученные глаза;
- чрезмерная сухость глаз;
- заметный белый цвет между верхней частью радужной оболочки и веками;
- боль в глазах;
- покраснение.
Расстройство может сопровождаться симптомами повышенного уровня гормонов щитовидной железы, среди которых:
- бессонница, общая усталость;
- ускоренное сердцебиение;
- потеря веса;
- мышечная слабость;
- тремор;
- повышенное потоотделение;
- нервозность, беспокойство.
Сопровождающие признаки зависят от первичного заболевания.
Лечение экзофтальма
Лечение экзофтальма зависит от основной причины расстройства. Независимо от первичной болезни, рекомендуется применение увлажняющих капель, т.к. глаза подвергаются чрезмерному воздействию воздуха, вследствие чего пересыхает слизистая. Чаще всего в целях увлажнения используются искусственные слезы.
Если экзофтальм появился из-за болезней щитовидной железы, то применяют введение радиоактивного йода, снижающего ее активность. Лечение (в соответствии со стадией заболевания) длительное и занимает месяцы. Существует опасность полного прекращения активности щитовидной железы с низким уровнем гормонов в крови. Но эта ситуация решаема – прием этих гормонов достаточно распространенный, не обременительный для пациентов.
Если причина экзофтальма – онкологическое заболевание, назначаются соответствующие терапевтические процедуры (химиотерапия, лучевая терапия и т.д.).
Важно также устранение факторов риска, на которые человек может оказать влияние (в частности, отказ от курения).
Источник
Отечный экзофтальм: клиника и проявления
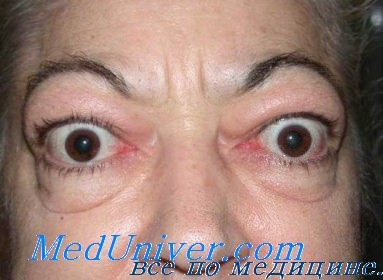
Отечный экзофтальм имеет широкий спектр симптомов. Степень их выраженности зависит от степени компенсации патологического процесса. Появлению глазной симптоматики часто предшествует эмоциональный стресс. Орбитальный симптомокомплекс начинается с преходящего, затем стационарного отека периорбитальных тканей. Больной в это время предъявляет жалобы на рези в глазах, ощущение инородного тела. Иногда отеку предшествуют легкий интермиттирующий птоз верхнего века и диплопия при взгляде кверху или кнаружи. Возможен «стеклянный» хемоз.
Экзофтальм невелик, выстояние глаз по сравнению с нормой не превышает 4-5 мм. Нередко в этот период обращает на себя внимание так называемый симптом креста — увеличение калибра и извитость эписклеральных сосудов в зоне прикрепления экстраокулярных мышц. Репозиция глаза умеренно затруднена.
Все это приводит к повышению внутриорбитального давления, развивается венозный стаз в орбите, резко увеличивается экзофтальм, «стеклянный» хемоз переходит в красный. Верхнее и нижнее веко утолщены, напряжены. Экзофтальм увеличивается до 27-30 мм, утолщение и напряжение тканей век, хемоз конъюнктивы делают невозможным смыкание глазной щели. Репозиция глаза в этот период обычно резко затруднена. Отек орбитальных тканей может привести к сдавлению цилиариых нервов.
Нарушается чувствительность роговицы, развивается так называемый роговичпый вариант очечного экзофтальма. Несмыкание глазной щели отражается на потерявшей чувствительность роговице: возникают ее эрозии и краевые инфильтраты, постепенно формирующие сплошную язвенную поверхность. Возможны гнойное расплавление роговицы и перфорация. Отмечается напряженность в орбитальных тканях, повышается давление в эписклеральных венах, что приводит к внутриглазной гипертензии. У больных отечным экзофтальмом иногда одновременно диагностируют и первичную глаукому.
D. Buschmann вообще повышение внутриглазного давления у больных с выраженным эндокринным экзофтальмом расценивает как псевдоглаукому, связанную с ошибками аппланационной тонометрии. Присоединение эндокринной офтальмопатии усугубляет уже текущий глаукоматозный процесс, и компенсация внутриглазного давления на фоне медикаментозной терапии может перейти в декомпилированную форму. Поражение роговицы или диска зрительного нерва приводит к глубокой инвалидизации этих больных.
По наблюдениям А.Ф. Бровкиной, у 10% больных отечным экзофтальмом наряду с его увеличением возникают застойные изменения на глазном дне. При эндокринной офтальмопатии оптическая нейропатия развивается у 3,65-6% больных. Чаще (почти в 4 раза!) страдают женщины, билатеральные поражения наблюдаются в 2 раза чаще монолатеральных. Начало оптической нейропатии характеризуется расширением ретинальных вен, затем появляются элементы отека диска зрительного нерва.
В тяжелых случаях картина глазного дна имитирует застойные диски зрительного нерва с резким снижении зрительных функций. Ранее оптическую нейропатию описывали только у больных декомпенсированной формой отечного экзофтальма. Ранним признаком развивающейся катастрофы в зрительном нерве является быстрое снижение остроты зрения. Исследования, проведенные в последние годы, показали, что поражение зрительного нерва сопровождает не только декомпенеированную, но и субкомпенсированную стадию отечного экзофтальма. Частота ее при этом может достигать 70%, протекает, как правило, билатерально.
В стадии субкомпенсации оптическая нейропатия офтальмоскопически проявляется расширением ретинальных вен, это так называемая начальная оптическая нейропатия. На фоне минимальных офтальмоскопических изменений на глазном дне (расширение ретинальных вен) появляются изменения в периферическом поле зрения или небольшое снижение центрального зрения. В стадии декомпенсации процесса проявления оптической нейропатии усугубляются. На глазном дне превалируют отек и гиперемия диска, резкий венозный стаз (развитая форма оптической нейропатии). Иногда появлению застойного диска предшествует центральная скотома.
Однако при выраженной оптической нейропатии может сохраняться нормальная острота зрения. При очечном экзофтальме чаще всего выявляют снижение чувствительности поля зрения или периферические скотомы. Известно, что зрительный нерв менее чувствителен к растяжению, чем к компрессии. Этим можно объяснить отсутствие корреляции между степенью экзофтальма и объемом поражения экстраокулярных мышц и тот факт, что при большем экзофтальме чаще наступает расплавление роговицы, а при меньшем может присоединиться оптическая нейропатия.
Причину этого симптомокомплекса можно объяснить сдавлением папилломакулярного пучка, расположенного за глазом парацентрально снизу и снаружи. Преимущественное поражение 3-4 мышцу вершины орбиты является причиной застойного диска зрительного нерва.
По этому критерию целесообразно выделять стадии компенсации, субкомпенсации и декомпенсации, что позволяет определять как вид лечения, так и его алгоритм.
Учебное видео прибор и методика экзофтальмометрии

— Также рекомендуем «Эндокринная миопатия. Ограничения движения глаз при эндокринной офтальмопатии»
Оглавление темы «Болезни глаза и орбиты»:
- Патогенез эндокринной офтальмопатии при гипертиреозе
- Клиника эндокринной офтальмопатии и ее формы
- Тиреотоксический экзофтальм. Клиника экзофтальма при тиреотоксикозе
- Отечный экзофтальм: клиника и проявления
- Эндокринная миопатия. Ограничения движения глаз при эндокринной офтальмопатии
- Кровонабжение глаза. Артерии и вены глазного яблока
- Каротидно-кавернозное соустье. Варикозное расширение вен орбиты
- Аневризма верхней глазной вены. Кровоизлияния в орбиту
- Воспаление орбиты — субпериостальный абсцесс
- Ретробульбарный абсцесс. Целлюлит или флегмона орбиты
Источник
 Для дифференциальной диагностики экзофтальма надо решить несколько вопросов:
Для дифференциальной диагностики экзофтальма надо решить несколько вопросов:
- Определить, истинный это экзофтальм или ложный.
- При истинном экзофтальме определить его генез.
- Определить локализацию процесса.
После этого решаются остальные вопросы уточнение диагноза инструментальными методами и планирование лечения.
Итак, экзофтальм может быть истинным и ложным.
Ложный экзофтальм не подлежит ни лечению, ни динамическому наблюдению, ни обследованию.
- Появляется, как правило, после 35 лет, проявляется асимметрией скелета. Одна из причин ложного экзофтальма — врожденная асимметрия лицевого скелета.
- Вторая причина — это монокулярная миопия от 4,0 дптр и выше, которая дает картину ложного экзофтальма за счет удлинения передне-задней оси глаза.
- Третья причина — тиреотоксическая ретракция верхнего века, за счет расширения глазной щели симулируется картина ложного экзофтальма.
Истинный экзофтальм может быть стационарным, интермиттирующим или перемежающимся и пульсирующим.
Причина пульсирующего экзофтальма — сосудистая патология в орбите и краниорбитальная патология.
- Чаще всего это каротидно-кавернозное соустье, при котором резко увеличивается верхняя глазничная вена за счет заброса в нее артериальной крови из каротидного синуса, и вена начинает пульсировать.
- Вторая причина, встречающаяся значительно реже — это аневризма слезной артерии или глазничной артерии.
- Третья — опухолевые изменения, чаще всего злокачественные опухоли орбиты, разрушающие верхнюю стенку орбиты или обильно васкуляризированные. Иногда картину пульсирующего экзофтальма может дать доброкачественная опухоль.
К примеру, нейрофиброма, за счет своей плотной консистенциив результате длительного пребывания в орбите может привести к резкому истончению и нарушению целости верхней стенки орбиты, что в свою очередь даст картину пульсирующего экзофтальма.
Врожденные дефекты костной стенки орбиты, сопровождаающиеся мозговой грыжей, тоже могут давать картину пульсирующего экзофтальма.
Как дифференцировать сосудистые и опухолевые процессы?
Обратите внимание, что при каротидно-кавернозном соустье в 25% случаев пульсации и не бывает. Однако есть один прием, который помогает дифференцировать опухолевой процесс от сосудистого. Офтальмолог обязан аускультировать верхний внутренний угол орбиты, то место, где проходит угловая вена, которая, прободая тарзоорбитальную фасцию, принимает участие в формировании верхней глазничной вены. На эту область ставят фонендоскоп, при кавернозном соустье слышен нежный, дующий шум, ритмичный с пульсацией сонной артерии. Пальпируют и придавливают сонную артерию, шум исчезает или уменьшается, отпускают — шум возобновляется. В этом случае офтальмологу делать нечего, ставим диагноз «каротидно-кавернозное соустье» и направляем к нейрохирургу, он сам делает ангиографию.
Перемежающийся или интермиттирующий экзофтальм, как правило, возникает при варикозном расширении вен орбиты. Заболевание врожденное, может возникать с первым криком ребенка, иногда проявляется на 2-3-м десятилетии жизни, все зависит от плотности венозных стенок орбиты. Что характерно, в состоянии покоя и в горизонтальном положении никакого экзофтальма нет, он возникает при резком наклоне книзу, повышении внутриорбитального давления, напряжении, кашле, тугом воротничке. Как только напряжение в угловой вене падает, так сразу же исчезает экзофтальм.
Иногда к интермиттирующему экзофтальму относят отек Квинке, но он отличается тем, что проявляется быстро, держится 1-2 дня и также быстро исчезает. При варикозном расширении все зависит от положения головы пациента, и основная причина — варикозное расширение вен орбиты.
Наиболее труден для диагностики стационарный экзофтальм, который по своему характеру может быть осевым, когда патологический процесс расположен непосредственно за глазом и выпирает глаз прямо кпереди, а также экзофтальм может быть со смещением глаза, причем смещение всегда направлено в сторону, противоположную патологическому процессу.
Когда развивается осевой стационарный экзофтальм? Он развивается в тех случаях, когда патологический процесс расположен вовнутреннем хирургическом пространстве.
Во внутреннем хирургическом пространстве, как правило, локализуются длительно существующие опухоли: кавернозные гемангиомы, невриномы, нейрофибромы, располагающиеся по наружной половине зрительного нерва. Они сопровождаются нарушением зрачковой реакции.
При локализации опухоли у вершины орбиты, во внутреннем хирургическом пространстве, может быть застойный диск зрительного нерва с длительным сохранением зрительных функций, либо первичная атрофия зрительного нерва. В случае длительно существующей гемангиомы, если больной с экзофтальмом долго не обращается к врачу, иногда десятилетиями, застойный диск переходит во вторичную атрофию. Кроме того, при наличии процесса у заднего полюса глаза рефракция изменяется в сторону ее ослабления.
Экзофтальм со смещением развивается при локализации процесса в наружном хирургическом пространстве. Если патологический процесс локализуется снизу снаружи, глаз смещается кпереди, кверху, кнутри. Если процесс снизу внутри, то смещение идет кверху, кнаружи, кпереди, и так далее, то есть всегда глаз смещается в зону, противоположную локализации патологического процесса.
При локализации образования в наружном хирургическом пространстве, при экзофтальме в 5-6 мм образование доступно пальпации. Поэтому необходимо пальпировать орбитальные края и зону между глазом и орбитальным краем. Но при экзофтальме больше 6 мм, во время пальпации нужно придерживать полуопущенное верхнее веко, так как может быть вывихивание глазного яблока.
В наружном хирургическом пространстве в верхне-наружном отделе располагаются опухоли слёзной железы. Из доброкачественных опухолей — это, так называемая плеоморфная аденома, которая проявляется вначале легким смещением книзу кнутри, экзофтальма еще нет. По мере роста опухоли кзади появляется экзофтальм и вместе с ним характерный симптом, который могут давать не только опухоли слезной железы, но и другие опухоли, расположенные в верхненаружном отделе, — изменение рефракции.
Если у взрослого человека при небольшом экзофтальме появилась небольшая миопия необходимо провести ультразвуковое обследование. Если опухоль находится сверху или в верхне-наружном отделе, усиливается компрессия на глаз, увеличивается передне-задняя ось и рефракция изменяется в сторону ее усиления. При неинкапсулированной опухоли, чаще аденокарциноме слезной железы, когда она инфильтрирует окружающие ткани и неравномерно давит на глаз, к измененной рефракции добавляется и астигматизм. Вот эти односторонние, внезапно появившиеся изменения рефракции свидетельствуют о длительно существующих процессах в верхне-наружных отделах орбиты.
При локализации процесса в верхне-внутреннем отделе наружного хирургического пространства, где проходит надблоковый нерв, одним из признаков является чувство гипостезии. Это харак терно для неврином и помогает отдифференцировать невриному от дермоидных кист, которые локализуются в этой зоне.
Как дифференцировать, каковы причины стационарного экзофтальма?
Причин множество. Это и эндокринные расстройства, и воспалительные (абсцессы, флебиты и др.), и опухолевые.
Наиболее частая причина — опухоли (первичные, вторичные, метастатические). Все опухоли, какого бы происхождения они не были, могут быть инкапсулированными или инфильтративно растущими, клиническая картина при этом разная.
К инкапсулированным относятся все доброкачественные опухоли орбиты, некоторые врожденные опухоли, типа тератом, которые могут иметь злокачественный компонент и быть колоссального размера, но при этом сохраняют свою капсулу. И в какой-то степени инкапсулированными мы можем назвать вторичные опухоли, чаще кранеорбитальные. Распространяясь из полости черепа, они разрушают верхнюю стенку орбиты, но на первом этапе не прорастают надкостницу, такие варианты бывают.
Итак, для инкапсулированных опухолей характерен медленно нарастающий стационарный экзофтальм, нередко бывает, что пациент случайно замечает асимметрию положения глаза, при этом подвижность глаза всегда сохранена, но затруднена репозиция или смещение глаза кзади.
В норме за счет пластичности орбитальной клетчатки и S-образного изгиба зрительного нерва глазное яблоко удается репонировать кзади на 4-6 мм, это было доказано с помощью орбитотонометров.
Представим, что инкапсулированный патологический процесс локализован сразу за глазом, у заднего полюса. Вначале репозиция будет затруднена, потому что задний полюс глаза упирается в новообразование, а дальше, так как имеется жировая клетчатка, преодолевая сопротивление, глаз будет немного смещаться. Такой признак говорит о том, что есть образование непосредственно за глазом.
Представим, что образование находится у вершины орбиты, в апикальной части, где сходятся все мышцы. Между задним полюсом и образованием имеется орбитальная клетчатка, она податлива. Поэтому в данном случае начало репозиции глаза будет свободным, но полная репозиция оказывается невозможной из-за того, что упирается в образование.
Может ли меняться объем движении при инкапсулированных опухолях и при стационарном экзофтальме?
Может, когда опухоль своим размером превышает размер глаза и, находись в наружном хирургическом пространстве, давит на любую прямую мышцу глаза, которая как гамак, изгибается в полость внутреннего хирургического пространства. Если опухоль под мышцей, то мышца скользит по ее поверхности; если опухоль изгибает мышцу, то мышца затруднена в своих действиях и появляется ограничение движения в сторону локализации процесса при смещении глаза в сторону, противоположную патологическому процессу.
При опухолях первичных, инкапсулированных почти никогда не бывает изменений со стороны переднего отдела и придатков глаза в виде невоспалительного отека век и периорбитальных юаней. Отёк конъюнктивы, век и периорбитальных тканей характерен для диффузного или инфильтративного процесса.
К таким процессам относится ложный тумор орбиты или псевдоопухоль орбиты, которая может быть представлена первичным идиопатическим миозитом или васкулитом орбиты. Инфильтративным характером течения характеризуются также все вторичные опухоли, распространяющиеся из век и придаточных пазух носа (гайморовой, основной, решетчатой, лобной), метастатические и первично злокачественные опухоли.
Все злокачественные опухоли орбиты характеризуются инфильтративным врастанием в окружающие здоровые ткани, но они никогда не прорастают в склеру и полость глаза. Из глаза — да, но в полость глаза — нет.
Что характерно для инфильтративно растущих образований?
Во-первых, более быстрое появление периорбитального невоспалительного отёка мягких тканей, отёка век. Затем может появиться диплопия в сторону локализации патологического процесса. Следующим симптомом развивается экзофтальм. Он может быть осевым, может быть со смещением, репозиция всегда резко затруднена. Из-за инфильтрации процесса резко нарушается отток из орбиты, развивается венозный застой, появляется хемоз, причем не белый, а сразу красный, нарушается трофика роговицы, со всеми вытекающими последствиями, может быть повышение ВГД.
Какие первичные процессы чаще всего дают такую картину? На первом месте, по мнению А. Ф. Бровкиной, аденокарцинома слёзной железы, на втором рабдомиосаркома орбиты, которая чаще встречается у детей, но и взрослые не являются исключением, на третье место следует поставить первичные раки.
Первичные раки орбиты это тетеротопические раки; это раки, развивающиеся из эпителиальных островков, которые эктопированы в орбиту в процессе эмбриогенеза. Это редко встречающиеся опухоли, порядка 5-8%, но их очень тяжело лечить.
Вторичные опухоли — это опухоли придаточного аппарата глаза, и чаще всего опухоли, развивающиеся из немых зон.
Раки верхней стенки гайморовой пазухи дают орбитальную симптоматику. У больного и гайморита нет, рак стелется по верхней стенке, быстро разрушая ее, переходит в орби ту, приподнимает надкостницу, прорастает её, нижнюю прямую мышцу, смещает глаз кверху, ограничивает подвижность книзу, появляется хемоз. Отоларинголог, только проведя контрастирование, обнаруживает опухоль верхней стенки.
Раки задних клеток решетчатого лабиринта. Прорастают в орбиту через естественные отверстия во внутренней стенке орбиты. У пациентов частые риниты, отоларингологи спохватываются при появлении экзофтальма со смещением кнаружи, с ограничением подвижности, хемозом и т.д. Вот эти задние решетчатые клетки очень коварны, они дают картину апикального синдрома; появляются осевой экзофтальм с затрудненной экспозицией, ограничение подвижности по всем направлениям, первичная атрофия зрительного нерва. В таких случаях помогает компьютерная томография, которая рано выявляет раки клеток решетчатого лабиринта.
Итак, наша задача при одностороннем экзофтальме
- предположить генез, т.е. чем он вызван (опухоли, воспаление, кисты);
- определить локализацию процесса (внутреннее (переднем, среднем, заднем отделе) или наружное хирургическое пространство);
- и решить, что делать с этими больными.
Источник
