Интенсивная терапия при отеке мозга
Оглавление темы «Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.»: Лечение при отеке мозга. Лечение отека головного мозга в стационаре.Данный вид медицинской помощи должен осуществляться в отделениях реанимации и интенсивной терапии и быть построен на нижеприведенных принципах лечения отека головного мозга (Ш. Ш. Шамансуров и др., 1995). Коррекция нарушения дыхания и сердечной деятельности. В зависимости от степени поражения ЦНС и тяжести состояния больных с тяжелыми формами отека, нарушения дыхания и сердечной деятельности могут быть первичными и вторичными. При их коррекции используются стандартные методики. Этиологическое лечение основного заболевания. Рациональное лечение отека мозга заключается в устранении самой причины, которая этот отек вызвала. Такое лечение возможно лишь тогда, когда первопричина отека точно известна. Однако даже устранение причины отека не обязательно приводит к его ликвидации. В таких случаях терапевтические воздействия необходимо направить на сам отек мозга. Следует указать, что ни один метод лечения не устранит отек вокруг опухоли, абсцесса или гематомы, если не ликвидирован первичный патологический очаг. Патогенетическая терапия отека направлена, в первую очередь, на устранение гипоксии как наиболее неблагоприятного фактора, способствующего развитию отека. Эта терапия направлена на нормализацию гемодинамики, ликвородинамики, метаболизма нейронов. Иными словами, терапия нацелена на коррекцию основных патофизиологических механизмов (циркуляторных, васкуляторных, тканевых), участвующих в развитии отека мозга. Коррекция гематоциркуляторных нарушений включает: При коррекции васкулярного (барьерного) фактора назначают следующие препараты: Иммуностимулирующая терапия включает применение тимозина, Т-активина, В-активина, тимогена, левамизола, пропермила, витаминов группы В. Коррекция тканевого фактора включает: Коррекция нарушений водно-электролитного обмена и дегидратационная терапия. Важным патогенетическим направлением лечения отека мозга является назначение дегидратационной терапии: Хирургическая коррекция отека мозга. Когда этиологический фактор отека мозга представлен экспансивным процессом (гематома, опухоль, абсцесс и т. д.), он может быть прерван только с помощью нейрохирургического вмешательства.
— Также рекомендуем «Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.» |
Источник
І. Этиопатогенетическая: устранение причины возникновение патологии; лечение основного заболевания; нормализация газообмена; стабилизация гемодинамики; коррекция КЛС, водно-электролитных сдвигов, метаболических процессов; дезинтоксикация; антиаллергическая терапия; иммунокорекция.
ІІ. Местная терапия отека мозга: нормализация мозговой гемодинамики, в частности микроциркуляции, реологических свойств крови; стабилизация клеточных мембран, уменьшение сосудистой проницаемости; инактивация протеолитических ферментов, вазоактивних веществ, свободнорадикальное окисление; нормализация мозгового метаболизма; гормональная терапия; нормализация внутричерепных объемов и коррекция нарушений водноэлектролитного обмена (адекватная инфузионная терапия, дегидратация, экстракорпоральная коррекция нарушений водно-электролитного обмена), применение блокаторов кальциевых канальцев; гипотермия.
ІІІ. Симптоматичная: устранение судорог; коррекция температурного гомеостаза; профилактическая антибактериальная терапия; коррекция нарушений функций внутренних органов; адекватное питание; интенсивное наблюдение и уход.
Нормализация газообмена обеспечивается за счет поддержания свободной проходимости дыхательных путей, оксигенотерапии, ИВЛ, которая проводится в режиме воздержанной гипервентиляции с РаСО2 4-4,4 кпа (30-33 мм рт. ст.). Она уменьшает кровенаполнение мозга и улучшает кровообращение, в ишемированих зонах, предотвращая дальнейшее нарастание отека мозга. Продолжение ИВЛ на фоне вазоконстрикции изменяет метаболизм мозга и уже не влияет на развитие отека. Особенно целесообразно применять ИВЛ в первые 24 ч с момента возникновения отека мозга.
Применение ГБО противопоказанно в связи с опасностью развития кислородной интоксикации и усиление отека-набухания мозга.
Стабилизация гемодинамики направлена на нормализацию ОЦК, системного АД, предотвращение развития гипо- и гипертензии, а также улучшение микроциркуляции (поддерживать гематокритное число на уровне 0,30-0,35 г/л), реологичних своиств крови. При гипертензии могут использоваться ганглиоблокатори (одновременно уменьшают проницаемость ГЭБ).
1. Нормализация мозговой гемодинамики обеспечивается путем улучшения микроциркуляции, реологических свойств крови, тонуса сосудов. Следует помнить, что быстрое восстановление кровообращения мозга является причиной развития значительных ишемических повреждений структур мозговой ткани. Для нормализации мозговой гемодинамики применяют: трентал -по 5 мл (100 мг) 2% раствора, лучше вводить внутривенно крапельно. Нормализует z-потенциал клеток, усиливает гликолитический процесс, уменьшает потерю калия клетками, не предопределяет возникновения «синдрома обворовывания». Детям — по 1-3 мг/(кг-сутки).
Курантил (дипиридамол) — не влияет на гемодинамику, не вызывает геморрагических осложнений, синдрома «обворовываний». Інгибует кинины. Применяют по 2 мл (10 мг) 0,5 % раствора. Детям — по 0,2-0,5 мг/кг. Компламин (теоникол, ксантинолу никотинат) — по 2 мл (300 мг) 15% раствора фракционно или крапельно. Препараты никотиновой кислоты могут ухудшать венозный отток, особенно при быстром введении. Кавинтон — устраняет артериальный ангиоспазм, повышает уровень выносливости к гипоксии, действует как антиагрегант. Не применяется при угрозе развития геморагии. Выборочно усиливает мозговое кровообращение. Нельзя применять вместе с гепаринином! Назначают в дозе 25-30 мг/кг, для детей — по 0,25-0,5 мг/(кг-сутки) 0,5 % раствора. Эуфилин — повышает потребность тканей в кислороде, не изменяя уровня окислительного фосфорирования. Способствует вазоконстрикции сосудов мозга, может обусловить возникновение «синдрома обворовывания«. При отеке мозга применяют с осторожностью. Доза — 6-20 мг/(кг-сутки), применяют в виде 2,4 % раствора, детям до 1 года этот же раствор вводят из расчета 1 мг/(кг-сутки), детям возрастом 2-4 года — 4 мг/(кг-сутки).
Венозному оттоку крови оказывает содействие положение больного на спине с поднятой верхней половиной туловища. Поворот головы в сторону, забрасывания ее назад повышают ВТПД.
Сермион (ницерголин) — кроме улучшения микроциркуляции, уменьшает проницаемость и ломкость капилляров. Детям вводят по 6-10 мг/(кг-сутки) 10 % раствора. Аналогичный за действием сульфокамфокаин — по 6- 25 мг/(кг-сутки). L- лизина сукцинат 0,1 % внутривенно 5,0 мл. Низкомолекулярные декстрани (реополиглюкин) применяют после стабилизации клеточных и сосудистых мембран, при гиперволемии их применение противопоказанно. Оказывают содействие перемещению жидкости в межклеточное пространство в сосудистое русло, которое улучшает микроциркуляцию. Опасно усиление отека мозга. Детям вводят по 10 мл/(кг-сутки.) при скорости введения 0,15-0 ,2 мл/(кг-мин). Допамин применяют из расчета 2- 5 мкг/(кг-мин) при вазодилатации мозговых сосудов.
Источник
Оглавление темы «Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.»:
1. Отек мозга. Определение отека мозга. Причины ( этиология ) отека мозга. Патогенез отека мозга.
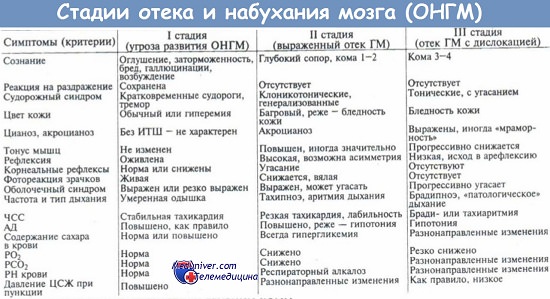
2. Клинические проявления отека головного мозга. Признаки отека мозга. Клиника отека мозга. Общемозговой синдром.
3. Синдром диффузного рострокаудального нарастания неврологических симптомов при отеке мозга. Дыхание Биота. Синдром дислокации мозговых структур.
4. Диагностика отека головного мозга. Принципы лечения отека мозга.
5. Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
6. Лечение при отеке мозга. Лечение отека головного мозга в стационаре.
7. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.
8. Клиника ( признаки ) миастенического криза. Клиника ( признаки ) миастении. Диагностика миастении. Диагностика миастенического криза.
9. Неотложная помощь при миастеническом кризе. Первая помощь при миастеническом кризе.
Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
Главная цель неотложной помощи — устранение угрозы для жизни перед транспортировкой больного в профильное лечебное учреждение для оказания специализированной медицинской помощи.
1. Производится устранение нарушений витальных функций организма.
2. Форсированный диурез осуществляется по дегидратационному типу (выведение жидкости превышает введение). Используется 20% раствор маннитола из расчета 1 — 1,5 г/кг/сут, 10% р-р альбумина — 100 мл, лазикс 40—80 мг в/в.
Примечание. В данной ситуации не используются гипертонические р-ры глюкозы (40%) и мочевины, т. к. они проникают через гематоэнцефалический барьер, накапливаются в веществе головного мозга, способствуя его гипергидратации.
3. Коррекция КЩС и электролитного состава крови по общепринятым методикам.
4. Устранение повышенной проницаемости гематоэнцефалического барьера: преднизолон в дозе 60—90 мг в/в 2—3 раза в день, дексаметазон первоначально 10—12 мг в/в, затем по 4 мг через 6 часов в/м, гидрокортизон до 1 г в сутки.
5. Коррекция артериальной гипертензни: эуфиллин 2,4% р-р — 10 мл в/в медленно, дибазол 1% р-р — 2—4 мл в/в, в/м или п/к, папаверина гидрохлорид 2% р-р — 4—6 мл в/м или п/к, при высоком АД используются ганглиоблокаторы, например, пентамин 5% р-р — 2 мл в разведении на 200—300 мл физраствора в/в капельно (требуется постоянный контроль АД!).

6. С патогенетической точки зрения, при отеке мозга показаны средства, обладающие свойствами гемостатиков и ангиопротекторов. Этими эффектами обладает дицинон (методика использования: см. тему Геморрагический инсульт. Неотложная помощь).
7. Купирование психомоторного возбуждения: диазепам 0,5% р-р — 2 мл в/м, дроперидол 0,25% р-р — 2—5 мл в/в, натрия оксибутират 20% р-р — 10—20 мл в/в капельно в течение 10—15 мин. в разведении на 100—150 мл физиологического раствора (струйное введение расчетной дозы оксибутирата само по себе может вызвать судорожный синдром);
8. Купирование гипертермического синдрома (при его наличии); судорожного синдрома (при его наличии) .
9. Улучшение мозгового метаболизма и кровообращения достигается в/в введением 20% р-ра пирацетама — 10 мл 2 раза в сутки.
10. Ингибиторы протеолитических ферментов: контрикал или трасилол медленно в/в капельно по 25000 ЕД на изотоническом растворе.
11. Кислородотерапия. Антигиноксанты. Глутаминовая кислота до 1 г в/в капельно, 2—3 раза в сутки, АТФ, цитохром С.
Примечание. Перечисление лечебные мероприятия адаптируются к конкретной ситуации.
— Также рекомендуем «Лечение при отеке мозга. Лечение отека головного мозга в стационаре.»
Источник
Лечение предусматривает в первую очередь этиопатогенетическую терапию — устранение причины и самой гипоксии, стабилизацию гемодинамики, устранение анемии и водно-электролитных нарушений. Несколько приподнятое положение головы уменьшает объем крови в полости черепа и является важным компонентом терапии отека мозга.
Специфическая терапия отека мозга включает следующие компоненты: нормализацию внутричерепных объемов — общего (объема самого мозга, ликвора и кровенаполнения) и регионарных, нормализацию гематоэнцефалического барьера, устранение чрезмерных патологических реакций, возникающих при раздражении «триггерных» зон, управление мозговым кровотоком и метаболизмом. К особым реакциям относятся, по-видимому, реакции, обусловленные аутоиммунной агрессией, развивающиеся к 3—6-му дню после поражения мозга. Для нормализации внутричерепных объемов используют осмотические диуретики. Практическое значениеимеют маннитол, глицерин и мочевина. Основное достоинство этих препаратов — быстрое уменьшение внутричерепных объемов мозговой ткани и ликвора. Основной недостаток (помимо вызываемых или общих нарушений водно-электролитного баланса)— кратковременность действия и преимущественно межклеточная дегидратация. При этом дегидратация клеток развивается главным образом в неповрежденных отделах мозга. Вследствие этого при использовании осмотических диуретиков возможно усугубление тяжести состояния больных: дегидратация преимущественно неповрежденных и гипергидратация пораженных отделов мозга может усугубить дислокацию и вклинение, а уменьшение межклеточных пространств — поражение клеток. Осмотические диуретики более эффективны при генерализованном поражении мозга; при очаговом поражении их эффект еще короче, а опасность дислокации больше. Осмотические диуретики следует применять для экстренной дегидратации, поддерживая в дальнейшем достигнутое уменьшение объема мозга и ликвора другими методами. Обязательное условие — устранение общих водно-электролитных нарушений.
При лечении отека мозга используют главным образом препараты для форсированного диуреза (фуросемид и урегит), препараты, регулирующие электролитный обмен (верошпирон и бринальдикс), и препараты, уменьшающие образование спинномозговой жидкости (диакарб). Фуросемид применяют в дозе 20—40 мг в/в или в/м. Его действие начинается через несколько минут и продолжается до 6 ч. Объем спинномозговой жидкости уменьшается на 40—70%, и несколько снижается объем мозга. Аналогично действиеурегита (этакриновой кислоты). При повторном введении быстродействующих салуретиков возможны развитие гипохлоремического алкалоза, тошнота, рвота, мышечные боли. При использовании этих препаратов необходимо контролировать водно-электролитный баланс. При задержке натрия, гипохлоремическом алкалозе целесообразно применение антагониста альдостерона — спиронолактона(альдактон, верошпирон) по 50 мг (4 раза в сутки). Он блокирует рецепторы почек к действию альдостерона: увеличивается диурез, выделяется натрий, задерживаются ионы водорода и калия. Действие препарата проявляется медленно, начинается на 2-е и достигает максимума к 5-м суткам. Однако натрий выводится преимущественно из клеток, что важно для терапии отека мозга. Натрийвыводящим салуретиком является бринальдикс. Его назначают внутрь (можно через зонд) по 20 мг 2—3 раза в сутки. Усиленный диурез продолжается 6—12 ч и сопровождается выделением натрия. Препарат особенно эффективен для устранения гипернатриемии, связанной е применением глюкокортикоидов.
При увеличении объема мозга, обусловленном повышенным образованием ликвора, целесообразно использовать диакарб (фонурит, диамокс, ацетазоламид) по 250 мг 1—2 раза в сутки. Диакарб одновременно уменьшает судорожные припадки. Необходим постоянный контроль КЩС, так как препарат вызывает метаболический ацидоз.
Глюкокортикоиды — в настоящее время основное средство терапии отека мозга. Их терапевтический эффект основан главным образом на стабилизации мембран, но, возможно, и является следствием подавления иммунного компонента, вызывающего отек мозга. Кроме того, глюкокортикоиды нормализуют тонус сосудов, что немаловажно для улучшения мозговой гемоциркуляции. Глюкокортикоиды используют в больших дозах — в среднем в пересчете на дексаметазон 16 мг/сут (по 4 мг через 6 ч в/в или в/м). Имеются данные об эффективности очень высоких доз — до 100 мг/сут, вводят их непродолжительное время — в течение 3 сут, затем дозу быстро снижают, чтобы к 7-ым суткам (если нет глюкокортикоидной недостаточности) отказаться от гормонов. Длительное использование глюкокортикоидов целесообразно лишь при терапии очагового отека, обусловленного опухолями. Обязательны контроль и нормализация водно-электролитного баланса, применение антибиотиков, антисептиков и мер, предупреждающих трофические нарушения.
Близки к глюкокортикоидам по механизму лечебного эффекта мембранные протекторы — ноотропил (пирацетам). Его вводят в/в капельно по 2 — 3 мл 2 — 3 раза в день.
Используют средства, нормализующие микроциркуляцию (реополиглюкин), поддерживая гематокрйт на уровне 32 — 35%. Терапия низкомолекулярными растворами эффективна только при условии адекватного ОЦК и стабилизации сосудистого эндотелия (рутин, аскорбиновая кислота); При отеке мозга, связанном с синдромом диссеминированного тромбоза, показан гепарин в дозах 5000 ЕД 4 раза в день.
Улучшение реологических свойств крови позволяет с большей эффективностью и с меньшим числом осложнений использовать искусственную гипотермию, лучше КЦГ. Все более широко используется ИВЛ в режиме гипервентиляции РС02 (30—33 мм рт.ст.), которая улучшает кровообращение в ишемизированных зонах за счет феномена Робина Гуда — уменьшение кровотока в зонах с нормальным кровообращением.
Определенные успехи достигаются с помощью ГБО в результате как феномена Робина Гуда, так и непосредственного уменьшения гипоксии в ишемизированных зонах мозга.
В последние годы для лечения отека мозга используют высокие дозы барбитуратов (тиопентал-натрия) —60-80 мг/кг в сутки обязательно сочетая с ИВЛ и поддерживая адекватную гемодинамику. Механизм защитного действия барбитуратов неясен; по-видимому, он обусловлен стабилизацией мембран и снижением потребности организма в кислороде.
При травматическом отеке мозга и увеличении объема мозга, вызванном окклюзионными процессами, показано хирургическое лечение: декомпрессионная трепанация, вентрикулярвый дренаж, восстановление свободной проходимости ликворопроводящихпутей, удаление мозгового детрита.
Источник
