Инсульт отек головного мозга прогноз жизни

Причина инсульта заключается в результате сужения или закупорки магистральных артерий и вен. Это сопровождается отеком головного мозга и проявляется как увеличение в околомозговой зоне количества жидкости, что приводит к возрастанию давление внутри черепа. Для человека это очень опасно, поскольку несвоевременное снижение давления может спровоцировать вклинивание в затылочные отверстия церебральных структур.
Механизм возникновения
 После инсульта отек мозга может развиваться по одной из возможных схем:
После инсульта отек мозга может развиваться по одной из возможных схем:
- Наиболее опасный вариант возникает при геморрагическом типе болезни, вызванном гематомой в структуре мозгового вещества. Повышенное давление при условии наличия скопления в субарахноидальном пространстве кровяных сгустков существенно увеличивает вероятность смертности;
- Клеточный застой или чрезмерное выделение в мозговое пространство клеточного вещества как следствие роста осмотического давления увеличивает объем ликвора (церебральной жидкости), что, в свою очередь, приводит к чрезмерному натиску на черепную коробку и мозг;
- Кровоснабжение клеток нервной ткани при инсульте нарушается, что приводит к застою в системе кровотока мозга. При нормальной работе органа все токсины, выделяющиеся в межклеточные структуры, устраняются кровеносной системой при ее исправной работе. Сочетание с критическим кислородным голоданием мозга, нарушенный поток крови своевременно не устраняет токсины. Это стимулирует клетки выделять жидкость, что вызывает цитотоксическое поражение.
Распространенные причины
Патологическое состояние возникает только из-за роста в черепе межклеточного вещества и ликвора. Факторы, непосредственно приводящие к развитию заболевания, чаще всего следующие:
- рост давления плазмы крови;
- трансформация баланса крови в сторону щелочного состава уменьшает ее текучесть;
- дефицит питательных веществ и кислородная недостаточность вызывает уменьшение интенсивности транспортировки веществ;
- расстройство в магистральных артериях и венах нормального кровообращения;
- сбой в клетках мозга энергетического обмена вызывает локальное воспаление и застойные явления в пораженных участках, что формирует увеличение клеток из-за большого объёма избыточной жидкости.
Виды
 Различают два основных типа:
Различают два основных типа:
- Вазогенный — скопление в межклеточной зоне жидкости;
- Цитотоксический — отёчность самих клеток ткани.
При нарушенной проницаемости стенок кровеносных сосудов человек частично может утратить подвижность части тела, это называется парезом. При более тяжелых формах больной может впасть в кому или пострадать от паралича конечностей.
Виды отека мозга в зависимости от объёма вовлеченности тканей органа в повреждение:
- генерализованный — охватывает оба полушария;
- диффузный — только одно из полушарий;
- локальный — происходит с чётким расположением повреждения только в области повреждённых тканей.
Симптомы
Отёк конечностей или части тела легко обнаружить визуально, что для внутренних органов является невозможным. Начало заболевания необходимо диагностировать как можно раньше, поскольку отёк мозга имеет серьёзные последствия. Признаки заболевания:
- Человек испытывает сложности с пространственной ориентацией и координацией движений;
- Полная или частичная бесконтрольность органов чувств, возможна слепота или существенное снижение зрения;
- Беспричинная рвота или приступы тошноты;
- Резкая приступообразная боль в области головы.
Важно! Если у человека проявляется хоть один из перечисленных признаков, необходимо принимать экстренные меры: оказать первую медицинскую помощь, госпитализировать больного.
Клиническая картина
 Причиной возникновения интенсивных головных болей при отеке мозга является рост давления внутри черепа из-за увеличения объема тканей органа.
Причиной возникновения интенсивных головных болей при отеке мозга является рост давления внутри черепа из-за увеличения объема тканей органа.
Появление припухлости может фиксироваться и на других частях тела, на лице или конечностях, как реакция организма для компенсации давления.
Отечность мозга подозревается в случае появления следующих признаков:
- судорожный синдром;
- полная или частичная амнезия;
- ступор, иное расстройство сознания, кома;
- неспособность контролировать правильный дыхательный ритм, отдышка;
- дисфункция ориентации во времени и пространстве;
- дезорганизация или потеря органов чувств (частичная или полная);
- не связанные с работы пищеварительной системы приступы рвоты, тошноты;
- резкие головные боли с прогрессирующим усилением.
Справка! Пикового значения отёк мозга достигает по истечению суток с момента приступа. Врачам не всегда удается своевременно оказать помощь при стремительном отеке мозга, поэтому настолько часто фиксируется летальные исходы.
Методы диагностики
 Врачи проверяют нарушение неврологического характера и внутричерепное давление для постановки правильного диагноза.
Врачи проверяют нарушение неврологического характера и внутричерепное давление для постановки правильного диагноза.
Наиболее точным способом определения наличия отечности считается КТ и МРТ.
Дальнейшие мероприятия по обследованию пациентов заключаются в общем анализе крови, измерении артериального давления, коаулограмме. Если у пациента повышенное давление, то ему дают ингибиторы или бета-блокаторы.
Комплекс мер по аппаратной диагностике отечности головного мозга:
- спинномозговая пункция, ЭКГ и другие методы;
- ультразвуковая допплерография;
- церебральная ангиография;
- МР-ангиография и томография;
- компьютерная томография;
- стационарное обследование;
- лабораторные исследования по результатам анализа крови;
- регулярное использование тестов, визуальное наблюдение;
- сбор данных о перенесенных пациентом заболеваниях.
На основании вышеперечисленных методов врач узнает для определения степени и характера отека мозга следующую информацию:
- состояние сосудов и тканей мозга;
- объем поражения органа;
- тип и характер отёка.
Первая помощь
 Для развития заболевания достаточно всего полчаса, поэтому важно незамедлительно оказать пациенту с подозрениями на инсульт первую медицинскую помощь.
Для развития заболевания достаточно всего полчаса, поэтому важно незамедлительно оказать пациенту с подозрениями на инсульт первую медицинскую помощь.
Больному дают успокоительные и снижающие давление препараты.
В некоторых случаях делается ледяной компресс.
Для предупреждения повторных приступов и локализации поражения мозга пациенту делается КТ. При необходимости дополнительно проводят полный анализ крови и МРТ.
Как проводится лечение
Изначально целесообразно применять медикаментозное и консервативное лечение. Для лечения используют следующие группы лекарств:
- Диуретики — служат для экстренной эвакуации из мозга излишков жидкости. К дренажу околомозговой области и трепанации черепа прибегают в исключительных случаях;
- Антигипертензики — используются в случае иного генеза при вторичной гипертензии, чтобы снизить давление и излечить гипертонию, если на тонометре показатели превышают отметки 180 на 100;
- Ноотропы — служит для быстрого восстановления клеток мозговых тканей;
- Антикоагулянты — нормализуют состав крови и ее текучесть;
- Антиагреганты — принимаются с целью предотвращения и профилактики тромбообразования в сосудах мозга, улучшают кровообращение;
- Обезболивающие — купируют основной симптом — головную боль;
- Противосудорожные — помогают предотвратить мышечные спазмы. Нормализуют состояние больного.
Для выявления стадии прогрессирования патологии в стационарных условиях производится диагностика характера течения заболевания. При выявлении отёка мозга на начальных стадиях врач полагается на эффективность медикаментов разных групп.
В случае позднего обнаружения инсульта используются радикальные методы — хирургия:
- Трепанация черепа — самый эффективный способ незамедлительного снижения давления в черепной коробке. При возможности операция позволяет устранить причину отёка и в будущем;
- Установка катетера — после вскрытия черепа именно это приспособление служит для удаления лишней жидкости, необходимое мероприятие при геморрагическом инсульте.
Полезное видео по теме:
Прогноз для жизни
 После инсульта в периоде развития болезни отечность мозга может усложняться из-за различных факторов:
После инсульта в периоде развития болезни отечность мозга может усложняться из-за различных факторов:
- онкологические новообразования в головном мозге;
- повторный геморрагический или ишемический инсульт;
- сильный удар головы или травмы черепа;
- патологии головного мозга инфекционного происхождения, например, энцефалит и менингит.
Спровоцировать отечность в системе кровообращения мозга может даже восстановление после нарушений.
Наиболее часто встречающиеся последствия отека мозга следующие:
- кома или летальный исход;
- падение умственной активности;
- потеря памяти;
- изменения психики;
- нарушение работы органов осязания;
- парез или частичный паралич.
Чем более обширное поражение мозговых тканей — тем серьёзнее последствия и сложнее возвращение к полноценной жизни. Зачастую адекватную оценку состояния и примерные прогнозы о последствиях можно получить только после снятия острого периода заболевания.
ВАЖНО! При отеке мозга путь кислорода от крови к нейронам увеличивается. Поэтому даже при восстановлении физических показателей к нормальному уровню не приведет к незамедлительному восстановлению способностей. Причина кроется в гипоксии мозга.
Говорить о возможности полного восстановления потерянных способностей можно только при благоприятных факторах и быстрому реагированию, госпитализации, проведении мероприятий первой медицинской помощи.
Отек мозга – это частое последствие инсульта, как ишемического, так и геморрагического. Пациент должен быть полностью под контролем врача, чтобы была вовремя предоставлена медицинская помощь. Только в таком случае отек пройдет без последствий для организма.
Источник
Инсультом называют опасный патологический процесс, развивающийся на фоне закупорки или разрыва кровеносных сосудов и характеризующийся расстройством кровоснабжения головного мозга. Патология сопровождается множеством неприятных симптомов: наиболее опасным признаком принято считать отек мозга после инсульта.

Опасность такой отечности состоит в том, что, скапливаясь в паренхиме нервных тканей, церебральная жидкость способствует повышению внутричерепного давления и провоцирует развитие сильных головных болей.
Про инсульт
Инсульт представляет собой опасное заболевание, при котором нарушается кровообращение в головном мозге. Расстройство местного кровотока приводит к тому, что отдельные участки головного мозга испытывают дефицит питательных веществ: в свою очередь, нехватка полезных микроэлементов приводит к поражению и разрушению нервных клеток.

Как развивается отек
Головной мозг располагается внутри черепной коробки и обволакивается ликвором, основная функция которого состоит в защите мозговых клеток от воздействия механических факторов. Если под влиянием внешних или внутренних факторов повышается объем спинномозговой жидкости, начинает проявляться такой симптом, как отек.
Отек при инсульте характеризуется стремительным развитием: в первую очередь набухание мозговых клеток нарушает кислородную транспортировку, а после повышает концентрацию щелочных элементов, изменяя состав крови. Это объясняет тот факт, что пациенту с инсультом показана неотложная медицинская помощь.
Прогноз образования отечности при инсульте
Риск образования после инсульта отека мозга возрастает, если расстройство кровообращения спровоцировано такими причинами:
- геморрагический инсульт – при данной патологии повышение внутричерепного давления происходит на фоне кровоизлияния;
- инфекционные болезни – энцефалит и менингит;
- повреждение черепа в результате травмы головы или тупого удара;
- ишемический инсульт;
- онкологическое заболевание вне зависимости от природы новообразования.
Нередко отек головного мозга развивается после оперирования органа. В данном случае причиной отечности считается чрезмерная проницаемость кровеносных сосудов, в результате чего церебральная жидкость заполняет межклеточное пространство.
Симптомы

Развитие неприятной симптоматики обусловлено резким повышением внутричерепного давления. К основным клиническим признакам, свидетельствующим об образовании отека мозга, относят:
- Острая головная боль: по мере развития отечности болезненные ощущения усиливаются и принимают давящий характер.
- Сильная тошнота и рвота, возникновение которой не связано с пищевым отравлением.
- Расстройство функционирования органов обоняния: ухудшение зрения, снижение остроты слуха, нарушение дыхательного ритма.
- Угасание мозговой активности: снижение умственных способностей, расстройство пространственной ориентации, заторможенность реакций и кратковременная потеря памяти.
При несвоевременном лечении отечности у пациентов преимущественного пожилого возраста развиваются мышечные судороги, которые сменяются сопорозным состоянием. Как результат, пострадавший впадает в кому.
Неотложная помощь
Если больной жалуется на сильное головокружение, рвоту, потерю остроты слуха и зрения, а также у него наблюдается нарушение речевого аппарата, нужно вызвать скорую помощь. Данные симптомы считаются типичными признаками инсульта, поэтому для того, чтобы предотвратить образование отека мозга, пострадавшего необходимо срочно госпитализировать.
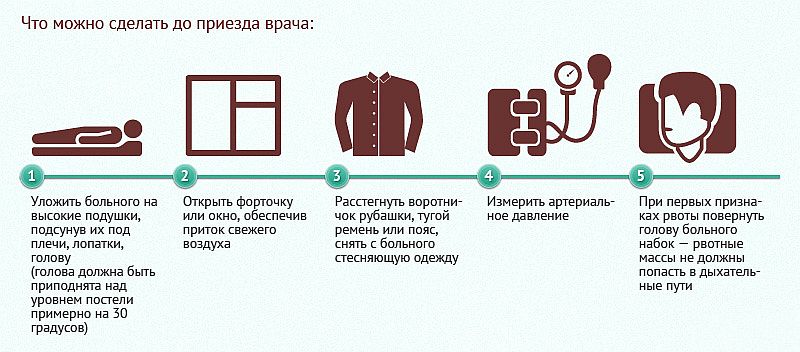
Во время ожидания медицинских специалистов нужно помочь больному принять лежачее положение, поскольку двигательная активность может усугубить его состояние. Также пострадавшему рекомендуется выпить обезболивающее средство и препарат, способствующий снижению кровяного давления. При длительном ожидании скорой помощи разрешается сделать пациенту холодный компресс.
Диагностика
На первичном обследовании врач устанавливает наличие внешних проявлений инсульта, к которым относят асимметричность черт лица, паралич ног и рук, расстройство речи. Далее доктор в обязательном порядке оценивает внутриглазное давление и работу дыхательной функции, а также измеряет артериальное давление.
Вторичное обследование предполагает сдачу общего анализа крови и выполнение коаулограммы – процедуры, которая определить уровень свертываемости красной жидкости. После завершения лабораторной диагностики пациенту проводят магнитно-резонансную либо компьютерную томографии, чтобы оценить состояние мозга и степень отечности.

Лечение
Исходя из результатов диагностики, врач составляет для пострадавшего индивидуальную схему лечения.
Отек головного мозга, образовавшийся вследствие механической травмы, рассасывается самостоятельно, поэтому не требует проведения лечебной терапии.
Во всех остальных случаях отечность показано лечить медикаментозным и хирургическим способами.
Медикаментозное
Если отек был обнаружен на ранней стадии развития, лечение основывается на комплексном приеме следующих препаратов:
- мочегонные средства позволяют ускорить вывод из организма скопившейся в тканях мозга жидкости;
- противосудорожные препараты купируют приступы мышечных спазмов;
- обезболивающие лекарства снимают головную боль;
- препараты для улучшения кровообращения стабилизируют отток жидкой соединительной ткани.
С целью снижения вероятности развития осложнений, одним из которых является отмирание мозговых клеток, врачи назначают больному кислородотерапию. Данная процедура позволяет нормализовать подачу в головной мозг кислорода и насытить клетки питательными веществами.
Оперативное
При значительном скоплении церебральной жидкости и наличии кровяного сгустка пострадавшему проводят трепанацию черепа, что позволит не только устранить причину отека, но и стабилизировать внутричерепное давление. Если отечность спровоцирована геморрагическим инсультом, после трепанации хирург устанавливает катетер, чтобы ускорить отток жидкости.

Пациенту, который пребывает в состоянии комы, показана поддерживающая терапия. Если опухание мозговых клеток привело к расстройству дыхательной функции, пострадавшему проводят искусственную вентиляцию легких.
Реабилитация
Своевременное лечение патологии обеспечивает пострадавшему полное восстановление умственных и физических способностей. Если терапия была проведена некачественно или несвоевременно, существует высокий риск развития у больного одностороннего паралича.
Чтобы ускорить процесс восстановления, в течение первой недели после оперирования пациенту показано ограничить двигательную активность и соблюдать постельный режим. Не менее важно соблюдать лечебную диету, которая основывается на употреблении продуктов, богатых белком, кальцием и железом, а также посещать сеансы массажа.
Последствия и прогноз
Отек мозга имеет множество опасных осложнений, к которым относят потерю зрения и слуха, полный либо частичный паралич, психическое расстройство, амнезию.
Если отек не был обнаружен на ранней стадии, больной теряет создание и впадает в состояние комы.
Несмотря на опасность патологии, при своевременном оказании пострадавшему первой помощи и, в последующем, качественном проведении консервативной терапии, пациент имеет благоприятный прогноз для жизни. Если предотвратить развитие комы не получилось, возрастает вероятность летального исхода.
Источник
Ишемический инсульт – опасная патология, в процессе которой нарушается кровоснабжение различных структур, отделов и систем мозга, повреждаются мозговые ткани. Примерно 30% всех смертей, которые происходят сегодня в мире, приходится как раз на инсульт. Ишемический характер нарушения отмечается примерно в 80% случаев. В такой ситуации происходит закупорка артерий (эмбол, тромб). Код заболевания по МКБ-10: I63 Инфаркт мозга.
Отделы мозга нуждаются в постоянном снабжении кислородом, глюкозой и другими веществами. Если кровообращение в мозговых структурах было нарушено даже на несколько минут, то это может привести к крайне серьезным последствиям.

Статистика смертности от инсульта в России
К примеру, при пятиминутной ишемии в коре мозга происходят опасные необратимые изменения. Если очаг патологии наблюдается в области среднего мозга, то активная гибель клеток начинается при десятиминутной ишемии (при кровоизлияниях в продолговатом мозге – при 25-минутной ишемии). К этой группе патологий также можно отнести стеноз сонной артерии, окклюзию подключичной артерии.
Прогноз
Прогноз для жизни при ишемическом инсульте может быть трех видов:
- Полное выздоровление (возможно наличие незначительных нарушений, не приводящих к инвалидности).
- Инвалидность (появление серьезных патологий, проблем в работе отдельных мозговых структур и нервной системы).
- Смертельный исход.
Как бы это странно ни звучало, но даже в том случае, когда последствия ишемического инсульта приводят к инвалидизации человека, такой исход всё равно врачами считается благоприятным и удачным. Если после приступа смерть не наступила сразу, то за человеком внимательно наблюдают в условиях стационара примерно в течение 1 месяца после развития нарушений, потому что, по статистике, каждый 3-й пациент умирает в течение 30 суток. Годичная выживаемость находится на уровне в 40-50% (в зависимости от качества оказываемой медицинской помощи и проведенных реабилитационных мероприятий).
Согласно статистическим данным, в странах СНГ именно инсульт находится на первом месте в списке причин утраты трудоспособности у населения. Примерно 20-25% из всех пациентов, кто перенес апоплексический удар, способны вернуться к прежней работе. Полное выздоровление наблюдается только у 10-15% больных.

Те пациенты, которые смогли перенести ишемический инсульт, находятся в зоне риска по рецидиву данной патологии. В 5-летний срок примерно у 50-60% таких людей наблюдается второй инсульт, летальный исход при котором более вероятен.
Жизнь, здоровье и выздоровление отдельных больных во многом зависит от:
- Места расположения и размеров ишемического очага;
- Наличия сопутствующих заболеваний (в том числе развивающихся осложнений);
- Состояния соединений между отделами головного мозга, отвечающих за кровообращение в голове.
Персональный прогноз для каждого пациента делается только после проведенного лечения и полноценного обследования в специализированных медицинских учреждениях.
К примеру, если ишемический очаг располагается в зоне пирамидного тракта, то у пациента будут наверняка наблюдаться выраженные двигательные нарушения. Если кровообращение нарушено в речевых центрах, то будут проблемы с воспроизведением, пониманием речи.
При этом можно выделить несколько среднестатистических тенденций-факторов, наличие которых приводит к ухудшению прогноза при развитии ишемического инсульта:
- Рецидив. Примерно 75% всех инсультов – это первичная патология. Повторные нарушения такого же типа наблюдаются в 25% случаев. Если у человека наблюдается второй или даже третий инсульт, то вероятность благоприятного прогноза для него существенно снижается (шансы выживаемости откровенно малы).
- Возраст. Ишемический инсульт приблизительно в 45-50% случаев развивается у людей, перешагнувших отметку 70 лет. Если сравнивать с более молодыми пациентами, у людей пожилого возраста возможность летального исхода намного выше. Также велика вероятность развития у этой группы больных серьезных двигательных и речевых нарушений.
- Место проживания. По статистике, у жителей больших городов инсульты случаются намного чаще, в сравнении с теми, кто живет в деревнях и селах. Например, в городах заболеваемость составляет примерно 3 случая на 1000 человек, а в сельской местности – 1,8 на 1000 человек. При этом важно отметить своевременность и качество оказания квалицированной медицинской помощи. В селах и деревнях зачастую с этим возникают определенные проблемы, поэтому и смертность от инсульта там выше, чем в городе.
- Изменения личности. Вне зависимости от зоны развития очага ишемии, затронутых патологическим процессом отделов мозга, в любом случае у человека, в той или иной степени, будут проявляться психоэмоциональные и когнитивные нарушения. Серьезность этих нарушений и сроки их обратимости помогают в прогнозировании заболевания.
Способствовать благоприятному прогнозу после инсульта могут различные факторы. Наиболее важными из них являются:
- Своевременность и качество оказания медицинской помощи.
- Скорость самостоятельного восстановления потерянных функций (речь, движения и т.п.).
- Наличие и качество проводимой реабилитации.
Чтобы дать точный прогноз при ишемическом и других видах инсульта, существуют специальные шкалы персональной оценки рисков. Основной их недостаток заключается в том, что с их помощью нереально предупредить развитие первичного инсульта.
Чаще всего ишемия развивается на фоне артериальной эмболии мозга. С медицинской точки зрения нет никакой возможности предупреждения отрыва тромба или бляшки, закупорки сосудов, поэтому точно спрогнозировать, в какие сроки это может произойти, нельзя.

При этом с помощью шкалы оценки рисков можно с более-менее высокой точностью предупредить и прогнозировать развитие второго инсульта. Зачастую применяется шкала АВСД, которую используют для оценки рисков у тех больных, у которых наблюдались ишемические транзиторные атаки. Данная шкала включает в себя множество критериев:
- Возраст пациента.
- Стабильность, изменения, текущее состояние артериального давления.
- Характерная клиническая симптоматика, которая проявляется или проявлялась у пациента в период болезни.
- Длительность наблюдаемых симптомов (в том числе и способы, с помощью которых их удалось купировать).
- Наличие или отсутствие различных хронических заболеваний (например, диабета и многих других).
Последствия
Вне зависимости от страны проживания инвалидизация после ишемического инсульта происходит достаточно часто. При этом сложно говорить о последствиях патологии сразу после ее развития. Обычно врачи смотрят на месячную динамику.
За это время становится понятно, с какой степенью инвалидности столкнулся пациент, и какую тактику лечения нужно выбрать. Бывает и так, что через месяц после инсульта наступает смертельный исход. Возможность вылечить человека и восстановить утраченные функции во многом будет зависеть от продолжительности ишемии и пораженных мозговых структур и отделов:
- Полностью восстанавливаются утраченные функции обычно только у 8-12% больных. Рассчитывать на абсолютное выздоровление могут только те пациенты, у которых наблюдалась непродолжительная инактивация мозговых структур, которая не привела к повреждению важных отделов и гибели множества клеток.
- Компенсация функций. Наблюдается в случае перепрограммирования системы взаимной связи между нервными клетками.
- Адаптация. В этом случае человеку необходимо приспосабливаться к возникшим двигательным и прочим дефектам.
Последствия, которые возникли у мужчин или женщин после ишемического или геморрагического инсульта, принято классифицировать отдельно. Можно выделить несколько категорий, которыми пользуются врачи:
- Очаговые последствия. Развиваются из-за возникшего дефицита кислорода только в тех мозговых структурах, в которых проявилось поражение.
- Общемозговые. Обычная реакция мозга человека (как правило, сопровождается развитием воспалительного процесса, отека).
- Менингеальные. Точно такие же проявления, как и при менингите (та же самая симптоматика, когда в патологический процесс вовлекается оболочка мозга).
- Экстрацеребральные расстройства (при подобных последствиях наблюдается развитие патологических нарушений в других органах человеческого организма). В частности, может развиваться мерцательная аритмия, проблемы с пищеварением и желудочно-кишечным трактом, печенью, почками, поджелудочной железой.
Чаще всего при обычном ишемическом инсульте проявляются исключительно очаговые признаки патологии, распознать которые врачи могут достаточно быстро. Симптоматика и нарушения, связанные с развитием ишемии, в любом случае будут преобладать над иными симптомами. В некоторых случаях симптомы менингита и общемозговые нарушения развиваются изолированно, отдельно от ишемии.
Последствия инсульта также принято классифицировать в соответствии со стадией развития заболевания:
- Ранние (наблюдаются в первые дни после инсульта и до третьей недели после него).
- Поздние (развиваются в первые 5-6 месяцев после инсульта, в период восстановления и реабилитации).
- Остаточные явления (наблюдаются у людей в течение 2-3 лет после перенесенного обширного инфаркта мозга).
Лечение пациента после приступа должно проходить в реанимации (особенно, если человек потерял сознание), где могут остановить патологический процесс (в первые дни после его развития), в условиях неврологического стационара (первые 1-1,5 месяца), в реабилитационном центре. В домашних условиях, после всех проведенных лечебных мероприятий, также необходимо соблюдать все рекомендации врача, осуществлять профилактику повторного инсульта, следить за рационом питания и диетой.

Врачами может быть назначен прием различных препаратов (например, часто прописывается Мексидол), пить которые нужно обязательно для достижения положительного терапевтического эффекта. Нежелание принимать назначенные лекарства чревато увеличением вероятности развития повторного инсульта.
Выживаемость при нарушении кровообращения в стволе мозга
Ствол мозга является одной из важнейших структур органа, в которой располагаются пучки нервных клеток, жизненно необходимые центры: терморегуляционный, дыхательный, сосудистый, двигательный.
Если какой-то из отделов мозгового ствола будет затронут, то избежать появления необратимых последствий для здоровья и жизни человека практически наверняка не удастся даже при оказании своевременной и качественной медицинской помощи. Подобные патологии обычно грозят скорым летальным исходом, либо глубокой комой. Предотвратить что-то в этой ситуации весьма проблематично с медицинской точки зрения.
В том случае, если после инсульта, восстановления и реабилитации функции перечисленных выше центров будут сохранены, то прогноз во многом будет зависеть от возраста больного, наличия сопутствующих заболеваний и клинических симптомов, которые проявились в процессе лечения.

Прогноз при инсульте мозжечка
Мозжечок отвечает за двигательную активность, координацию человека в пространстве. Поэтому, если наблюдается значительная гибель клеток в данной мозговой структуре, пациенту будет весьма сложно осуществлять контроль над своими действиями. Человек сталкивается со следующими проблемами:
- Невозможность держать равновесие во время ходьбы (зачастую и в сидячем положении).
- Полная утрата ориентации в пространстве (больной может не понимать, где находится, и как ему добраться до дома или дойти до туалета).
- Хаотичность, повторение пациентом одних и тех же движений, отсутствие логики в его двигательной активности.
- Снижение тонуса мышц (может привести к тому, что человек будет с трудом передвигаться даже при сторонней помощи).
С анатомической точки зрения, мозжечок располагается в непосредственной близости от мозгового ствола. Специалисты отмечают, что в случаях, когда больному при ишемическом инсульте не будет оказана своевременная и качественная медицинская помощь (в течение нескольких часов после проявления патологии), то развивающаяся отечность в мозге начнет оказывать серьезное давление на структуры ствола. Обычно подобные процессы приводят к коме или летальному исходу.
Прогноз при инсульте затылочной доли
Кора полушарий, расположенная в области затылка, несет ответственность за зрение человека. Основная ее функция: фиксация и преобразование получаемой зрительной информации. Если имеет место левостороннее нарушение кровообращения в затылочной доле, то человек утрачивает зрение с правой стороны. Если поражение правостороннее, то он перестает видеть с левой стороны. Если в результате нарушений в затылочной доле возникают проблемы с созданием зрительных образов, то пациент теряет возможность узнавать других людей (в том числе и близких), а также идентифицировать знакомые вещи и предметы.

Современная медицина лечить подобные нарушения может разными способами. Если терапевтические действия будут своевременными, то прогноз вполне обнадёживающий – обычно зрение полностью или частично восстанавливается в течение нескольких месяцев после перенесенного инсульта. При этом на протяжении многих лет больной может испытывать определенные сложности в узнавании знакомых людей и идентификации предметов (человек может хорошо видеть, однако точно распознать, что за предмет перед ним, не сумеет).
Прогноз после комы
Если в результате проявившегося ишемического инсульта произошло впадение больного в кому, то прогноз практически всегда будет не самым благоприятным. Человек становится полностью недееспособным (он не может с
