Иньекция в глаза от отеков
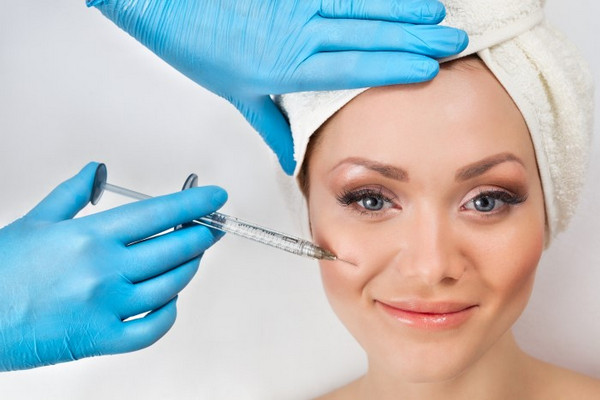
Инъекции под глаза, или инъекционная блефаропластика, — сегодня один из наиболее популярных безоперационных методов омоложения. Первые признаки старения нежной кожи вокруг глаз появляются в 30-35 лет. Из-за особенности строения человеческой кожи косметические средства, наносимые на ее поверхность, не могут глубоко проникнуть в эпидермис и не обеспечивают необходимый омолаживающий эффект.
Факторы старения кожи
Тонкая кожа вокруг глаз требует особого ухода и питания. Негативные внутренние и внешние факторы способны привести к преждевременному старению и структурным изменениям.

Специальные инъекции для глаз воздействуют на глубокие слои дермы, питая клетки и мышечные волокна. После процедур происходит сокращение мимических мышц периорбитальной зоны.
Ухаживать за кожей вокруг глаз необходимо с 20-25 лет, но интенсивное воздействие, которое обеспечивают уколы от морщин под глазами, рекомендуется задействовать после 30 лет.
Специалисты рекомендуют избегать действия повреждающих факторов:
- плохой экологии;
- неправильного питания;
- вредных привычек;
- избыточной мимики;
- повышенной инсоляции;
- избыточной нагрузки на глаза (работа за компьютером, чтение);
- использование некачественной косметики;
- неправильный демакияж;
- внутренние (системные) заболевания;
- недостаточный отдых, бессонница;
- стресс.
Перечисленные факторы приводят к ускоренному формированию темных кругов под глазами, морщин и грыжевых мешков.
Кому необходимы уколы молодости
Решение о необходимости омоложения кожи вокруг глаз принимает не только пациентка. Вопрос о подборе методов коррекции возрастных изменений, о показаниях и противопоказаниях решает врач после проведения определенных исследований (изучение анамнеза, замер толщины кожи) и учета пожеланий клиента.
Показанием к применению «уколов красоты» являются возрастные изменения:
- глубокие морщины в углах глаз, так называемые «гусиные лапки», возникающие из-за снижения эластичности кожи;
- отеки, темные круги, грыжевые мешки вызванные нарушением тока крови по венам и лимфы;
- углубление носослезной борозды, которое появляется на фоне птоза (провисания) тканей вокруг глаз;
- сухость кожи и изменение ее окраски, которые свидетельствуют о нарушении питания клеток;
- появление пигментных пятен и купероза (сосудистой сеточки).
Для устранения дегенеративных изменений кожи подбирается комплекс методов инъекционной терапии и состав «коктейля», которым производят укол. Основным признаком высокопрофессионального косметического воздействия является индивидуальный подход к выбору средств и методов, обеспечивающих долгосрочный результат.
Методы инъекционной блефаропластики
Наиболее популярными и востребованными методами устранения возрастных изменений вокруг глаз являются:
- биоревитализация;
- мезотерапия;
- инъекции препаратов ботулотоксина;
- плазмолифтинг;
- контурная пластика;
- кислородно-озоновая терапия.
Инъекции от морщин, синяков, мешков и других проявлений возрастных изменений кожи в интраорбитальной зоне недаром называют «уколами молодости».
Преимуществом безоперационного омоложения является:
- отсутствие травм кожи, которые приводят к появлению шрамов, спаек;
- короткий период реабилитации;
- отсутствие риска послеоперационных осложнений и инфекций;
- эффект омоложения сходен с хирургическими манипуляциями, но без изменения внешности (разреза глаз, например).
Благодаря инъекционной терапии кожа вокруг глаз подтягивается, разглаживается, осветляется. Современные методы могут избавить и от более выраженных изменений — гиперпигментации, сосудистой сеточки, углубления носослезной борозды.
Процедура биоревитализации
Метод биоревитализации основан на инъекционном введении препаратов гиалуроновой кислоты. Ее применяют как в монотерапии, так и в комплексе с витаминными препаратами, средствами содержащими микроэлементы, ферменты и другие компоненты для питания и восстановления тканей в периорбитальной зоне.

Специально обработанная гиалуроновая кислота «притягивает» и удерживает воду в клетках тканей. Благодаря биотехнологии обработки молекул гиалуроновая кислота медленно выводится и обеспечивает пролонгированный процесс омоложения. Обеспечение гидратации тканей позволяет сделать кожу более упругой, эластичной, убрать синяки под глазами и мелкие морщинки.
Мезотерапия коктейлями
Мезотерапия — это введение фармакологического «коктейля» из витаминов, микроэлементов, коллагена, растительных экстрактов. Состав мезококтейля индивидуален и подбирается с учетом структурных изменений кожи, особенностей ее строения и других важных характеристик. Выраженность косметологической проблемы влияет на количество процедур, необходимых для того, чтобы добиться ожидаемого эффекта омоложения.
Коктейль, состоящий из 2-3 компонентов, вводят тонкой иглой на глубину нескольких миллиметров. Процедуру проводят как вручную, делая уколы по определенной схеме, так и с помощью косметологического аппарата. Для того чтобы добиться закрепления полученного эффекта, рекомендуется проведение курса процедур (3-8) с интервалом в 7-10 дней.
Процедура позволяет улучшить питание тканей, устранить морщины и застойные явления, убрать мешки под глазами, припухлости и отеки, улучшить цвет эпидермиса.
Инъекции препаратов ботулотоксина
Одной из причин раннего появления морщин вокруг глаз является повышенная активность мимических мышц. Все человеческие эмоции сопровождаются сокращением мышечных пучков, прикрепленных одним концом к коже. Смех, грусть, плач приводят к образованию заломов, которые на фоне снижения эластичности эпидермиса углубляются.
Препараты очищенного ботулотоксина — Диспорт, Ботокс, Ксеомин — блокируют сокращение мышечных волокон, разглаживая кожу и предупреждая появление новых морщин. Эффект длится 6-8 месяцев, после чего сократительная способность волокон восстанавливается и требуется новая процедура.
Плазмолифтинг, контурная пластика и кислородно-озоновая терапия
При проведении плазмолифтинга пациенту делают уколы собственной очищенной плазмы. Эта процедура позволяет добиться эффекта, схожего с мезотерапией. Преимуществом плазмолифтинга является отсутствие риска отторжения препарата и отсутствие аллергической реакции.
Безоперационная процедура контурной пластики позволяет исправить грубые дефекты — углубленную носослезную борозду, глубокие морщины вокруг глаз. Введение саморассасывающихся филеров обеспечивает «выталкивание» морщин, укрепление кожи, разглаживание рельефа. Введение гелей производят как под кожу, заполняя заломы, так и внутрикожно.
Насыщение крови, циркулирующей в сосудах периорбитальной зоны, кислородом помогает не только справиться с морщинками. Специальная кислородно-озоновая смесь нормализует кровоток и лимфодренаж, благодаря чему пациент избавляется от синяков под глазами.
 Избавиться от отложений жира в области верхних и нижних век всего за 4-10 процедур позволяет Dermaheal EYE BAG SOLUTION. В его состав входит 4 биометрических пептида — ростовые вещества и гормоны. Они обеспечивают выработку собственного коллагена и эластина. Сегодня ряд косметологических компаний разрабатывает препараты на основе биометрических пептидов, способных заменить ботулотоксин.
Избавиться от отложений жира в области верхних и нижних век всего за 4-10 процедур позволяет Dermaheal EYE BAG SOLUTION. В его состав входит 4 биометрических пептида — ростовые вещества и гормоны. Они обеспечивают выработку собственного коллагена и эластина. Сегодня ряд косметологических компаний разрабатывает препараты на основе биометрических пептидов, способных заменить ботулотоксин.
 Избавить от темных кругов под глазами может введение нового препарата — Dark Circle Solution. Инъекции устраняют застойные явления в капиллярах венозной сети, снижают выраженность купероза (сосудистой сеточки), выравнивают цвет кожных покровов.
Избавить от темных кругов под глазами может введение нового препарата — Dark Circle Solution. Инъекции устраняют застойные явления в капиллярах венозной сети, снижают выраженность купероза (сосудистой сеточки), выравнивают цвет кожных покровов.
Современная фармацевтическая промышленность продолжает совершенствовать состав препаратов, используемых для омоложения кожи вокруг глаз. Эффект от «уколов молодости» становится все продолжительнее, выраженнее. Такой чудо-укол не только убирает существующие изменения, но и препятствует появлению новых, продлевая молодость, позволяет избавиться от мешков под глазами.
Возможные последствия инъекций
Применение апробированных и лицензированных препаратов, высокий профессионализм врача-косметолога, соблюдение правил введения косметологических средств и соблюдение норм асептики гарантируют минимальные последствия инъекций:
- покраснение и шелушение кожи;
- небольшая припухлость;
- образование гематомы в месте укола;
- слабовыраженные болевые ощущения после проведения процедуры.
В норме перечисленные последствия проходят в течение нескольких недель. Но существуют примеры, свидетельствующие о возникновении после процедуры серьезной угрозы не только внешности, но и общему состоянию здоровья пациента.
Низкая квалификация специалиста и применение некачественных препаратов могут привести к серьезным последствиям, среди которых:
- длительный паралич мимических мышц;
- аллергические реакции;
- нарушение кровоснабжения, ишемия и некроз тканей;
- миграция филеров;
- образование рубцовой ткани;
- появление эффекта Тиндаля (изменение цвета кожи в месте введения и распространения филера).
Для того чтобы избежать подобных последствий, следует с большой ответственностью подходить к выбору косметологической клиники, изучить отзывы бывших пациенток, проверить наличие лицензий и документов о профессиональной подготовке специалистов. Дополнительно о профессионализме врача свидетельствуют предварительные назначения и анализы, подробное изучение анамнеза и опрос по поводу предыдущего опыта инъекций омоложения.
Вводимые препараты должны иметь голографическую защиту и вскрываться в присутствии пациента. Необходимо внимательно изучить документ, который дается для подписания согласия на процедуру. В нем должны быть указаны возможные последствия и противопоказания. Следование этим простым требованиям сделает инъекционные методы омоложения безопасными.
Источник
Практически каждый человек, столкнувшись с необходимостью в проведении такой медицинской манипуляции, как укол в глазное яблоко, испытывает шок и страх. Однако большинство офтальмологов при лечении серьёзных патологий глаз отдают предпочтение именно этому методу. Он способствует транспортировке лекарства непосредственно в поражённую область глаза, что существенно повышает шансы на скорейшее выздоровление.
Поскольку укол делается под местной анестезией, пациент не ощущает никакого дискомфорта, зато польза от такой, пугающей на первый взгляд процедуры, огромная.
Когда нужен укол в глаз
Самым распространённым и известным большинству людей способом лечения офтальмологических патологий являются глазные капли. В каких же случаях назначаются уколы в глаза? Их делают, если необходимо доставить лекарственное средство в более глубокие структуры органов зрения. Так, внутриглазные инъекции показаны при:
- воспалительных процессах – кератитах, увеитах, иридоциклитах, склеритах, нейроретинитах;
- формировании тромба в вене сетчатки;
- образовании отёка в области макулы у пациентов, страдающих сахарным диабетом;
- развитии возрастной макулярной дегенерации;
- травмировании глаз;
- миопии;
- наличии аутоиммунных патологий, затрагивающих органы зрения – ревматоидного артрита, эндокринной офтальмопатии, анкилозирующего спондилита.
Укол может потребоваться в послеоперационном периоде, если у пациента развилась глаукома или отслоилась сетчатка.
Разновидности уколов
Существует два основных вида уколов в глаза:
- Периокулярные – введение лекарства осуществляется через прокол кожи нижнего века.
- Подконъюнктивальные – прокол выполняется прямо в слизистую глаза. Такие уколы более болезненны по сравнению с периокулярными.
В зависимости от вида возникшей патологии инъекции могут выполняться в разные области зрительного органа. Различают следующие виды внутриглазных уколов:
- Субконъюнктивальные – проводятся как для лечения, так и для диагностики некоторых заболеваний. Иногда субконъюнктивальные уколы делают во время проведения хирургической операции. Этот вид внутриглазной инъекции противопоказан при наличии острой инфекции в полости конъюнктивы. Сам укол делается в основание складки конъюнктивы, при этом игла располагается параллельно склере. Глубина прокола составляет 2–4 мм.
- Парабульбарные – и субконъюнктивальные, и парабульбарные уколы делают в тех случаях, когда офтальмологическое заболевание угрожает полной утратой зрения. Укол делают в нижнюю стенку орбиты (нижнее веко), расположенную в области под глазным яблоком. Во время процедуры игла располагается строго параллельно к орбитальной стенке. Парабульбарное пространство представляет собой ткани клетчатки, расположенные между глазным яблоком и надкостницей. Глубина прокола – 1–2 см. Противопоказанием к такой манипуляции может стать инфекционный или аллергический процесс в органе зрения. Парабульбарный укол также может быть выполнен другим способом – в субтеноново пространство. При таком способе глубина прокола составляет 2–3 мм, а иглу вводят под углом 25 ͦ. Срез иглы при этом направляется в сторону глазного яблока.
- Ретробульбарный – игла вводится глубоко в край глазницы (на 3–3,5 см). Прокол выполняется в нижнем веке, параллельно орбитальной стенке. Срез иглы направляется в сторону глазного яблока.
- Интравитреальный – инъекция выполняется прямо в стекловидное тело. Перед процедурой в глаза обязательно вводятся анестезирующие капли. Интравитреальные, как и любые виды внутриглазных уколов, делают тончайшей иглой. Её вводят на расстоянии 4 мм от лимба, на глубину 2–3 мм. Во время проведения процедуры игла должна быть расположена строго перпендикулярно склере.
- Внутриартериальный – при данном способе лекарство вводится прямо в кровяное русло. Для этого врач прокалывает артериальный сосуд глаза и вводит необходимую дозу препарата. Данный способ используется с целью создания высокой концентрации лекарственного средства в определённом участке глаза. Рассматриваемый способ также может быть использован в диагностических целях: в глазную артерию вводится рентгеновский препарат, что позволяет установить точное место расположения патологического образования (например, тромба, сужения сосуда, опухоли или аневризмы).
- Субхориоидальный – инъекция выполняется в увеосклеральную систему, через которую происходит отток слёзной жидкости из глаз.
Какие препараты используют
При лечении глазных заболеваний используются следующие препараты:
- Реаферон – обладает иммуномодулирующими, противоопухолевыми и противовирусными свойствами. Раствор эффективно устраняет воспаления внешней оболочки глаз, имеющие вирусное происхождение, улучшает состояние глаз при гепатите, герпесе, раковых опухолях. Реаферон нельзя использовать вместе с некоторыми видами антибиотиков и глюкокортикоидами.
- Ретиналамин – восстанавливает ткани сетчатки, не оказывая при этом побочных реакций. Лекарство применяется при таких болезнях, как открытоугольная глаукома, диабетическая ретинопатия, миопия, дистрофия сетчатки и т. д. Препарат противопоказан пациентам младше 18 лет.
- Озурдекс – содержит в составе дексаметазон, который оказывает выраженное противовоспалительное действие. Медикамент позволяет уменьшать макулярные отёки, возникающие вследствие тромбоза вен или воспалительного процесса в глазах. Озурдекс также иногда используется при отёке жёлтого пятна, причиной развития которого стал сахарный диабет. Средство может вызывать побочные реакции, проявляющиеся в виде повышения ВГД, формирования катаракты. Нельзя назначать данный лекарственный раствор беременным и пациентам, страдающим глаукомой, герпетическими поражениями глаз, отсутствием хрусталика. К главному преимуществу инъекций с использованием Озурдекса можно отнести высокую эффективность при борьбе с тромбозами глазных сосудов.
- Эйлеа – способствует замедлению процесса сосудистых образований, уменьшению отёка макулы. Активный компонент, на основе которого разработан данный медикамент – рекомбинантный белок афлиберцепт. Противопоказаниями к его использованию являются: окулярные и периокулярные инфекции, активные воспалительные процессы в глубоких тканях глаз, гиперчувствительность. Препарат отличается высокой эффективностью, однако может провоцировать повышение ВГД.
- Луцентис – лекарственный раствор разработан на основе вещества, которое предотвращает рост васкулярного эндотелия – клеток, расположенных на внутренней поверхности сосудов. Это способствует уменьшению патологического роста новых сосудов и устранению макулярного отёка. Уколы с использованием Луцентиса противопоказаны беременным и кормящим мамам, пациентам младше 18 лет, аллергикам, а также при наличии инфекционных процессов в глазничной области. Преимуществом медикамента является крайне редкое развитие побочных явлений.
Как проводятся инъекции
Введение лекарственных препаратов в глаза посредством иглы должен осуществлять только опытный офтальмолог.
В ходе процедуры используются одноразовые инструменты, весь процесс должен проходить в идеально стерильных условиях. Для приготовления лекарственных растворов используется дважды дистиллированная вода.
Если используется ретробульбарный или парабульбарный вид уколов, то часть века, в которую должна вводиться игла, обрабатывается с применением 70% этилового спирта.
Обезболивание глаза проводится обычно при помощи Новокаина или Дикаина.
Эти лекарства используются в форме глазных капель. После закапывания врач ожидает около 5 минут, пока подействует анестезия, и только потом приступает к самой процедуре. Для усиления лекарственного действия в раствор может быть добавлена лидаза или адреналин.
Если врач использует глицерин, дионин, ферменты или натрия хлорид, он должен предупредить пациента, что укол может быть несколько болезненным, даже при использовании сильнодействующих анестезирующих препаратов. После таких уколов болезненные ощущения могут беспокоить на протяжении нескольких часов. Для облегчения состояния пациента доктор может порекомендовать использовать лекарства седативного действия, а также холодные или горячие примочки.
После процедуры возможно развитие отёка век и конъюнктивы, возникновение раздражения в области глазного яблока. На протяжении 12 часов зрительные функции пациента будут нарушены. Это может проявляться помутнением зрения и снижением чёткости зрительного восприятия.
Во избежание развития инфекционного воспалительного процесса травмированный глаз необходимо закапывать антибактериальными каплями. Используются глазные капли в течение 7–10 дней.
Возможные осложнения
Неправильно проведённая процедура может привести к развитию серьёзных осложнений. Так, укол, выполненный недостаточно опытным медиком, может стать причиной инфицирования глаза, развития воспалительной реакции, травмирования иглой шприца хрусталика или мелких сосудов. В результате в стекловидном теле возникнет кровоизлияние, для лечения которого может потребоваться хирургическая операция.
Ошибка врача во время укола также может вести к развитию отслоения сетчатки, повышения глазного давления, эндофтальмита.
Однако даже при правильно сделанном уколе у пациента может возникнуть небольшая отёчность и покраснение. Такие симптомы не являются опасными, они проходят самостоятельно в течение нескольких дней. После укола также иногда происходит временное помутнение стекловидного тела, что проявляется появлением чёрных точек и мушек перед глазами. Спустя 1–2 дня состояние нормализуется и неприятные ощущения исчезнут.
В случае развития серьёзных заболеваний глаз необходимо ответственно отнестись к процессу лечения и придерживаться всех рекомендаций офтальмолога. Уколы в глаза иногда являются единственным вариантом, позволяющим вернуть здоровье зрительных органов и предотвратить слепоту.
Источник
