Главным звеном патогенеза кардиогенного отека легких является

Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.
Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
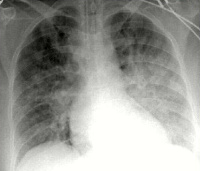
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Кардиогенный отек легких. Механизм кардиогенного отека легких.Причинами развития острой сердечной недостаточности являются ишемия или инфаркт миокарда, нарушения работы клапанного аппарата (митральный, аортальный пороки), миокардит, выраженная артериальная гипертензия. Кроме этого, к острой сердечной недостаточности могут приводить нарушения ритма сердца, ТЭЛА, легочная гипертензия, тампонада сердца. При этом возникают такие осложнения, как кардиогенный отек легких и кардиогенный шок. Кардиогенный отек легкихОтек легкого является типовым патологическим процессом, который характеризуется увеличением содержания воды в интерстициальном пространстве. В его основе лежит нарушение обмена жидкости между сосудистым и межклеточным водными пространствами. Выделяют следующие патогенетические факторы, проводящие к развитию отека:
г) Мембранный способствующий увеличению проницаемости сосудистой стенки для воды и белков (альбумина) крови. Факторами повышения проницаемости сосудистой стенки могут быть чрезмерное (патологическое) перерастяжение стенок капилляров, в результате повышения в них объема крови, влияние на стенки капилляров биологически активных веществ (гистамина, серотанина и др.), повреждение эндотелия сосудов (гипоксия, интоксикация и др.). По причине развития кардиогенный отек легких подразделяют на отек, обусловленный снижением сократимости миокарда левого желудочка (инфаркт миокарда, коронарная недостаточность), перегрузкой объемом (недостаточность аортального или митрального клапана), увеличением сосудистого сопротивления в большом круге кровообращения (гипертонический криз), а также отек легких, обусловленный препятствием кровотоку или блокадой кровотока в области легочных вен, левого предсердия, митрального отверстая, левого желудочка, аортального отверстия (гематома в области легочных вен, миксома или тромб в левом предсердии, стеноз митрального или аортального отверстия). Запускающим фактором кардиогенного отека легких чаще всего является гемодинамическии, к которому по мере развития процесса присоединяются и другие факторы отека — онкотический, осмотический, мембранный, лимфогенный. В патогенезе острого кардиогенного отека легких выделяют интерстациальную (начальную) и альвеолярную (развернутую) фазы отека легких. — Также рекомендуем «Клиника кардиогенного отека легких.» Оглавление темы «Ожоговый шок. Анафилактический шок. Астма. Отек легких.»: |
Источник
Кардиогенный отек легких(КОЛ) – один изчастыхсиндромов, которые встречаются в практике врача, и он всегда рассматривается, как одно из наиболее тяжело протекающих осложнений.
У больного человека можно наблюдать тахипноэ, он жалуется на одышку, в дыхании участвует вспомогательная мускулатура грудной клетки; он вынужден занять положение ортопноэ, регистрируется тахикардия или же другие формы нарушения ритма сердца, снижается сатурация кислорода (< 90%). Проявления возникают вследствие систолической или диастолической дисфункции левого желудочка. Дисфункция левого желудочка лежит в основе повышения давления в капиллярах и аккумуляции жидкости в интерстициальной ткани и альвеолярном пространстве.
В практической медицине всегда возникает необходимость эту форму отека легких дифференцировать с остро протекающей формой и некардиогенным отеком легких
· ОПОЛ всегда протекает при проявлениях острой дыхательной недостаточности, возникшей вследствие повышения давления в легочных капиллярах, которое может ассоциироваться с развитием дисфункции левого желудочка. Эта форма отека легких развивается у больных со стенозом почечной артерии, при массивном переливании крови или же ее заменителей, которые вводятся внутривенно. По клиническимпроявлениям остро протекающая форма отека легких схожа с КОЛ, но при ней сердце может быть интактным.
· НОЛ отличается от КОЛ тем, что давление заклинивания* не превышает физиологического уровня.
* давление заклинивания — Баллончик на дистальном конце катетера, введённого в лёгочную артерию, раздувают до тех пор, пока не наступит обструкция кровотока. Давление в конце катетера при этом становится равным давлению в левом предсердии. Давление на конце катетера в момент окклюзии баллончиком лёгочной артерии называется ДЗЛК, которое при отсутствии препятствия между левым предсердием и левым желудочком считается равным конечному диастолическому давлению в левом желудочке
Патофизиологической характеристикойКОЛ является транссудация избыточного количества жидкости в легочную ткань вследствие вторичной природы повышения давления в левом предсердии. Этот феномен развивается вследствие повышения давления в легочных венах и легочных капиллярах. Изменения в гемодинамике малого круга кровообращения при КОЛ происходят в условиях, при которых отсутствует первичное повышение проницаемости эндотелиальных клеток капилляров и эпителиальных клеток дистального отдела дыхательных путей. Завершающим этапом развития отека является фильтрация жидкости, обедненной содержанием белка; жидкость, помимо аккумуляции в интерстиции, заполняет альвеолы, что значительно нарушает диффузию кислорода и диоксида углерода.
Компенсаторными механизмами является частичнаяактивация ренин-ангиотензин и симпатической нервной систем, результатом чего является развитие тахикардии и, как следствие – укорочение времени диастолы, что приводит к снижению способности левого желудочка наполняться кровью. Повышение сосудистого сопротивления увеличивает работу сердца, что, в свою очередь, приводит к повышению потребности миокарда в кислороде. Количество жидкости, которое накапливается в интерстиции, в значительной степени регламентируется состоянием лимфатической системы, которая в данном случае выполняет дренирующую функцию.
Этиология КОЛхарактеризуется большой и разнообразной группой заболеваний, при которых в патологический процесс вовлекается сердце. Эти болезни объединяет одно из трех необходимых гемодинамических условий: нарушения систолы левого предсердия, систолическая или диастолическая дисфункция.
Хроническое нарушение систолической функции левого предсердия, с которым связывают развитие отека легких, частосопровождается тахикардией, как это бывает при мерцании и трепетании предсердий, желудочковой тахикардии, повышении температуры тела, что и приводит, в конечном счете, к снижению времени наполнения левого желудочка кровью. Эти процессы могут развиться также при увеличении объема циркулирующей крови (как это может происходить у женщин в период беременности или же при большой солевой нагрузке). Наиболее типичная ситуация складывается у больных митральным стенозом, развившемся вследствие ревматической лихорадки. Другими заболеваниями, при которых развивается нарушение систолической функции левого предсердия, являются миксома левого предсердия, тромб ушка левого предсердия (или же он сформировался на поверхности искусственного клапана).
Дисфункция левого желудочка является наиболее частойпричиной развития КОЛ. В настоящее время принято разделять систолическую, диастолическую дисфункцию и перегрузку левого желудочка в целом, а также обструкцию выходного тракта левого желудочка.
Систолическая дисфункциячаще всего развивается вследствие хронического заболевания коронарных сосудов, гипертонической болезни, клапанного поражения миокарда; причиной может явиться и идиопатическая дилатационная кардиомиопатия. Более редкими заболеваниями, при которых развивается систолическая дисфункция левого желудочка, являются миокардиты, вызванные вирусом Coxsackie B, гипотиреоз, токсины. Снижение фракции выброса при систолической дисфункции приводит к активизации ренин-ангиотензин-альдостероновой и симпатической нервной системы. Компенсаторной реакцией при этих метаболических процессах является увеличение ретенции натрия и воды, что способствует развитию отека легких.
Диастолическая дисфункциячаще возникает при хронических заболеваниях сердечной мышцы: гипертрофическая и рестриктивная кардиомиопатия, а также во время острой ишемии миокарда и при развитии гипертонического криза.
Характерными жалобамидля больных с КОЛ являются кашель и одышка. Интенсивность одышки возрастает и становится даже за короткое время осмотра больных мучительной для больного человека, и это – один из ведущих признаков отека легких. Одышке предшествует тахипноэ. В респираторном цикле участвует вспомогательная мускулатура верхнего плечевого пояса, грудной клетки, диафрагма и мышцы брюшного пресса. Необходимо при осмотре больных фиксировать внимание на группах мышц, участвующих в респираторном цикле, выделив особенно признаки парадоксального дыхания: сокращение диафрагмы и мышц грудной клетки находятся в противофазе. Данный признак свидетельствует об утомлении дыхательных мышц и рассматривается как прогностически неблагоприятный. Сочетание тахипноэ и признаков утомления дыхательных мышц, как правило, наблюдается в фазу альвеолярного отека. Эта форма одышки имеет ряд характерных жалоб, которые более специфичны для больных с сердечной недостаточностью. К этим жалобам относится чувство нехватки воздуха, затруднение, которое испытывает больной человек при вдохе, иногда жалоба носит более общий характер, как ощущение утомления или общее затруднения при дыхании. Однако следует отметить, что тяжесть состояния больного требует незамедлительной помощи, поэтому сбор анамнеза и обследование больного должно проводиться в предельно короткое время и высокопрофессионально. При проведении аускультации легких выслушиваются влажные хрипы. Они локализуются изначально в верхних отделах, но в случаях развернутой клинической картины отека легких влажные хрипы начинают выслушиваться повсеместно. Если они исчезают в задних базальных отделах легких, то это, как правило, свидетельствует о скоплении свободной жидкости в плевральной полости. У некоторой категории больных с КОЛ при аускультации легких выслушиваются сухие рассеянные хрипы, часто возникает необходимость проводить дифференциальный диагноз с бронхиальной астмой. Появление сухих рассеянных хрипов у больных с отеком легких объясняется особенностями нарушения микроциркуляции. При интерстициальной фазе отека легких развитие бронхообструкции связывают с отеком слизистой дыхательных путей, включая и дистальный отдел. Однако когда отек легких приобретает развернутый характер, то доминируют в аускультативной картине влажные хрипы. Клиническая практика многообразна, и среди больных с КОЛ встречаются те, у которых сочетанное заболевание сердца и легких, поэтому врачи могут встречаться с больными с КОЛ, протекающей на фоне выраженной обструкции дыхательных путей (бронхиальная астма, обструктивный бронхит и другие формы легочной патологии). Отек легких может протекать как на фоне повышенных, так и пониженных цифр артериального давления. Уровень артериального давления имеет большое значение в выборе неотложных мероприятий у больных с КОЛ. Следует подчеркнуть, что гипотензия может указывать на выраженную желудочковую дисфункцию или же развитие кардиогенного шока. Аускультация сердца часто выявляет ритм галопа у больных с отеком легких, что всегда свидетельствует о тяжести гемодинамических расстройств у этой категории больных. Переполнение яремных вен шеи свидетельствует о дисфункции не только левых отделов сердца, но и правых. Всегда следует обратить внимание на отечность нижних конечностей. Если у больных не было признаков хронической сердечной недостаточности, до того как у них развился КОЛ, то отечность не определяется.
Терапию следует начинать незамедлительно, не дожидаясь получения данных лабораторного исследования. Однако желательно, приступая к ингаляциям кислорода, определить сатурацию кислорода с тем, чтобы установить выраженность гипоксемии. Чем ниже показатели сатурации кислорода, тем степень гипоксемии выражена больше. Особенно неблагоприятно при отеке легких сочетание таких признаков, как парадоксальное дыхание, ритм галопа, гипотензия и сатурация ниже 88%.
В плановом порядке проводится исследование крови и мочи, исключаются признаки почечной и печеночной недостаточности. Диагностическое значение приобретает оценка ишемии миокарда, поэтому исследуется активность ферментов, исключающих или подтверждающих повреждение миокарда. Эти данные необходимо сопоставить с ЭКГ, исследование которой предназначено для установления характера нарушения ритма сердца и ишемии или некроза миокарда. Совокупность электрокардиографических и энзимологических исследований направлена на поиск биологических маркеров некроза сердечной мышцы.
Измерение уровня мозгового натрийуретического пептидапозволяет подтвердить кардиологическую природу отека легких. Тест чувствителен в 90%. Важным этапом в обследовании больного имеет рентгенография органов грудной клетки. С помощью рентгенографического метода может быть установлена фаза интерстициального или альвеолярного отека легких, скопление транссудата в плевральной полости, изменения размеров сердца. Изначально отек легких проявляется скоплением жидкости в области корней легких. В рентгенологии этот признак получил название «бабочки». Жидкость в плевральных полостях отсутствует, если отек легких не развился на фоне предшествующей хронической сердечной недостаточности.
Источник
