Геморрагический отек легких при малярии

Заболевания легких, симптомы и способы лечения органов дыхания.
Отек легких: симптомы, причины, первая помощь
Отек легких – это состояние, при котором альвеолы (дыхательные пузырьки) вместо воздуха заполняются жидкостью, поступающей из сосудов и окружающих тканей. Он обычно развивается при повышении давления в легочных артериях. При этом состоянии организм получает недостаточно кислорода, и развивается сначала одышка, а потом удушье.
Прогноз такого отека зависит от его причин и своевременности медицинской помощи.
Симптомы отека легких не проходят самостоятельно и будут нарастать, поэтому медлить при таком состоянии, не вызывая «Скорую помощь», нельзя.

Ортопноэ – невозможность лечь из-за усиления одышки – важный симптом отека легких
Признаки отека легких зависят от его типа.
Постепенно нарастающий отек
Симптомы при этом следующие:
- одышка при физической активности;
- затрудненное дыхание в положении лежа;
- хрипы, которые слышно на расстоянии от больного;
- ночные пробуждения с чувством нехватки воздуха, которое проходит, если сесть в постели или встать;
- быстрое увеличение веса;
- отеки ног;
- слабость;
- головокружение.
Тяжелый отек
При появлении любого из перечисленных ниже признаков необходима срочная медицинская помощь. Промедление может привести к летальному исходу.
- выраженное затруднение дыхания, одышка, удушье;
- неспособность дышать;
- тревога, связанная с затрудненным дыханием;
- кашель, при котором выделяется розовая пенистая жидкость;
- боль в груди;
- быстрое и/или неритмичное сердцебиение;
- синюшность или серый оттенок кожи;
- потливость.
Отек легких при горной болезни
Высотный отек сопровождается такими признаками:
- головная боль;
- неритмичное, ускоренное сердцебиение;
- одышка как при нагрузке, так и во время отдыха;
- кашель;
- повышение температуры тела;
- затруднения при подъеме в гору и ходьбе по ровной поверхности.
Что такое отек легких
Вся легочная ткань состоит из кровеносных сосудов и крошечных воздушных мешочков – альвеол. Их стенки тесно примыкают друг к другу, и через них происходит обмен газами: поступление в организм кислорода и освобождение его от углекислого газа, приносимого кровью. Стенки альвеол очень тонкие, но в норме жидкость в них не проникает.
Если же альвеолы заполняются жидкостью, поступающей через стенки кровеносных сосудов, обмен газов нарушается. Возникает затруднение дыхания, так как часть альвеол перестает «дышать».
Отек легких может быть кардиогенным, связанным с сердечной недостаточностью, и некардиогенным, вызванным другими причинами.
Причины и факторы риска
Основная причина легочного отека – сердечная недостаточность.
Хроническая сердечная недостаточность
Это состояние, при котором сердце не может должным образом перекачивать кровь. В результате в легочных сосудах повышается давление, и жидкость из них пропотевает в альвеолы. Развивается острая сердечная недостаточность, одним из проявлений которой служит легочный отек.
Другие заболевания
Основные причины, которые могут вызвать сердечную недостаточность:
- инфаркт миокарда или другие тяжелые болезни сердца;
- пороки сердечных клапанов, особенно митрального, реже аортального;
- гипертонический криз.
Симптомы отека легких могут осложнить течение таких заболеваний:
- пневмония;
- туберкулез;
- острый респираторный дистресс-синдром, вызванный инфекцией или травмой органов дыхания, злоупотреблением кокаином, лучевой болезнью;
- пневмоторакс или быстрое удаление большого количества жидкости при экссудативном плеврите;
- тромбоэмболия легочной артерии;
- почечная недостаточность;
- сепсис (заражение крови);
- острый панкреатит – воспаление поджелудочной железы;
- некоторые вирусные инфекции, поражающие легочную ткань;
- эклампсия беременных.
Внешние факторы
Некоторые условия окружающей среды могут увеличивать нагрузку на сердце и органы дыхания и вызывать признаки легочного отека:
- пребывание на большой высоте;
- передозировка наркотиков, а также аспирина;
- вдыхание ядовитых газов;
- тяжелая травма грудной клетки;
- черепно-мозговая травма, геморрагический инсульт, внутричерепное кровоизлияние, тяжелый судорожный приступ, операция на мозге;
- состояние при утоплении.
Факторы риска
Наиболее подвержены риску этого осложнения люди с заболеваниями сердца, осложненными хронической сердечной недостаточностью.
Другие факторы, увеличивающие вероятность развития признаков легочного отека:
- уже перенесенный ранее такой эпизод;
- хронические болезни органов дыхания, такие как туберкулез или обструктивная болезнь (ХОБЛ);
- болезни сосудов – васкулиты, флебиты;
- заболевания крови.
Первая помощь

Прекращение венозного оттока из конечностей поможет уменьшить симптомы отека легких
Отек легких – серьезное состояние, угрожающее жизни. Поэтому при появлении его симптомов у больного с патологией сердца или органов дыхания необходимо:
- вызвать «Скорую помощь», указав жалобы на сильную одышку, появление пенистой розовой жидкости изо рта, невозможность лечь;
- придать больному положение сидя с опущенными ногами, через 10 минут на ноги наложить венозные резиновые жгуты (на 15 см ниже паховых складок) поверх одежды или полотенца или хотя бы использовать эластичные бинты, не передавливая артерии;
- одновременно с наложением жгутов на ноги сделать такую же манипуляцию на верхней трети правого плеча, положение жгутов нужно менять через каждые 20 – 30 минут, артериальный пульс должен сохраняться;
- расстегнуть тесную одежду;
- открыть форточку;
- дать кислородную подушку (ее нужно заранее купить на такой случай);
- измерить давление, и если оно не ниже 100 мм рт. ст. («верхнее»), дать под язык таблетку нитроглицерина или ингаляцию нитроспрея, если больной принимал ранее такие препараты;
- при возможности ввести внутривенно мочегонный препарат (фуросемид), особенно если отек уже был ранее и известна реакция организма на него, или хотя бы дать такой препарат в форме таблетки.
Профилактика
Возможности на 100% защитить себя от легочного отека нет. Пациенты, у которых возможно такое состояние, должны знать о его симптомах и вовремя обращаться за медицинской помощью.
Крайне желательна вакцинация от гриппа и пневмококковой инфекции.
При появлении нарушений ритма сердца, неконтролируемого повышения артериального давления и других новых симптомов основного заболевания следует сразу обращаться к врачу.
Видео по теме
Отек легких
 При отеке легких серозно-геморрагическая жидкость попадает в альвеолы легких по двум причинам.
При отеке легких серозно-геморрагическая жидкость попадает в альвеолы легких по двум причинам.
Первая – токсическое поражение легочных артерий. Вторая – застой в малом круге кровообращения. Через верхние дыхательные пути выделяется кровянистая пена, образующаяся из транссудата соприкасающегося с воздухом.
Ее количество может быть больше двух литров. В результате данного процесса может наступить асфиксия.
Заболевания, которые могут привести к отеку легких:
— пневмония
— отравление фосгеном
— нефрит
— инфаркт миокарда
— порок сердца
— кардиосклероз
— гипертония
Клиническая картина.
Отек легких – острое и внезапное заболевание, которое чаще всего возникает у человека во время сна или после физического или эмоционального перенапряжения.
Первые признаки отека легких:
— частый кашель
— влажные хрипы в легких
Через некоторое время появляются:
— страх и растерянность на лице
— кожа приобретает серый оттенок
— удушье
— сильная боль в груди
— клокочущие хрипы
— при кашле выделяется пенистая мокрота с примесью крови (в тяжелом случае пена выделяется и из носа)
— прогрессирует цианоз
— вены на шее набухают
— больной покрывается холодным потом
— при прослушивании выявляется обилие влажных хрипов, а дыхание почти не проводится, перкуторный звук короткий
— учащенный пульс (до 160 ударов в минуту)
— иногда брадикардия
Если отек легких протекает длительно, то давление снижается, пульс слабеет, дыхание приобретает поверхностную форму и наступает асфиксия. Но к асфиксии может привести и внезапный отек легких.
На рентгеновском снимке корни легких расширены, имеются тени очагов с размытыми контурами, а прозрачность легочных полей понижена.
Если отек легких длится несколько часов, то необходимо немедленно вызывать скорую помощь для скорейшего медицинского вмешательства и продления жизни больного.
Отек легких по причине отравления токсичными веществами, алкоголем, ядами, бензином, барбитуратами, соединениями железа и окисей углерода, мышьяком встречается в единичных случаях. В данном случае симптомы отека легких складываются с симптомами основного заболевания или какой-либо патологии.
При отравлении организма продуктами жизнедеятельности (при уремии) зачастую не бывает типичных симптомов отека легких. При отравлении токсичными веществами и карбонилами металлов клиническая картина очень бедна. Присутствуют тахикардия, боли в области груди и сухой кашель.
При поражении организма окислами азота клиническая картина развернутая. У больного отмечаются цианоз, выделение пены розового или желтого цвета, удушье, шумное дыхание, тахикардия, влажные хрипы.
Лечение отека легких.
В первую очередь необходимо уменьшить застой в малом круге кровообращения, уменьшить образование пены, ликвидировать кислородное голодание, устранить обезвоживание, восстановить проходимость дыхательных путей.
Для ликвидации застоя в малом круге кровообращения необходимо сделать кровопускание. Примерно 300 мл крови способно разгрузить застой в легких. Если у больного пониженное давление, плохие вены или малокровие, то кровопускание делать не рекомендуется. В таком случае поможет наложение жгутов на три конечности. Важно помнить, что жгуты должны пережимать вены, пульс должен всегда прощупываться!
Если у больного отек легких по причине инфаркта миокарда и выраженный коллапс, то накладывать жгуты противопоказано!
В больнице для снижения давления используют пентамин в 5 %-ом растворе по 1 мл. Чтобы расширить сосуды большого круга и тем самым разгрузить малый круг кровообращения используют 2 %-ый раствор бензогексония.
В последнее время используют гигроний и арфонад в виде капельного введения.
Для усиления сокращения миокарда используют 0,05 %-ый раствор строфатнина. Если давление не снижено можно ввести раствор 0,05 % строфантина 0,5 мл плюс 40 % раствор глюкозы 10 мл и 2,4 % раствор эуфиллина 10 мл.
Чтобы понизить возбуждение дыхательного центра и успокоить больного применяют морфин или омнопон. Вместе с морфином используют димедрол, супрастин или пипольфен. Если у больного пониженное давление и угнетен дыхательный центр, вводить морфин опасно для здоровья.
Чтобы уменьшить образование пены используют пары спирта. Дыхание перестает клокотать после десяти минут использования пеногасителя. Хорошим пеногасителем является антифомсилан. Он более эффективен, и может облегчить дыхание через пару минут. В домашних условиях для облегчения состояния больного можно распылить спирт из пульверизатора прямо перед его лицом.
Чтобы ликвидировать обезвоживание организма нужно ввести внутривенно лазикс, урегит и мочевину или новурит.
Для улучшения проницаемости капилляров вводят хлорит кальция, пипольфен, преднизолон.
При отеке легких у больного все верхние дыхательные пути заполнены пеной и слизью, нужно убрать их через катетер путем отсасывания.
В стационаре при необходимости больному отеком легких делают трахеотомию, интубацию или искусственную вентиляцию легких.
Больной должен находиться в покое. Транспортировать его запрещено, так как любое сотрясение может вызвать повторный приступ, который может привести к смерти больного.
Геморрагический отек легких
Усиление одышки и появление цианоза наряду с симметричным нарастанием мелкопузырччатых влажных хрипов в легких свидетельствуют о развитии отека легких. Нарушение проницаемости капилляров и равновесия сил, удерживающих жидкость в капиллярном русле, приводит к появлению интерстициального, а затем и альвеолярного отека легочной ткани.
Происходит транссудация жидкости и заполнение альвеол с образованием пенистой массы и прекращением газообмена. К отеку легких может привести любая интоксикация. Особенно часто в практике инфекциониста это осложнение встречается при тяжелых формах гриппа, других респираторных вирусных инфекциях, пневмониях и при тяжелом течении инфекций у пожилых лиц.
Эндогенная интоксикация при уремии, печеночной недостаточности также может приводить к отеку легких. Присоединение отека легких типично для терминального периода менингитов, энцефалитов, особенно при отеке-набухании мозга. Существенное значение может иметь быстрое переполнение сосудистого русла при массивных инфузиях,без адекватной диуретической терапии.

Интерстициальная фаза отека легких клинически мало выражена. При тяжелой дыхательной недостаточности в ранние сроки гриппозной инфекции нарастание одышки и цианоза может не сопровождаться бурным, клокочущим дыханием и обильной пенистой мокротой. Геморрагический отек легких при молниеносном гриппе возникает в результате острого повреждения эндотелия капилляров и альвеол, когда собственно пневмоническая реакция еще не успевает развиться [Попов В. Г., Тополянский В. Д.].
Скудные физикальные данные при интерстициальном отеке легких заставляют придавать особое значение динамике дыхательной недостаточности и тщательному рентгенологическому исследованию, которое выявляет нечеткость легочного рисунка, понижение прозрачности прикорневых отделов, расширение междолевых перегородок и наличие перибронхиальной инфильтрации.
При последующей, альвеолярной фазе отека легких отмечается быстрая динамика хрипов под одним и тем же участком легкого; хрипы наиболее звучны в верхних отделах, перкуторный тимпанит перемежается с притуплением звука. Наблюдается обильное выделение желтоватой или розоватой пенистой мокроты. Рентгенологически выявляются тени различной гомогенности и размеров, центральной или диффузной локализации, нередко плевральный выпот.
У больных отмечаются беспокойство, страх смерти, затем возникают помрачение сознания, клокочущее дыхание, расширение зрачков, наступает асфиксия и смерть. Альвеолярная фаза отека легких характерна для осложненных пневмонией форм гриппа и других респираторных вирусных инфекций, бактериальных пневмоний, для терминальной стадии нейротоксикоза.
Источники:
https://ask-doctors.ru/otek-legkix-simptomy-prichiny-pervaya-pomoshh/
https://medreality.ru/otek-legkih/83-otek-legkih.html
https://dommedika.com/infekctions/otek_legkix.html
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 2 августа 2018Обновлено 20 июля 2019
Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
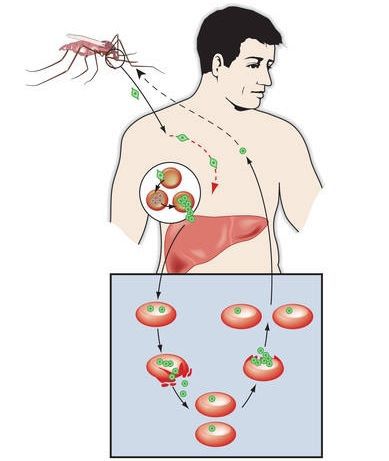
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
Этиология
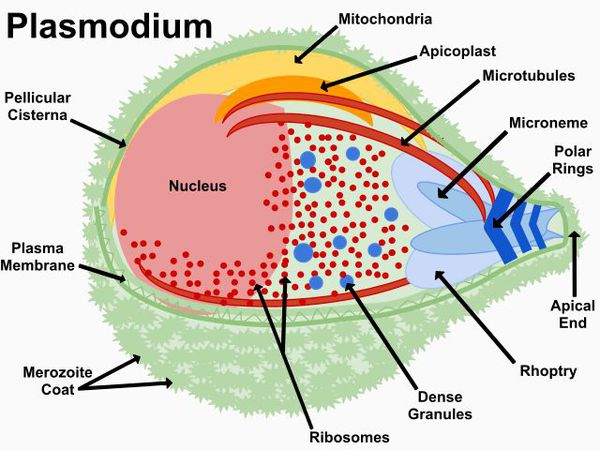
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
Семейство — Plasmodidae
Род — Plasmodium
Виды:
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
- P. malariae — 72 часа;
- P. falciparum, P. vivax, P. ovale — 48 часов;
- P. knowlesi — 24 часа.[1][2][3]
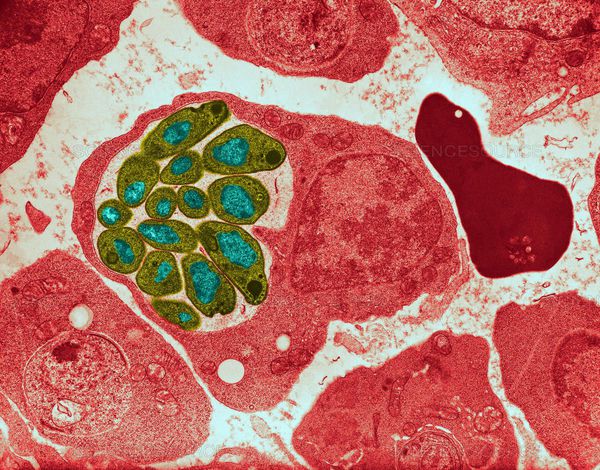
Эпидемиология
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
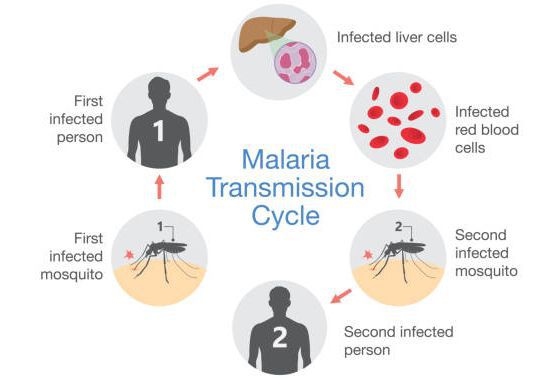
Механизм передачи:
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
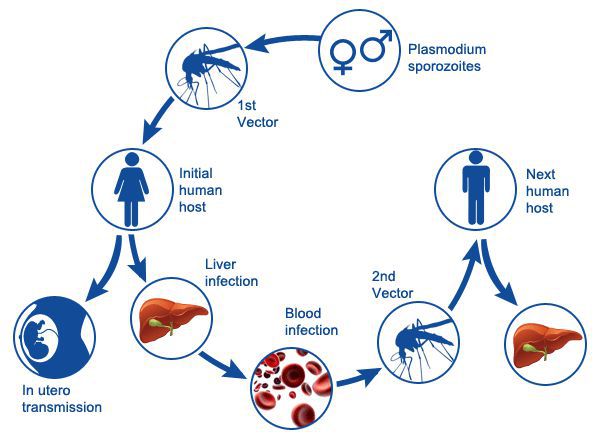
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства.[1][2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы малярии
Начинается остро.
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
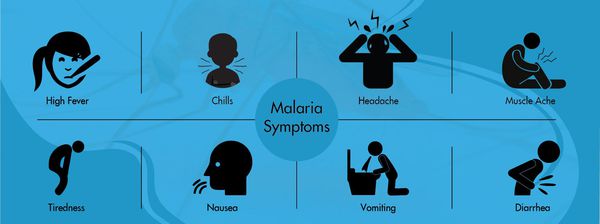
Основной синдром заболевания — специфическая общая инфекционная интоксикация, которая протекает в виде малярийного приступа. Начинается чаще в первой половине дня со сменой фаз озноба, жара и пота. Иногда предшествует продрома (недомогание). Приступ начинается с озноба, больной не может согреться, кожные покровы становятся бледными, холодными на ощупь и шероховатыми (продолжительность — 20-60 минут). За это время человек теряет до 6000 ккал. Затем начинается жар (температура тела в течение 2-4 часов повышается до 40°С). Затем наступает период повышенного потоотделения (снижается температура тела, улучшается общее самочувствия). В межприступный период самочувствие человека можно охарактеризовать как состояние «после банкета». Далее всё снова повторяется.
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.
Периферические лимфоузлы не увеличиваются. Со стороны сердечно-сосудистой системы характерна тахикардия, понижение артериального давления, при четырёхдневной малярии встречается шум «волчка», приглушение тонов. В лёгких выслушиваются сухие хрипы, тахипноэ (учащённое поверхностное дыхание), повышение ЧДД, сухой кашель. При тяжёлой степени появляются патологические типы дыхания. Со стороны желудочно-кишечного тракта наблюдается снижение аппетита, тошнота, рвота, вздутие живота и синдром энтерита (воспаление тонкого кишечника), гепатолиенальный синдром (увеличение печени и селезёнки). Нередко темнеет моча.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия.[1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
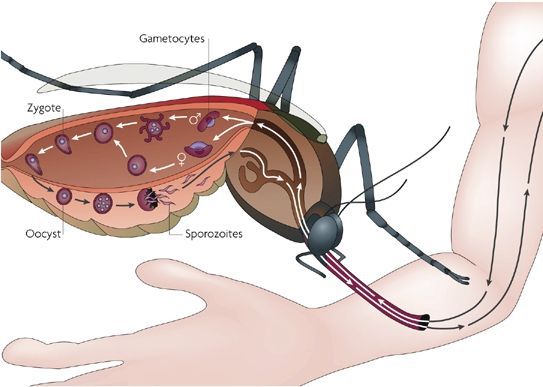
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
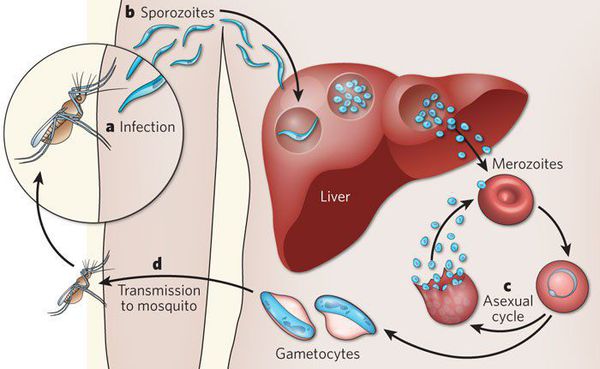
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
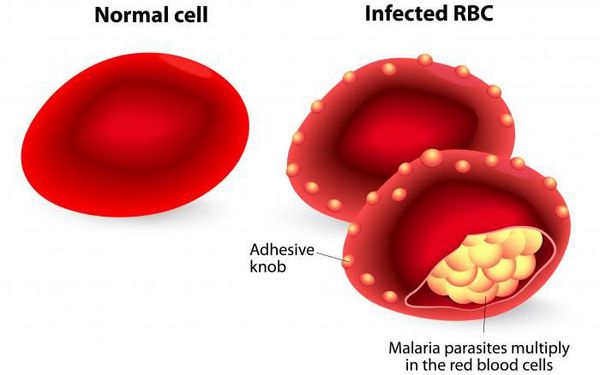
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз.[1][4]
Классификация и стадии развития малярии
По степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая.
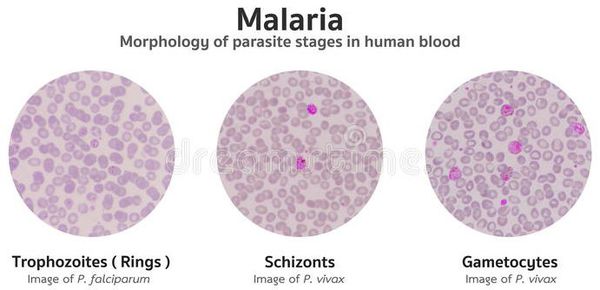
По форме:
- типичная;
- атипичная.
По осложнениям:
- осложнённая;
- неосложнённая.[1][3]
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие.[1][2]
Диагностика малярии
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
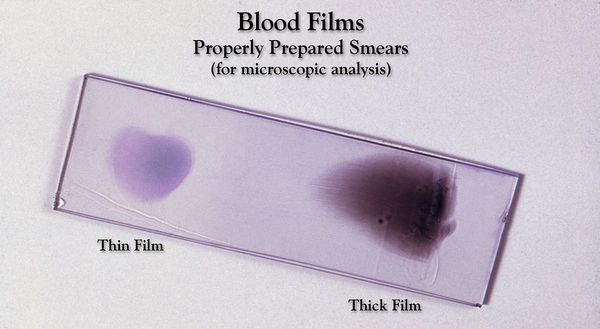
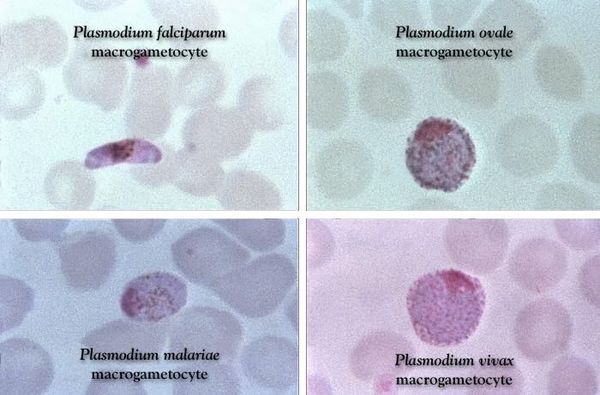
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки).[1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни.[1][3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки).[1][4]
Источник
