Фарингеальный отек что это такое
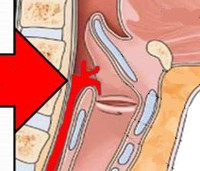
Ларингофарингеальный рефлюкс – это ретроградное попадание желудочного содержимого в просвет гортаноглотки. Сопровождается кашлем, дисфонией, дисфагией, чувством жжения, першения и наличия «комка» в горле, откашливанием большого количества слизи. Диагностика базируется на жалобах больного, данных анамнеза, результатах фарингоскопии, ларингоскопии, ФГДС, суточной внутрипищеводной рН-метрии. Программа лечения подразумевает коррекцию образа жизни и характера питания, назначение ингибиторов протонной помпы, антацидов, прокинетиков или альгинатов. При необходимости проводится оперативное вмешательство.
Общие сведения
Ларингофарингеальный рефлюкс (ЛФР) – распространенное в популяции заболевание. По результатам отдельных исследований, сочетание гастроэзофагеального рефлюкса и патологий ЛОР-органов наблюдается в 79-87% случаев. Согласно статистическим данным, распространенность ГЭРБ среди населения составляет от 11 до 23%, более 15% больных страдают от ЛФР. Схожие с этой патологией однократные или редко возникающие симптомы наблюдаются у 40-60% людей из общей популяции. Основную группу пациентов составляют лица молодого и среднего возраста – от 20 до 60 лет. Показатель заболеваемости среди представителей женского пола несколько выше, чем среди мужчин.

Ларингофарингеальный рефлюкс
Причины
В основе заболевания лежит гастроэзофагеальная рефлюксная болезнь, которая сопровождается нарушением нормальной моторики пищевода, тонуса нижнего и верхнего пищеводного сфинктера (НПС и ВПС) с забросом содержимого полости желудка в пищевод и вышерасположенные структуры. Выделяют ряд факторов, которые способствуют формированию этих патологических изменений. К ним относятся:
- Особенности питания. Обратный заброс желудочного содержимого провоцирует прием большого количества поваренной соли, жирной пищи, шоколада, газированных и кофеинсодержащих напитков, злоупотребление спиртными напитками, курение.
- Коморбидные заболевания. Формированию ЛФР способствуют такие патологии желудочно-кишечного тракта, как язвенная болезнь желудка и двенадцатиперстной кишки, хронический гастродуоденит, грыжа пищеводного отверстия диафрагмы, желчнокаменная болезнь, различные формы энтеритов.
- Поведенческие особенности. Потенцировать гастроэзофагеальный рефлюкс способны определенные привычки: переедание, особенно перед сном, нерегулярное питание, работа в согнутом или наклоненном положении либо принятие таких поз сразу после еды, прием пищи «на ходу». Отдельно выделяют частые стрессы.
- Повышение внутрибрюшного давления. Снижение тонуса нижнего сфинктера пищевода наблюдается при всех состояниях, повышающих давление внутри брюшной полости, в том числе при беременности, метеоризме, крупных новообразованиях внутренних органов или забрюшинного пространства, выраженном ожирении.
- Прием медикаментов. Нарушение нормальной перистальтики пищевода и гипотония НПС за счет изменения тонуса гладкой мускулатуры обнаруживается при длительном лечении фармакотерапевтическими средствами из групп нитратов, блокаторов кальциевых каналов, β-адренергические препаратов. Терапия антидепрессантами оказывает раздражающее и травмирующее действие на слизистые оболочки, что также способствует развитию ЛФР.
Патогенез
В физиологических условиях перистальтическая активность пищевода обеспечивает продвижение пищи в желудок, а верхний и нижний пищеводные сфинктеры, смыкаясь, препятствуют обратному движению еды и ее попаданию в дыхательные пути. Это удерживает показатель рН в дистальной части пищевода на уровне слабокислого (6,0). Защитную роль также играет кашлевой рефлекс гортаноглотки, обусловленной хорошей иннервацией последней. Первый (прямой) патогенетический механизм формирования ЛФР основывается на снижении тонуса пищевода, региональных сфинктеров и гортаноглотки. При этом происходит обратный заброс агрессивного содержимого желудка в ротовую полость и дыхательные пути. Входящие в состав рефлюксата желчные, соляные кислоты и ферменты оказывают прямое раздражительное воздействие на слизистые, смещая рН в кислую сторону (до 4,0).
В основе второго (косвенного) механизма развития заболевания лежит нарушение активности рефлекторных дуг гортани. На этом фоне первичное раздражение не провоцирует спазм региональной мускулатуры, как результат – не активируется вагусный ответ, не возникает защитный сухой кашель. Мерцательный эпителий задней стенки глотки утрачивает свои свойства. В нормальных условиях он обеспечивает эвакуацию слизистого секрета трахеобронхиального дерева за счет фермента карбоангидразы III и связанных с ним бикарбонатов. Дефицит этих веществ в сочетании с нарушением местного кислотно-щелочного баланса приводит к застою слизи, формированию воспалительных реакций и субъективных симптомов заболевания.
Симптомы ларингофарингеального рефлюкса
Клиническая картина при ЛФР обычно не соответствует классической симптоматике гастроэзофагеальной рефлюксной болезни. Редко наблюдается изжога либо постоянная отрыжка кислым или тухлым. Заболевание может долгое время протекать без выраженных проявлений. Основную роль играют респираторные жалобы. Вначале появляется ощущение дискомфорта и жжения, повышенная саливация и парестезии. Затем возникает кровоточивость десен, наблюдаются скопления легко отхаркивающихся слизистых выделений из ротоглотки и гортаноглотки, которые больные описывает как «комок в горле». Некоторые пациенты самостоятельно выявляют серый или желтоватый налет и отпечатки зубов у себя на языке.
При дальнейшем развитии заболевания отмечается хронический малопродуктивный кашель, умеренная или выраженная боль в горле. Болевой синдром усиливается непосредственно после приема пищи. Характерная особенность – появление кашля с чувством жжения при переходе в горизонтальное положение. Из-за воспаления слизистых оболочек возможно «застревание» еды во время акта глотания, нарушение проглатывания слюны. У больных с большим стажем заболевания развивается дисфония – голос становится сиплым, формируются хрипы, иногда обнаруживается афония. В некоторых случаях при вовлечении в патологический процесс слизистой оболочки глотки в области входных отверстий слуховых труб выявляются неприятные ощущения в области уха, «хлопки», «заложенность».
Осложнения
Осложнения ларингофарингеального рефлюкса связаны с продолжительным раздражением тканей ротовой полости и верхних отделов дыхательной системы содержимым желудка с формированием вялотекущих воспалительных процессов. Развиваются хронические тонзиллиты, стоматит, фарингит, ларингит, аденоидит, реже – тубоотит, средний отит, ринит, синуситы. При ретроградном забросе большого количества рефлюксата могут возникать хронические трахеобронхиты, аспирационная пневмония. Иногда наблюдаются осложнения со стороны пищевода, чаще всего – язвенные стриктуры.
Диагностика
На начальном этапе пациент обычно обращается к семейному врачу, который проводит первичный осмотр и выявляет выраженное несоответствие между объективными изменениями и жалобами больного. Дальнейшее обследование осуществляется врачом-отоларингологом на основании анамнеза заболевания, субъективных ощущений, фарингоскопической картины, результатов лабораторных и инструментальных исследований. Рекомендуется консультация гастроэнтеролога. План обследования включает:
- Опрос больного. При сборе анамнеза и детализации жалоб специалист обращает внимание на сопутствующие патологии, факторы, способствующие повышению внутрибрюшного давления, характер питания пациента, привычки, связанные с приемом пищи, наличие подобных заболеваний у родственников.
- Осмотр глотки. При фарингоскопии видны несколько увеличенные лимфоидные фолликулы на задней и боковых стенках, умеренно гипертрофированная и синюшная слизистая оболочка, сосудистая инъекция, скопление слизистого секрета между небными дужками, казеозные пробки в увеличенных небных миндалинах.
- Осмотр гортани. Визуальные изменения гортани при ларингоскопии включают отечность и гиперемию слизистой оболочки задней стенки, черпаловидных хрящей, межчерпаловидного пространства и задней трети голосовых складок, формирование изъязвлений в этих областях.
- Фиброгастродуоденоскопия. В ходе ФГДС выявляют гиперемию и отечность внутренней стенки пищеводной трубки, снижение тонуса сфинктеров пищевода. При инсуфляции воздуха обнаруживается торпидность гортанного рефлекса.
- Суточный рН-мониторинг. Внутрипищеводная рН-метрия — технически сложный, дорогостоящий, но наиболее достоверный метод диагностики ЛФР. При проведении теста устанавливается 2 датчика – на 5 см выше НПС и на 4,5-5 см ниже ВПС – для фиксации суточных колебаний рН и его выраженного снижения при наличии рефлюкса.
Лечение ларингофарингеального рефлюкса
Лечение заболевания проводится в амбулаторных условиях. Терапевтическая программа составляется отоларингологом совместно с гастроэнтерологом. Основная цель – купирование воспалительного процесса в гортани и других отделах дыхательной системы, нормализация моторной активности пищевода и тонуса его сфинктеров с предотвращением обратного заброса желудочных масс. Программа лечения состоит из следующих мероприятий:
- Модификация образа жизни. Является основой лечения пациентов с ЛФР. Подразумевает нормализацию массы тела, отказ от курения, ношения тугих поясов и тесной одежды, исключение переедания, приемов пищи перед сном, сильных наклонов и лежачего положения после еды, использование кровати с поднятым изголовьем.
- Диета. Основывается на ограничении или полном исключении из рациона продуктов, снижающих тонус НПС и стимулирующих секрецию соляной кислоты в желудке. Не показаны жирные, жареные блюда, цитрусовые, шоколад, кофе, алкоголь. При сопутствующем ожирении диетолог рассчитывает рекомендуемую суточную норму калорий, составляет индивидуальный план питания.
- Медикаментозная терапия. Применяется одновременно с вышеупомянутыми методиками. Заключается в монотерапии ингибиторами протоновой помпы (ИПП) в стандартных дозах с дальнейшим уменьшением дозировки и переходом на поддерживающую терапию сроком от 6 месяцев до 1 года. При неэффективности схемы дополнительно назначаются прокинетики, антациды или альгинаты в различных комбинациях.
- Хирургическое лечение. Представлено лапароскопической фундопликацией по Ниссену, при которой из дна желудка формируют «манжетку» для нижнего отдела пищевода. Показаниями к операции являются невозможность проведения медикаментозного лечения или его неэффективность, диафрагмальные грыжи пищеводного отверстия, аномальный некислотный рефлюкс у больных, резистентных к ИПП-терапии.
Прогноз и профилактика
Прогноз при адекватном лечении и соблюдении всех рекомендаций благоприятный, клинические проявления полностью исчезают. Специфических превентивных мероприятий в отношении ларингофарингеального рефлюкса не разработано. Неспецифическая профилактика во многом соответствует принципам лечения этой патологии в том, что касается изменения образа жизни, рациона питания. Кроме того, превентивные меры включают раннее лечение других заболеваний внутренних органов, рациональный прием назначенных медикаментозных средств, исключение состояний, сопровождающихся выраженным подъемом внутрибрюшного давления, отказ от вредных привычек.
Источник
- Ретрофарингеальный абсцесс и парафарингеальный абсцесс – описание состояний
- Причины ретрофарингеального и парафарингеального абсцесса
- Симптомы ретрофарингеального абсцесса и парафарингеального абсцесса
- Лечение ретрофарингеального абсцесса и парафарингеального абсцесса
Ретрофарингеальный абсцесс и парафарингеальный абсцесс – описание состояний
Ретрофарингеальный (заглоточный) абсцесс
Ретрофарингеальный (заглоточный) абсцесс, РФА,— это острый воспалительный процесс, развивающийся в тканях задней поверхности горла на задней стенке глотки (в заглоточном пространстве). Поскольку ретрофарингеальный абсцесс развивается обычно в глубоких слоях тканей, его трудно диагностировать при обычном физическом обследовании у одного специалиста.
РФА является относительно редким заболеванием, и потому его диагностика осложняется у детей. Распознать заболевание можно по наличию ригидности затылочных мышц, постоянной слабости, боли при глотании или другим симптомам, которые будут перечислены далее.
Ранняя диагностика является ключевым фактором, гарантирующим качественное лечение.
Задержка в диагностике и лечении может привести к летальному исходу из-за осложнений, вызванных абсцессом.
Парафарингеальное пространство связано с заглоточным пространством, поэтому инфекции этого участка гортани могут распространиться ниже — в область средостения или пищевода. РФА является преимущественно детским заболеванием, однако возникновение его у взрослых так же было зарегистрировано. Основные осложнения, вызываемые ретрофарингеальным абсцессом, – это сепсис или обструкция дыхательных путей. Если лечение не начать вовремя, пациент может задохнуться, так и не поняв, в чем причина.
В настоящее время заболевание встречается преимущественно у взрослых, но может развиться и у детей старше 4-х лет. До этого возраста лимфатические узлы детей и слизистая стабильны, после чего они начинают физиологически меняться. Механизм образования ретрофарингеального абсцесса довольно прост: при попадании инфекции в лимфоидные гранулы, расположенные на задней стенке глотки, и других факторах, способствующих заражению, развивается воспаление, а затем, со временем, — абсцесс (накопление большого количества гноя).
Парафарингеальный (окологлоточный) абсцесс
Парафарингеальный абсцесс, ПФА, — это острый воспалительный процесс, локализованный в области медиальных жевательных мышц в парафарингеальном пространстве. Парафарингеальное пространство — это пространство, в котором соединяются крупные фасциальные ткани. Это пространство закрыто с разных сторон крыловидной мышцей, предпозвоночной фасцией, околоушной железой. Рядом с ним пролегает сонная артерия.
Абсцессы, возникающие в этом пространстве, чрезвычайно опасны, поскольку существует угроза распространения инфекции в средостение и другие близлежащие локализации. Заражение парафарингеального пространства происходит путем попадания туда инфекции из миндалин или глотки. Существует и менее распространенное, но возможное заражение — из местных лимфатических узлов или одонтогенных источников.
Абсцесс данной области опасен для жизни и сопровождается отеком, удушьем, другими неприятными симптомами. Возможно подрывание сонной артерии или септический тромбофлебит. Как и ретропарафарингеальный абсцесс, ПФА характерен более для детей, чем для взрослых, по той же причине — невозможности сознательно ограничить факторы риска заражения инфекциями, а также из-за формирования лимфатических узлов и слизистой в возрасте после 4-х лет. У взрослых заболевание встречается реже, но по схожим причинам — вследствие распространения инфекции из области миндалин или ушной железы.
Основные осложнения, вызываемые парафарингеальным абсцессом, – это сепсис или обструкция дыхательных путей. Если лечение не начать вовремя, пациент может умереть от удушья за короткое время.
Основными факторами, влияющими на заражение окологлоточного пространства, являются:
- тонзиллит;
- паратонзиллит;
- воспалительные заболевания носа;
- инфекция в носовых пазухах;
- различные травматические повреждения носа и глотки;
- инфекции различного происхождения.
Основные возбудители окологлоточного абсцесса это:
- стрептококки;
- неклостридиальная анаэробная микрофлора, в частности, веретенообразная палочка;
- кишечная палочка;
- золотистый стафилококк.
Возможные факторы, способствующие появлению абсцесса:
- осложнение паратонзиллярного абсцесса;
- мастоидит;
- прорыв гноя из абсцесса небной миндалины.
Причины ретрофарингеального и парафарингеального абсцесса
Причины ретрофарингеального абсцесса
РФА возникает по таким причинам:
- попадание в паратонзиллярное пространство вирулентной инфекции;
- наличие благоприятных условий для развития инфекции;
- активное влияние стрептококков группы А (Streptococcus pyogenes);
- стафилококки (Staphylococcus aureus);
- Escherichia coli;
- Нaemophilus Influenzae;
- Klebsiella;
- дрожжевые грибы рода Candida;
- Prеvotella;
- Рorphyro;
- Fusobacterium;
- Peptostreptococcus spp. (отмечено тяжелое течение заболевания по сравнению с другими возбудителями);
- бета-лактамаза продуцирующие микроорганизмы.
Наиболее распространенными причинами появления абсцесса являются возбудители Streptococcus viridans и Klebsiella pneumoniae. На их долю приходится около трети всех случаев заглоточных абсцессов.
Протекает РФА по тому же принципу, что и паратонзиллит. Из-за схожести симптоматической картины заглоточный абсцесс не всегда диагностируют своевременно.
Причины парафарингеального абсцесса
Парафарингеальный абсцесс практически всегда представляет собой осложнение паратонзиллярного абсцесса. Это означает, что когда разрывается паратонзиллярный абсцесс, гной попадает в близлежащее пространство.
Другие причины:
- мастоидит обычный;
- мастоидит Бецольда;
- стрептококки;
- веретенообразная палочка;
- кишечная палочка;
- золотистый стафилококк.
Пути распространения инфекции следующие:
- лимфатический;
- венозный;
- контактный.
Первая стадия — разливание, вторая — формирование гнойника.
Симптомы ретрофарингеального абсцесса и парафарингеального абсцесса
Симптомы ретрофарингеального абсцесса
Ретрофарингеальный абсцесс сопровождается следующими симптомами:
- боль в горле;
- боль при глотании;
- отказ от пищи;
- дети становятся капризными, плаксивыми;
- носовое дыхание становится шумным;
- в голосе появляется «гнусавость»;
- в нижней части шеи или верхней части шеи появляется уплотнение;
- уплотнение через определенное время становится больше;
- опухолевидный односторонний отек;
- опухолевидный отек на передней части шеи;
- температура (39-40 градусов);
- наклонное положение головы;
- болезненность шейных мышц;
- удушье;
- изменение голоса;
- опухание лимфатических узлов;
- ригидность мышц затылка;
- у грудничков нарушается процесс сосания груди;
- фарингеальный стридор;
- сдавливание входа в пищевод;
- сдавливание входа в трахею;
- трудности с вдыханием особо заметны при положении лежа.
Симптомы парафарингеального абсцесса
Основными симптомами парафарингеального абсцесса являются такие состояния:
- температура выше 40 градусов, иногда доходит до 41;
- боль в горле, очень сильная;
- невозможность открыть рот из-за сильной односторонней боли;
- боль в горле иррадиирует в ухо;
- дисфагия;
- тремор конечностей;
- тризм;
- наклонное положение головы;
- отек гортани;
- ларингостеноз;
- гнойный медиастинит;
- развитие ангины;
- показатели крови свидетельствуют о наличии лейкоцитоза;
- повышенные уровни СОЭ;
- лихорадка;
- возможно развитие менингита;
- выпячивание боковой или передней стенки глотки;
- припухлость около нижней челюсти;
- болезненность при глотании, жевании, кусании;
- нижнюю челюсть невозможно прощупать из-за отека и болевых ощущений.
Вероятные осложнения при парафарингеальном абсцессе:
- сепсис;
- смерть от асфиксии;
- ангина Людвига;
- менингит и неврологические нарушения, вызываемые менингитом.
Лечение ретрофарингеального абсцесса и парафарингеального абсцесса
Лечение ретрофарингеального абсцесса
Основные методы лечения РФА следующие:
- выявить абсцесс;
- немедленно вскрыть;
- обеззаразить участок путем аспирации гноя при пункции.
Величина разреза должна составлять не более 2 см.
После вскрытия абсцесса необходимо:
- полоскать горло антисептиками;
- принимать препараты антибактериальной терапии.
Запрещается самостоятельно проводить вскрытие абсцесса!
Самолечение заглоточного абсцесса грозит выходом гноя в окружающие ткани, удушьем и гнойным медиастинитом, сдавливанием трахеи.
При затрудненном дыхании может потребоваться проведение трахеотомии.
Если абсцесс вскрывается самопроизвольно (без участия со стороны), гной вытекает изо рта и носа. Иногда выход гноя может происходить через слуховой проход. Медики в таких случаях проводят санацию специальными методами, а затем антибактериальную терапию.
Определять метод лечения должен только специалист!
При своевременном и правильном вскрытии абсцесса прогноз для больного благоприятен.
Лечение парафарингеального абсцесса
После подтверждения диагноза проводят хирургическое вскрытие абсцесса двумя способами:
- через боковую стенку глотки;
- наружным способом.
После вскрытия рекомендовано:
- проведение дезинтоксикационной терапии;
- медикаментозное лечение антибиотиками.
Основные препараты для лечения абсцесса после вскрытия это:
- цефтриаксон;
- метронидазол;
- реополиглюкин.
Дозировку препаратов определяет врач.
Практикуется также немедикаментозное лечение (поддерживающие процедуры), например:
- теплые полоскания с санирующими средствами;
- УВЧ (на начальной стадии абсцесса или при его затухании);
- тепловые компрессы (только по рекомендации врача!).
Возможно самопроизвольное вскрытие заглоточного абсцесса. Оно опасно своими последствиями:
- асфиксией;
- распространением инфекции;
- кахексией;
- анемией.
В амбулаторных условиях вскрытие абсцесса проводят под наркозом или местной анестезией. Гной откачивают, используя отсос. Холодные натёчники (скопления гноя после удаления основной гнойной массы) не вскрывают, чтобы не распространять инфекцию. Гной отсасывают при помощи шприца, а после вводят в полость малых абсцессов лекарственные растворы.
Источники статьи:
https://emedicine.medscape.com/
https://en.wikipedia.org/
https://emedicine.medscape.com/
https://www.msdmanuals.com/
https://www.healthline.com/
https://www.merckmanuals.com
https://www.merckmanuals.com/
https://en.wikipedia.org/
По материалам:
© 1994-2016 by WebMD LLC.
Wikipedia, the free encyclopedia
© 2016 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co., Inc., Kenilworth, NJ, USA
© 2005 — 2016 Healthline Media.
Смотрите также:
У нас также читают:
Источник
