Двусторонний верхнечелюстной синусит в стадии отека
Воспаление слизистых оболочек в верхнечелюстных (гайморовых) пазухах называют верхнечелюстным синуситом или гайморитом. Воспалительный процесс охватывает как слизистые, так и подслизистые, надкостные и костные ткани в районе верхней челюсти. Согласно статистическим данным, эта болезнь встречается чаще других заболеваний, связанных с носовыми полостями. Причем подвержены данной патологии любые пациенты вне зависимости от возраста.
Какие бывают виды верхнечелюстного синусита?
По этиологии верхнечелюстной синусит подразделяется на следующие разновидности:
- Риногенный. Такая форма заболевания может развиться на фоне насморка, грибковых или инфекционных расстройств. Поначалу происходит формирование в носовых полостях, а в дальнейшем воспалительный процесс охватывает придаточные пазухи в районе верхнечелюстного ряда.
- Гематогенный. Причина развития такого заболевания чаще всего кроется в воспалительном очаге. Инфицирование пазухи происходит через кровоток.
- Травматический. Формируется после травмы верхнечелюстного ряда.
- Вазомоторный. Образуется на фоне нарушенной реакции на воздействие холодного воздуха, неприятного аромата и прочих внешних раздражителей.
- Одонтогенный. Источник проблемы – воздействие патогенных бактерий на поврежденные зубы верхнечелюстного ряда. Помимо этого, такая форма заболевания способна развиться в качестве осложнения после удаления зуба или постановки пломбы.
- Аллергический. Причиной формирования такой разновидности недуга является аллергический ринит.
По течению заболевания и выраженности признаков верхнечелюстной синусит бывает острой и хронической формы. Гайморит острого течения в свой черед бывает:
- Катаральным. Чаще всего такую форму сложно отличить от простого насморка, так как оба заболевания характеризуются схожей симптоматикой (заложенностью носа и обильными выделениями из носовых полостей). Подобное расстройство может закончиться полным выздоровлением либо преобразованием в гнойную форму.
- Гнойным. Для этой разновидности гайморита свойственно скопление гнойного экссудата в гайморовых пазухах. В сравнении с катаральным верхнечелюстным синуситом характеризуется возникновением сильной головной боли и ухудшением самочувствия пациента.
Важно! Любая разновидность острого воспалительного процесса в гайморовых пазухах может протекать в односторонней или двусторонней форме.
Причины верхнечелюстного синусита
Благоприятствовать формированию воспаления гайморовых пазух способны многие факторы. Чаще всего верхнечелюстной синусит формируется на фоне:
- всевозможных инфекций, протекающих в верхних дыхательных органах;
- продолжительного воздействия на организм холодной температуры;
- различных аллергических реакций;
- хронического насморка;
- деформации перегородки носа;
- аденоидита;
- стоматологических патологий в верхнечелюстном ряде и хирургического лечения этого участка;
- ВИЧ-инфекции или прочих нарушений, из-за которых происходит ослабление иммунитета.
Кроме того, способствовать прогрессированию воспалительного процесса могут следующие факторы:
- нездоровый образ жизни, частое употребление алкогольной продукции, наркотических веществ, а также курение;
- наличие генетических патологий;
- загрязненная окружающая атмосфера;
- недостаточное развитие внутренних носовых проходов, из-за чего затруднена дыхательная функция через нос;
- множественные травмы и ушибы в районе носовых полостей;
- наличие новообразований, негативным образом воздействующих на осуществление дыхательной функции.
Причем причина формирования патологии может крыться как в воздействии одного фактора, так и сразу нескольких.
Симптомы
Главными симптомами любой разновидности верхнечелюстного синусита являются затрудненная дыхательная функция и присутствие заложенности носа. Возникновение прочих признаков обусловлено характером течения патологии. Для острой формы воспалительного процесса в гайморовых пазухах характерно:
- резкое повышение температуры;
- насморк – поначалу наблюдается выделение прозрачной слизистой жидкости, которая спустя 7 дней преобразуется в гнойный секрет;
- частое чихание;
- болезненные проявления в верхних участках лица и в голове, нарастающие во время движений головы, чихания или кашля;
- ухудшение или полное отсутствие обонятельной функции;
- гнусавость.
На фоне хронического течения патологии, при обострении отмечается аналогичная симптоматика, а в периоды ремиссии проявляются слабо выраженные симптомы непостоянного характера в виде:
- повышенной слезоточивости;
- постоянного насморка, неподдающегося терапии и часто преобразующегося в гнойный вид;
- признаков катаральной формы синусита – на фоне отека слизистых беспокоит чувство стекания слизистого секрета по задней поверхности гортани;
- периодических головных болей;
- тяжести в области лица, распирающих ощущений;
- частого появления отечности в утренние часы;
- воспаления конъюнктивы;
- полного отсутствия обонятельной функции.
Все вышеперечисленные признаки могут проявиться как при одностороннем верхнечелюстном синусите, так и при двусторонней форме заболевания.
Как диагностируют верхнечелюстной синусит?
При обнаружении любых признаков, из-за которых появляются подозрения на развитие гайморита, следует незамедлительно обратиться за консультацией к отоларингологу. Квалифицированный врач с легкостью сможет выявить наличие синусита в ходе осмотра.
Однако, чтобы подтвердить диагноз, требуется провести инструментальное обследование больного. Прежде чем отправить пациента на диагностику, доктор знакомится с его историей болезни, чтобы определить вероятный первоисточник проблемы. Кроме того, нужно определиться со степенью выраженности симптоматики, благодаря чему можно отличить хроническую патологию от острой формы заболевания.
Чтобы диагностировать верхнечелюстной синусит, отоларинголог может назначить следующие инструментальные методы исследования:
- рентгенография;
- магнитно-резонансная томография;
- риноскопия – осмотр полостей носа посредством специального инструментария;
- эндоскопическое обследование;
- ультразвуковая диагностика;
- диагностическая пункция – забор слизистого секрета, содержащегося в синусе, чтобы сделать бактериологический посев и выявить чувствительность возбудителей к антибактериальным средствам;
- диафаноскопия с помощью лампочки Геринга.
В качестве дополнительной диагностики может быть назначена консультация стоматолога. Когда диагноз будет подтвержден, отоларинголог подбирает наиболее подходящие в каждом конкретном случае методы лечения.
Виды лечение верхнечелюстного синусита
Лечить воспаление верхнечелюстного синуса следует под врачебным контролем. Для начала доктор назначает консервативное лечение. Выбор медикаментов обусловлен формой патологии и фактором, спровоцировавшим её формирование.
Чаще всего при гайморите назначают прием следующих групп препаратов:
- Секретомоторных и секретолитических (Амброксола, Бромгексина). Лекарства этой группы способствуют улучшению выведения слизи из носовых пазух, а также снижению выраженности признаков.
- Нестероидных противовоспалительных средств (Диклофенака, Ибупрофена), жаропонижающих (Ибуклина, Аспирина), глюкокортикостероидов местного действия (Будесонида, Флутиказона). Под действием подобных медикаментов останавливается воспалительный процесс. Кроме того, они помогают остановить формирование слизистого секрета и купировать болезненные проявления.
- Антибиотиков. Благоприятствуют гибели патогенных микроорганизмов, восстановлению стерильности гайморовых полостей. Чаще всего в терапевтических целях при верхнечелюстном синусите назначают лечение Амоксициллином. В случае, когда спустя 3 дня после начала использования не наблюдается изменений в состоянии, в качестве вспомогательного средства выписывают прием клавулановой кислоты. Кроме того, могут быть назначены антибактериальные препараты местного воздействия (Изофра, Биопарокс, Полидекса). Для получения максимального эффекта от антибиотикотерапии предварительно следует провести тест на наличие чувствительности к антибиотикам.
- Антигистаминных препаратов (Лоратадина, Дезлоратадина, Цетиризина). Способствуют блокировке высвобождения медиаторов воспалительного процесса. Лекарства из этой группы показаны при верхнечелюстном синусите аллергической этиологии.
- Сосудосуживающих препаратов локального действия (Нафазолина, Оксиметазолина, Ксилометазолина). Благоприятствуют улучшению состояния на фоне экссудативного гайморита. Помогают снять отёчность, уменьшить количество слизистых выделений, облегчить дыхательную функцию. Но назальными каплями и спреями не следует пользоваться больше 7 дней, так как они способны вызывать привыкание.
Важно! Если консервативное лечение не дало желаемого результата, врач может порекомендовать хирургическое вмешательство. Чаще всего хирургическая терапия при гайморите подразумевает проведение пункционного прокола гайморовой пазухи с последующим удалением слизистого секрета и обработкой полости лекарством.
Когда инструмент вынимают из гайморовой пазухи, полость промывают посредством раствора Фурацилина. Пункция способствует быстрому восстановлению дыхательной функции через нос, улучшению самочувствия больного, устранению интоксикации. Хирургическое вмешательство показано:
- на фоне выраженного болевого синдрома;
- для забора патологического секрета на лабораторную диагностику;
- при отсутствии эффекта после медикаментозного лечения;
- чтобы ввести контрастное вещество;
- если начали развиваться осложнения;
- когда уровень слизистого содержимого на рентгеновской пленке остается неизменным;
- при закупорке природных соустий (соединений) в носовых полостях.
Благодаря проведению прокола восстанавливается дыхание через нос, устраняются признаки интоксикации, улучшается самочувствие в целом. Если манипуляция выполнена правильно, рецидивов гайморита не наблюдается.
Народная медицина в лечении верхнечелюстного синусита
При верхнечелюстном синусите в качестве вспомогательного лечения можно прибегнуть к помощи средств нетрадиционной медицины. Но одновременно следует продолжать принимать лекарства, назначенные отоларингологом.
Дома в терапевтических целях при гайморите можно проводить такие процедуры:
- Промывать носовые полости солевым раствором, приготовленным собственноручно или аптечным (Аквамарисом, Солином, Долфином). Это помогает очистить и увлажнить слизистые, ускорить выведение содержимого, уменьшить отек и воспалительный процесс.
- Делать ингаляции, используя специальное устройство – небулайзер, или подручные средства. С этой целью можно прибегнуть к помощи травяных настоев, в состав которых входят одно или несколько растений (ромашка аптечная, календула, эвкалипт, перечная мята, шалфей и пр.). Для приготовления средства нужно 1 ст. ложку измельченной травы залить горячей водой в количестве 250 мл и настоять на протяжении получаса. Также в состав можно влить 3-5 капелек эфирного масла (мяты, пихты, эвкалипта). При периодическом выполнении процедуры (по 5 минут на протяжении недели) уходит отёк и облегчается дыхательная функция.
- Ставить компрессы. Прогревание полостей носа на фоне гайморита не рекомендуется, поскольку под влиянием тепла воспаление может распространиться на близлежащие ткани. В этом случае оптимальным вариантом является применение глины, тёртого прополиса и мёда, а также салфеток, смоченных в травяных отварах. Подобные манипуляции способствуют уменьшению признаков и улучшению состояния.
Профилактические меры
Для предупреждения возможных рецидивов синусита нужно выполнять определенные профилактические действия:
- Регулярно посещать доктора, чтобы своевременно выявить и снять воспаление.
- Увлажнять носовую слизистую, проводя ингаляции и промывания.
- Употреблять здоровую пищу, содержащую вещества, способствующие правильному функционированию организма.
- Исключить вредные привычки.
- Исключить или минимизировать контакт с раздражителями.
- Своевременно лечить заболевания, способные спровоцировать развитие синусита.
- Регулярно убирать в помещении и увлажнять воздух.
Каковы осложнения верхнечелюстного синусита?
Если игнорировать признаки гайморита или поздно приступить к терапии, есть возможность формирования серьёзных негативных последствий:
- хронического воспаления слизистых гортани;
- кислородной недостаточности;
- дакриоцистита;
- апноэ;
- распространения воспалительного процесса в полости черепа с последующим поражением мозга;
- гнойного повреждения костной ткани черепа – в подобной ситуации требуется оперативное вмешательство;
- заражения крови.
Любое из вышеперечисленных осложнений может стать причиной летального исхода.
Заключение
Верхнечелюстной синусит – это серьезная болезнь, поэтому лечиться самостоятельно категорически запрещено. Если своевременно не обратиться за помощью к специалисту, могут развиться тяжелые осложнения. Вообще исход заболевания положительный, и многим пациентам даже не приходится проводить операцию. Продолжительность курсовой терапии обусловлена выраженностью клинической картины.
Источник
Синусит – это очень распространенное заболевание, которое затрагивает 1 из 10 человек в год. Ним болеют не только взрослые, но и дети. Двухсторонний синусит опасен, поэтому к его лечению нужно подходить серьезно. Из данной статьи Вы получите необходимые сведения о болезни и узнаете, как правильно ее лечить.
Двухсторонний синусит: особенности болезни у детей и взрослых

Действие инфекции при двухстороннем синусите
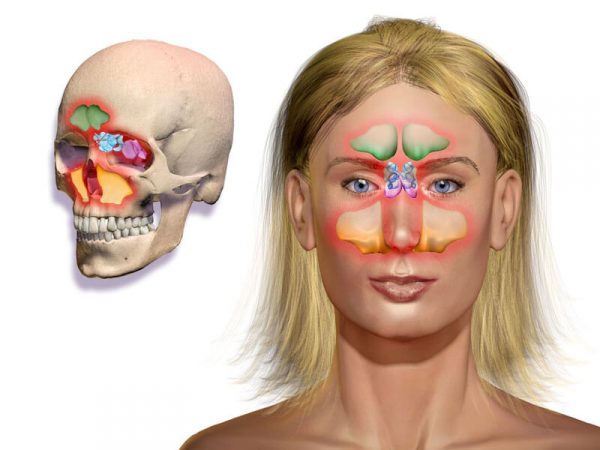
Синусит – это воспаление придаточных пазух носа (на латинском они называются sinus – синусы). Пазухи представляют собой пустые полости, находящиеся в костях лица (по бокам от носа, рядом с переносицей, над бровями). Они соединены с носовой полостью через небольшие каналы, по которым попадает воздух и выходит слизь, продуцируемая слизистой оболочкой в защитных целях.
У человека есть 4 вида синусов (верхнечелюстной, лобный, клиновидный и решетчатый лабиринт), которые находятся по обеим сторонам лица. Когда воспаляется пазуха с одной стороны, то говорят об одностороннем синусите, а при поражении с двух сторон – его называют двухсторонним.
Что происходит при синусите? Под действием инфекции или каких-либо аллергенов происходит воспаление слизистой оболочки. Вследствие этого возникает отек, и просвет пазухи перекрывается. Далее в этом закрытом пространстве накапливается воспалительный экссудат и может случиться нагноение.
Такие процессы сопровождаются неприятными местными симптомами, нарушением функции дыхания, а также общим ухудшением самочувствия больного. Причем двухсторонний синусит протекает более тяжело, чем односторонний.
к содержанию ↑
Классификация
В зависимости от того, какая из 4 пазух поражена, различают такие виды двухстороннего синусита:
- гайморит;
- этмоидит;
- фронтит;
- сфеноидит.
Синусит может быть острым и хроническим. Острый двухсторонний синусит длится до 4 недель, а хронический – более 8. При остром воспалении симптомы возникают спонтанно, они более мучительные, но после прохождения недельного лечения наступает облегчение и человек поправляется, а при хроническом все протекает не так заметно, но со временем наблюдается прогрессирование и развитие осложнений. Так, при длительном течении болезни (от 1 года) возможно развитие полипов на слизистой оболочке носа.
Обратите внимание: двухстороннее воспаление всех придаточных пазух называется пансинусит.
Также важно отличать катаральный синусит от гнойного. В первом случае болезнь ограничивается воспалением, а во втором – образованием гнойных выделений. Гнойный синусит крайне опасен. Его нежелательно лечить в домашних условиях.
к содержанию ↑
От чего возникает двухсторонний синусит?
Двухсторонний синусит может развиться из-за:
- Попадания в пазухи инфекции. В основном, синусит вызывают бактерии и вирусы, редко – грибки. Например, с симптомами двухстороннего синусита часто сталкиваются при различных ОРВИ. Бактерии могут распространиться на пазухи из горла или носа при рините, фарингите, ангине и других ЛОР-заболеваниях. Также есть вероятность попадания инфекции через воду во время купания в речке или грязном бассейне. Болезнь может начаться с воспаления одной части пазухи. Если не приступить к лечению своевременно, то процесс становится двухсторонним.
- Аллергии. Аллергия – это еще одна распространенная причина синусита. Она сопровождается отеком слизистой оболочки, что вызывает застой слизи в пазухах. В результате даже может присоединиться бактериальная инфекция.
- Перекрытия пазухи механическим путем. Сюда относятся полипы в носу, искривление носовой перегородки, опухоли и различные травмы.
Обратите внимание: если у Вас пониженный иммунитет, то риск заболеть синуситом намного выше. Часто по причине слабой защиты организма болеют маленькие дети.
к содержанию ↑
Симптомы и признаки двухстороннего синусита
Симптомы двухстороннего синусита напрямую связаны с воспалением и скоплением слизи в пазухах. Человек жалуется на неприятные ощущения и боль в области лица (ее можно четко ощутить при дотрагивании к коже). При двухстороннем верхнечелюстном синусите наблюдается боль по обеим сторонам от носа, которая зачастую отдает в зубы. При фронтите боль локализуется над бровями и в висках, при сфеноидите – между глаз, а при этмоидите – в голове, глазах, затылке.
Вообще, головная боль – частый спутник любой формы синусита, так как пазухи расположены близко к мозгу.
Полезно: различить вирусное заражение от бактериального помогает длительность и тяжесть синусита. Симптомы при ОРВИ достигают своего пика примерно на 3 день, а к концу недели уже стихают. При бактериальном поражении облегчение не наступает, если не начать адекватную антибактериальную терапию.
К другим важным признакам двухстороннего синусита относятся:
- «забитый» нос;
- слизистые или гнойные выделения;
- ухудшение обоняния;
- отек и покраснение на лице.
Общее состояние больного – плохое. Присутствует усталость, слабость, потеря аппетита. Температура часто переваливает за 38°. Недуг может сопровождаться болью в горле и кашлем. При развитии осложнений страдает зрение и слух.
Аллергический синусит отличается чиханьем, зудом в носу, слезливостью глаз. Также наблюдаются ринорея, неприятные ощущения в носу и придаточных пазухах.
к содержанию ↑
Диагностика заболевания
При первичном посещении врача хороший сбор анамнеза и физиологическое обследование (внешний осмотр, пальпация, риноскопия) для выявления всех распространенных симптомов могут обеспечить надежную диагностику двухстороннего синусита.
Более сложные диагностические методики применяют, когда наблюдаются затяжные симптомы. Тогда назначают рентген или компьютерную томографию. КТ позволяет с точностью определить состояние слизистой оболочки, степень ее уплотнения, наличие новообразований и патологий.
Дифференциальная диагностика должна проводиться по опухолям и инородным телам, которые могут спровоцировать синусит.
Какие еще методы применяются при диагностике синусита?
- врач может осмотреть уши для обнаружения сопутствующего отита;
- при наличии аллергии назначают аллергопробы для установления аллергена;
- если есть выделения из носа, врач берет ее на анализ, чтобы узнать возбудителя недуга (то есть тип бактерии). В большинстве случаев к такому анализу прибегают, если нет улучшений спустя неделю;
- в особых случаях, когда нет однозначного диагноза, могут посоветовать эндоскопическое обследование носа.
к содержанию ↑
Как и чем лечить двухсторонний синусит?
Лечение двухстороннего синусита проводится в зависимости от причины его возникновения.
При инфекционной природе заболевания
Потребуются противоинфекционная терапия. Бактерии уничтожаются антибиотиками, грибки – антимикотиками, а вирусы – противовирусными препаратами. Виды лекарств можно найти в таблице ниже. Из антибиотиков в первую очередь назначают Амоксициллин. Если от него нет эффекта в течение 2-3 дней, то применяют сочетание амоксициллина с клавулановой кислотой (Амоксиклав). Другие препараты прописывают, если у человека аллергия на пенициллины или для лечения запущенных хронических воспалений. В тяжелых случаях лекарства вводят внутривенно или внутримышечно. Длительность приема антибиотиков составляет 7-10 дней при остром двустороннем синусите и 2-4 недели – при хроническом.
Полезный факт! Противовирусные препараты не уничтожают инфекцию, как это делают антибиотики. Они лишь активируют иммунитет для борьбы с вирусом.
Средства противоинфекционной терапии
| Антибиотики при двухстороннем синусите | Таблетки: • Амоксициилин; • Амоксиклав; • Азитромицин; • Цефуроксим. Капли для носа: • Изофра; • Полидекса. |
| Противовирусные | Таблетки и сиропы: • Арбидол; • Циклоферон; • Амиксин; • Лавомакс. Мазь для носа: • Оксолиновая мазь; • Виферон. |
| Антимикотики | Таблетки: • Натамицин; • Нистатин; • Флуконазол; • Миконазол. Мази для носа: • Пимафуцин; • Экзодерил. |
к содержанию ↑
Лечение при аллергическом синусите
Если синусит вызван аллергией, то нужно пользоваться противоаллергическими средствами (антигистамины). Они продаются в форме таблеток для приема внутрь (Лоратадин, Эдем, Диоксидин, Цетрин).
Для закрепления результата, используют капли с противоаллергическим эффектом:
- Фенистил. Его действие основано на блокаде H1-гистаминовых рецепторов. Кроме антиаллергического эффекта, капли снижают проницаемость капилляров, которая повышается при аллергии, а также оказывает слабое седативное действие;
- Кромогексал (действующее вещество – кромоглициевая кислота, относится к стабилизаторам тучных клеток, которые высвобождают активные вещества при аллергической реакции);
- Фликсоназе. Это гормональный препарат, содержащий флутиказона пропионат. Этот глюкокортикостероид оказывает противоаллергическое и противовоспалительное действие, за счет уменьшения выработки медиаторов воспаления и биологически активных веществ.
Не стоит забывать тот факт, что аллергия не пройдет, если Вы и дальше будете контактировать с аллергеном.
к содержанию ↑
Симптоматическая терапия
Облегчить симптомы болезни Вам помогут:
- Сосудосуживающие капли и спреи
Они помогут уменьшить отек слизистой оболочки и количество слизи, за счет чего нормализуется носовое дыхание. Есть широкий выбор средств, обладающих сосудосуживающим эффектом: Назол, Тизин, Ринонорм, Нафтизин, Ксилометазолин и др. Нужно закапывать средство в каждую ноздрю до 3 раз в день. Запомните, что сосудосуживающие препараты для лечения двухстороннего синусита нельзя применять дольше 7 дней подряд, так как они вызывают привыкание. Кроме того, они противопоказаны беременным.
Врачи рекомендуют закапывать сосудосуживающие капли перед проведением процедур ингаляции или промываний, а также перед использованием противовоспалительных средств и антибиотиков.
- Муколитические средства
Слишком вязкая слизь застаивается в носовых синусах и не может самостоятельно выйти. Муколитики разжижают ее и помогают вывести наружу. Можно приобрести сиропы или таблетки для приема внутрь (Мукодин, Либексин муко) или спреи назальные (Флюдитек, Синупрет).
- Промывание носа
Такую процедуру выполняют в кабинете отоларинголога при помощи специального оборудования. Ее суть состоит во ведении в нос под давлением антисептических растворов (часто используют Фурацилин). Результат: вымываются скопления слизи, стихает воспаление, уничтожается инфекция.
Также промывания можно сделать в домашних условиях. Для этого используют чайник Джала-нети, шприц без иглы или маленькую спринцовку. Все эти приборы можно купить в аптеке. В качестве раствора полезно использовать солевой раствор (готовится из расчета 1 ч.л. на 1 литр воды) или физраствор. Они хорошо очищают и увлажняют слизистую оболочку. Можно взять тот же Фурацилин или Мирамистин.
В аптеке продаются специальные устройства для промывания носа (носовые души). К ним относятся Монтесоль, Долфин, Аквалор. В набор входят пакетики с порошком для приготовления раствора на основе минерально-растительных компонентов.
- Ингаляции
Их проводят при помощи небулайзера в стационаре. Если у Вас есть такой прибор, то можно делать ингаляции дома. С помощью небулайзера лекарство распыляется и попадает через нос в пазухи, действуя непосредственно в области воспаления.
Паровые ингаляции при синусите не столь эффективны, но и от них есть положительный эффект: слизистая оболочка увлажняется, а слизь становится не такой вязкой. Более подробно о том, как и с чем делать ингаляции читайте в статье посвященной этой теме.
- Противовоспалительные и антисептические назальные средства (капли, спреи, мази). Их список можно найти в таблице ниже
| НАЗВАНИЕ ПРЕПАРАТА И ФОРМА | ЭФФЕКТ |
| Пиносол (есть в форме спрея, капель, мази) | Это растительный препарат, который оказывает противовоспалительное, антибактериальное и антигрибковое действие, а также способствует снижению вязкости секрета. Пиносол показан детям от 2 лет для лечения острых и хронических синуситов. |
| Эваменол мазь | Основные компоненты – ментол и эвкалиптовое масло. Они снимают воспаление и уничтожают микробы, а также оказывают муколитическое и сосудосуживающее действие, улучшают дыхание. Эваменол применяют от 2 лет. |
| Капли Протаргол | Антисептический и противоотечный препарат на основе коллоидного серебра. |
| АкваМарис – спрей на основе соленой морской воды. Альтернативные препараты – Но-соль, Маример | Используются в качестве антисептиков для носа. Можно использовать с рождения. |
| Виброцил (капли, спрей) | Комплексное лекарство. Снимает симптомы аллергии и оказывает выраженный сосудосуживающий эффект. Противопоказан детям до 1 года. |
| Спрей Беконазе | Проявляет мощное противовоспалительное и сосудосуживающее действие. Можно применять только взрослым. |
Также при синусите в больнице проводят такие процедуры, как:
- электрофорез;
- ультразвук;
- УВЧ.
Опухоли, полипы и искривление перегородки устраняют хирургическим путем.
к содержанию ↑
Хирургическое лечение
Если медикаментозная терапия оказалась неэффективной или есть угроза осложнений, то проводится хирургическое лечение двухстороннего синусита.
В случае затяжного гнойного воспаления могут назначить прокол стенки пазухи. Такая процедура направлена на откачивание гноя из пазухи и устранение инфекции, чему способствует последующее промывание антисептиками и антибиотиками.
При хроническом двухстороннем синусите назначают удаление полипов и грануляций, в сочетании с обильным курсом промываний и антибиотиков.
к содержанию ↑
Чем опасен двухсторонний синусит?
Отсутствие лечения и длительное течение болезни может привести к серьезным последствиям. Опаснее всего является гнойное воспаление, так как оно может распространиться из пазух на окружающую ткань, на глаза и даже мозг. Внутримозговые осложнения двухстороннего синусита (менингит, абсцесс) могут закончиться смертью больного.
Еще одно опасное осложнение синусита – это воспаление кости (остеомиелит). Также есть риск заражения крови. Для предупреждения таких ситуаций нужно избегать самолечения. Лучше обратиться к врачу и пройти диагностику. Рентгенография и КТ помогут вовремя обнаружить осложнения.
Будьте здоровы!
Источник
