Диагностика и лечение крапивницы и отека квинке
Крапивница и отек Квинке – патологии аллергической природы, развитие которых обусловлено механизмами иммунной чувствительности немедленного типа. Они могут встречаться у пациентов любого возраста и способны оказывать значительное влияние на самочувствие человека, а в некоторых случаях даже представляют угрозу для жизни. Давайте разберемся, как установить диагноз и что делать, если возникают характерные нарушения.
Что такое крапивница и отек Квинке?
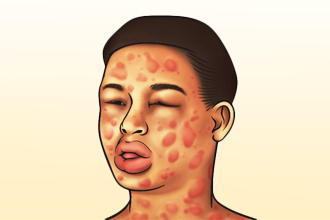 Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Что касается ангионевротического отека Квинке, это определение подразумевает поражение подкожной жировой клетчатки и слизистых оболочек – возникает припухлость плотной консистенции, затронутые участки увеличиваются в размерах, деформируются. Достаточно часто сочетается с крапивницей. Может представлять угрозу для жизни пациента при локализации в респираторном тракте.
И крапивница, и ангиоотек принадлежат к реакциям гиперчувствительности немедленного типа. Это значит, что они развиваются очень быстро с момента контакта с провокатором – иногда интервал составляет всего несколько минут и даже секунд.
Причины
Предпосылкой для развития патологий часто становится наследственная предрасположенность. Имеют значение также следующие факторы:
- Заболевания пищеварительной, нервной, эндокринной системы.
- Длительный прием лекарств.
- Инфекции (бактериальные, вирусные, паразитарные, грибковые).
- Аутоиммунные патологии.
- Наличие аллергических заболеваний.
Следует отделять от причин (этиологии) развития болезни факторы, провоцирующие симптомы:
- аллергены (пищевые продукты, лекарства, косметика, химикаты, пыльца растений);
- физические факторы (ультрафиолетовое излучение, разные уровни температур, давление, вибрация);
- контакт с водой;
- физическая нагрузка;
- стресс.
Аллергическая реакция – ведущая, но не единственная причина развития нарушений. Кроме того, существуют так называемые идиопатические формы крапивницы и ангиоотека, при которых нельзя дать четкое объяснение этиологии симптомов.
Клиническая картина
Проявления патологий имеют схожие черты вне зависимости от варианта провоцирующего фактора. Темп течения – эпизодический (рецидивирующий). Описать основные симптомы, которыми характеризуются крапивница и ангионевротический отек, можно в таблице:
| Патология | Признаки | Характерные черты болезни | ||
| Типичные | Дополнительные | |||
| Локальные (местные) | Системные (общие) | |||
| Крапивница | Отечные красные, позже фарфоровые волдыри (диаметром от 0,5 до 15 см), возвышающиеся над уровнем кожи и способные сливаться между собой. Зуд, жжение пораженных участков | Слабость, лихорадка, боль в мышцах и суставах без определенной локализации, ощущение «волны жара». | При хронической форме течения кроме обычной сыпи появляются также узелки (папулы) | Внезапное начало, наличие контакта с провоцирующим фактором, отсутствие стойких изменений кожи и слизистых оболочек (рубцов и др.) после выздоровления |
| Отек Квинке | Ограниченная припухлость в области губ, щек, век, половых органов. Имеет плотную консистенцию, возникает ощущение напряженности, распирания тканей, болезненность – очень редко. При поражениислизистых оболочек респираторных путей наблюдается кашель, затруднение дыхания, охриплость голоса. Локализация в гортани угрожает больному асфиксией (удушьем) | При изолированной форме не характерны, при сочетании с крапивницей – те же, что для нее | При поражении желудочно-кишечного тракта (ЖКТ) появляется рвота, диарея, боль в животе. При распространении отека на головной мозг – формируется картина неврологических нарушений (припадки, напоминающие эпилептические и др.). При вовлечении почек и органов выделительной системы – острая задержка мочи | Быстрое развитие под воздействием триггера, уплотнение ткани пораженных участков, вероятность неравномерного увеличения в размерах |
При развитии ангиоотека нет зуда в области пораженных участков.
Если он не сопровождается крапивной сыпью, пациентов беспокоит нарушение функций органов, затронутых припухлостью. Может быть затруднена речь, глотание пищи и воды.
Диагностика
Состоит из нескольких последовательных этапов:
- Сбор анамнеза (информации о заболевании) посредством опроса.
- Объективный осмотр пациента.
- Использование дополнительных методов.
Применяется широкий диапазон исследований, предназначенных для выяснения природы происхождения патологии.
Кожные пробы
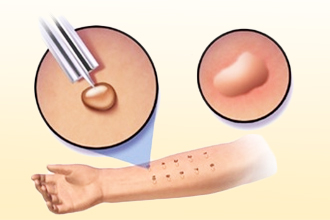 Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Из-за риска развития общей (системной) реакции кожные пробы требуют осторожности. Если они направлены на идентификацию аллергена, следует выяснить, не переносил ли пациент ранее анафилактический шок (это тяжелая патология, обусловленная резким падением артериального давления), определить иные противопоказания (ранний детский возраст, беременность).
Лабораторные анализы
Включают:
- Общее исследование крови и мочи.
- Микроскопия кала.
- Биохимические тесты (общий протеин, билирубин и др.).
- Иммуноферментный анализ, или ИФА для обнаружения антител (белковых комплексов) к аллергенам.
- Посевы отделяемого носоглотки, миндалин и других участков локализации очагов хронической инфекции.
- Поиск инфекционных возбудителей (ВИЧ, гепатит и др.).
Лабораторная диагностика располагает широким спектром методик. В конкретном случае выбираются отдельные тесты, обоснованные в плане идентификации болезни. Если речь идет об аллергии, нужно выяснить предполагаемые провоцирующие вещества на этапе сбора анамнеза, а специальными анализами можно подтвердить их значение для пациента.
Инструментальные методы
Они не помогают выявить аллергию или зависимость реакции кожи от физических факторов, однако дают возможность поставить диагноз заболевания, создавшего предпосылки для развития крапивницы и ангионевротического отека:
- рентгенологическое исследование органов грудной клетки, придаточных пазух носа;
- эзофагогастроскопия (осмотр верхних отделов пищеварительного тракта с помощью оптического зонда);
- дуоденальное зондирование (проводится для оценки функции желчного пузыря и получения отделяемого для бактериологического посева);
- ультразвуковое исследование органов брюшной полости и др.
Пациента могут консультировать разные специалисты: терапевт, аллерголог, гастроэнтеролог, ревматолог.
Лечение
Проводится в остром периоде развития симптомов. При наличии эпизодов крапивницы и ангионевротического отека в анамнезе нужно выяснить, есть ли сопутствующие патологии, и разработать программу терапии для их устранения.
Элиминация
Это прекращение контакта с провоцирующим веществом/средой/фактором, что эффективно, в первую очередь, для пациентов, страдающих аллергией. Им рекомендуется:
- Регулярная влажная уборка пыли.
- Отказ от ковров, мягкой мебели, игрушек.
- Тщательный выбор косметики и лекарственных препаратов.
- Минимизация контакта с химикатами в быту и на рабочем месте.
- Диета с преобладанием гипоаллергенных продуктов и исключением пищи, провоцирующей реакцию.
Физические факторы также требуют элиминации, хотя обеспечить отсутствие соприкосновения с холодом, высокой температурой или солнечными лучами труднее, чем с определенным блюдом или косметическим кремом. Пациентам рекомендуется носить закрытую одежду, избегать посещения бани и сауны, наносить на кожу средства, защищающие от ультрафиолетового излучения.
Лекарственная терапия
 В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
- Лоратадин;
- Цетиризин;
- Клемастин;
- Фексофенадин;
- Мебгидролин;
- Бетаметазон;
- Преднизолон;
- Дексаметазон;
- Гидрокортизон.
Могут потребоваться также мочегонные (Фуросемид), адреномиметики (Эпинефрин), солевые растворы (0,9% натрия хлорид). Препараты принимаются в таблетках, вводятся инъекционно; при острой форме реакции терапия проводится специалистами бригады «Скорой помощи» и врачами отделения больницы, в которое госпитализирован пациент.
Неотложная помощь
Требуется в случае:
- Поражения большой площади кожных покровов.
- Наличия дыхательных нарушений, потери сознания, судорог.
- Если пациент – маленький ребенок.
Больным с отеком Квинке угрожает смыкание слизистых оболочек дыхательных путей в результате выраженной припухлости (перекрытие просвета для прохождения воздуха). Самостоятельно можно:
- прекратить контакт с аллергеном;
- дать больному антигистаминный препарат – Тавегил, Супрастин (если он может глотать) или сделать укол внутримышечно (если под рукой есть шприц, ампула с лекарством);
- расстегнуть воротничок рубашки, снять тяжелую верхнюю одежду, стесняющую дыхание;
- вызвать «Скорую», выполнять указания диспетчера, дождаться прибытия бригады рядом с пациентом.
При крапивнице следует выполнить те же действия. Для прекращения контакта с аллергеном можно:
- Приложить лед или грелку с холодной водой к участку укуса насекомого или введения лекарственного препарата (если эти факторы вызвали реакцию).
- Прополоскать рот.
- Смыть вещество-триггер с кожи.
Наложение жгута выше места инъекции лекарства или укуса насекомого не выполняется без уверенного владения этим навыком.
Максимальный срок – четверть часа, каждые 10 минут давление ослабляют на 120 секунд. Однако метод представляет угрозу при неправильном выполнении, так как есть риск нарушения кровотока и развития некротических изменений в тканях. Поэтому в домашних условиях лучше пользоваться льдом – эффект схож, а уровень риска несопоставим. Важно помнить, что больному требуется скорейшая помощь специалистов и госпитализация в медицинское учреждение, своими силами можно лишь на время оттянуть критический момент – но не прекратить опасную для жизни реакцию.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Классификация отека Квинке, его симптомы и лечение.
Первые проявления, дифференциальная диагностика и методы выявления.
Что такое отек Квинке и его первые симптомы при проявлении у детей.
Основные симптомы и причины возникновения отека Квинке.
Источник
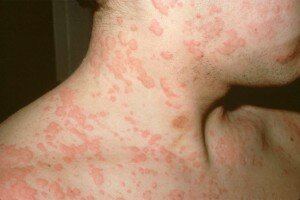
Крапивница
Крапивница — это гетерогенное заболевание, характеризующееся появлением кожной сыпи, первичным элементом которой является волдырь, реже — папула.
Отек Квинке ( гигантская крапивница, ангионевротический отек) — это наследственное или приобретенное заболевание, характеризующееся отеком кожи, подкожной клетчатки, а также слизистых оболочек различных органов и систем.
Распространенность. Крапивница и ангионевротический отек (отек Квинке) широко распространены. Статистика утверждает, что у 15-20% населения хотя бы один раз в жизни наблюдалась крапивница. У женщин встречается чаще. Возраст не имеет значения, хотя преимущественно в 20-40 лет. Крапивница и отек Квинке могут встречаться порознь и сочетаться.
Этиология.
1.Пищевые продукты
Острая крапивница часто является симптомом пищевой и лекарственной аллергии. Из пищевых продуктов наибольшее значение имеют яйца, арахис, соя, свинина, молоко, пшеница, говядина, курица, рыба, орехи, морепродукты.
Кроме того, следует учитывать возможность перекрестных аллергических реакций пищевых продуктов с пыльцевыми аллергенами и латексным аллергеном.
2.Лекарственные препараты
Из лекарств могут быть антибиотики (например, пенициллин), сульфаниламидные препараты, аспирин и другие нестероидные противовоспалительные препараты, кодеин. Аспирин достаточно редко вызывает крапивницу, но часто при хронической крапивнице высыпание волдырей усиливается при приеме аспирина.
Для отека Квинке характерна связь с приемом ингибиторов ангиотензинпревращающего фермента (распространенная группа препаратов для лечения сердечной недостаточности и гипертонической болезни; к ним относятся такие известные препараты, как капотен, ренитек, энап, престариум и др.), причем частой локализацией бывают язык и губы.
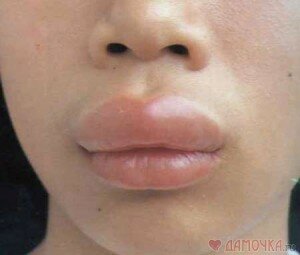
Отек Квинке
С возникновением крапивницы может быть связано также введение препаратов крови, рентгеноконтрастных веществ.
3.Укусы насекомых
Частой причиной крапивницы бывают ужаления перепончатокрылых насекомых.
4.Паразиты
Одной из причин крапивницы могут быть вирусные и паразитарные инфекции, в том числе лямблиоз, гепатит, глистные инвазии. Не исключена связь хронической рецидивирующей крапивницы с особым микроорганизмом — Helicobacter pillory — который обитает в желудке и 12-перстной кишке при хроническом гастрите и язвенной болезни.
5.Физические факторы
Давление, холод, тепло, инсоляция
6.Химические вещества
Бытовая химия, кремы. латекс, мази и др.
7.Аэроаллергены (пыль, пыльца)
8.Психогенные факторы (стресс. физическая нагрузка)
9.Генетические дефекты (дефицит ингибитора первого фактора — С1 комплемента)
У части больных крапивницей имеются проблемы со щитовидной железой. Иногда причина остается невыясненной.
Патогенез. Одним из важнейших медиаторов, ответственных за развитие клинических симптомов крапивницы, является гистамин. При введении гистамина внутрикожно возникает типичный элемент — волдырь. Зуд, отек кожи и слизистых, появление волдырей — типичные проявления его действия. Именно поэтому при лечении крапивницы так важны антигистаминные препараты. В развитии крапивницы играют роль и другие медиаторы (ацетилхолин, лейкотриен). Основные задействованные типы клеток — лимфоциты, тучные клетки и эозинофилы.
При крапивнице отмечается отек сосочкового слоя и эпидермиса, расширение капилляров и артериол, периваскулярная инфильтрация эозинофилами и лимфоцитами. Отек Квинке распространяется на глубокие слои дермы и подкожной клетчатки.
Классификация.
1.Аллергическая (атопическая, инфекционно-аллергическая, аутоиммунная)
2.Неаллергическая (гистаминергическая, холинергическая, в результате активации комплемента, накопления кининов, нарушения метаболизма арахидоновой кислоты, дефицита С1-ингибитора)
Также подразделяют на острую (до 6 недель) и хроническую (более 6 недель).
Клиническая картина. Крапивница характеризуется кожным зудом и появлением волдырей различного размера, нередко сливающихся между собой, бледных в центре и гиперемированных по периферии. Как правило, волдыри исчезают бесследно через несколько часов или дней. При хронической крапивнице возможно появление папул. Примерно у половины больных крапивница сочетается с отеком Квинке. наблюдается повышение температуры, снижение артериального давления, слабость.Важно помнить, что крапивница и отек Квинке могут быть предвестниками анафилактического шока.
Отек Квинке проявляется плотными безболезненными инфильтратами, локализующимися в местах с хорошо развитой подкожной клетчаткой: на лице, губах, в полости рта. Примерно у четверти больных наблюдается поражение дыхательной системы (гортань, бронхи, трахея), проявляющееся осиплостью голоса, лающим кашлем, приступами удушья и асфиксией. В 30% случаев наблюдается отек органов ЖКТ, мочеполовой системы, головного мозга.
Диагностика. Как и при всех заболеваниях, врач собирает анамнез (выясняет все, что уже случилось с Вами), далее осмотр и обязательные методы обследования, в том числе реакция Вассермана; рентген, аллергологические и иммунологические методы.
Обследование проводится тщательно, т.к. необходимо исключить самые различные заболевания. В том случае, когда анамнез или осмотр подразумевает возможность какой-либо инфекции, проводятся соответствующие исследования. Кроме того, упорное рецидивирование крапивницы может быть связано с наличием очагов инфекции: хронического тонзиллита, кариеса, холецистита, остеомиелита, патологией желудочно-кишечного тракта, эндокринными заболеваниями (сахарный диабет, заболевания щитовидной железы, дисфункция яичников), сывороточной болезнью, аутоиммунными заболеваниями, диспротеинемиями, саркоидозом и даже новообразованиями.
Возможности кожных проб при крапивнице ограничены из-за частых ложно-положительных и ложноотрицательных результатов. Дермографизм — противопоказание для кожного тестирования, т.к. приводит к ложноположительным реакциям. Характер аллергологического обследования определяется клинической ситуацией.
Причиной возникновения крапивницы и отека Квинке могут быть лекарственные препараты. За исключением пенициллина, чужеродных сывороток и инсулина, надежных тестов нет, и единственным надежным способом оценки причинной значимости лекарства служит его отмена.
Простейший метод диагностики холодовой крапивницы — холодовая проба. К предплечью на 4 минуты прикладывают кубик льда, затем 10 минут наблюдают. При положительном тесте образует типичный волдырь.
Холинергическую крапивницу можно подтвердить с помощью метахолинового кожного теста или погружением в горячую ванну (42о).
Вибрационную подтверждают, прикладывая к предплечью больного лабораторный вибратор на 4 минуты.
Лечение крапивницы и отека Квинке.
1.Обучение пациента и устранение причинных и провоцирующих факторов.
Прежде всего, больной должен быть информирован о своем заболевании. Все пациенты должны иметь при себе «паспорт аллергологического больного» с указанием диагноза и рекомендаций.
2.Устранение контакта с аллергеном
Все больные крапивницей и отеком Квинке должны избегать приема аспирина и других нестероидных противовоспалительных средств. Также следует исключить прием ингибиторов ангиотензинпревращающего фермента (капотен, энап, престариум и др.). Необходимо избегать провоцирующих факторов, таких как горячая ванна или прием алкоголя. Если удалось установить «виновный» пищевой продукт, то он исключается из диеты. Но нередко при крапивнице имеют место псевдоаллергические реакции на естественные компоненты пищи и пищевые добавки. В таких случаях назначается диета с низким содержанием естественных и искусственных гистаминлибераторов (веществ, способствующих высвобождению гистамина). Если при острой крапивнице устранение причинного фактора приводит к разрешению проявлений через 24-48 часов, то при хронической крапивнице для улучшения состояния требуется 2-3 недели.
3. Медикаментозное лечение
При острой крапивнице и отеке Квинке на первое место выходят мероприятия по быстрому купированию симптомов. Легкие реакции можно лечить только с использование антигистаминных препаратов. Нередко положительный эффект оказывают очистительные клизмы и применение энтеросорбентов (активированный уголь, полифепам, альгисорб, энтерос-гель, смекта).
Среднетяжелые и тяжелые реакции требуют применения помимо антигистаминных препаратов адреналина (0,1% раствор по 0,1-0,3 внутримышечно) для быстрого купирования симптомов, преднизолона внутривенно. Среднетяжелые и тяжелые аллергические реакции — показание к госпитализации, а затруднение дыхания, вызванное нарушением проходимости дыхательных путей — прямое показание.
При тяжелом течении и полной неэффективности антигистаминных применяются гормональные препараты (системные кортикостероиды) короткими курсами (5-7 дней до достижения ремиссии с постепенным снижением дозы). Длительное назначение не рекомендуется из-за риска побочных эффектов, а также из-за возможности обострения при отмене гормонального лечения.
При тяжелом течении аутоиммунной хронической крапивницы требуется специальное лечение (плазмаферез, в/в иммуноглобулин, циклоспорин А), которое должно проводиться в условиях специализированных центров.
Лечение наследственного отека Квинке.
Принципиально иначе лечат наследственный ангионевротический отек. В остром периоде вводят свежую или свежезамороженную плазмы (замещение дефицита С1-ингибитора), внутривенно аминокапроновую кислоту. Также можно вводить даназол 800 мг/сут (или станозолол 12 мг/сут). При отеке в области лица и шеи дополнительно вводятся внутривенно фуросемид (лазикс), дексаметазон.
Также проводится лечение основного и сопутствующих заболеваний, санация хронических очагов инфекции, лечение дисбактериоза, эндокринных и других заболеваний.
Поделись статьей!
Еще статьи на эту тему
Теги: аллергия, бронхи, гормональные препараты, диета, лечение, пациент, шок
Рубрика: Аллергология и Иммунология
Источник
