Дерматит атопический крапивница отек квинке
Çäðàâñòâóéòå. Ïðåæäå, ÷åì ïèñàòü ïîñò î ïîìîùè, ÿ îáîøåë îãðîìíîå êîëè÷åñòâî âðà÷åé (8 óðîëîãîâ, 2 íåâðîëîãîâ, ðåâìàòîëîã è íà äíÿõ áóäåò åùå èíôåêöèîíèñò), ïðî÷èòàë ìàññó ñòàòåé, âñ¸ ÷òî íàøåë â èíòåðíåòå, òàê æå èñêàë ïîìîùè íà ôîðóìå äëÿ ïîäîáíûõ çàáîëåâàíèé. Áîëåþ óæå 1 ãîä è 8 ìåñÿöåâ, ïîòðàòèë î÷åíü ìíîãî äåíåã è ñèë, à òî÷íûé äèàãíîç äëÿ íàçíà÷åíèÿ àäåêâàòíîãî ëå÷åíèÿ — íèêòî òàê è íå ïîñòàâèë. Íà ìîìåíò íà÷àëà áîëåçíè íåäàâíî èñïîëíèëîñü 29 ëåò, ñêîðî óæå 31 ãîä. Èçâèíÿþñü, ÷òî ïîñò ïîëó÷èëñÿ îãðîìíûé.
Áîëèò ÿéöî, ëåâîå. Çàáîëåëî â ôåâðàëå 2019ã, áûëà íåáîëüøàÿ áîëü. Èç-çà ÷åãî — íå çíàþ, ïðîñòî çàáîëåëî (ïûòàëñÿ íåîäíîêðàòíî âñïîìíèòü ïîåçäêè, îòðàâëåíèÿ, ïåðåîõëàæäåíèÿ, à äëÿ àêòèâèðîâàíèÿ âîñïîìèíàíèé ÷èòàë ñâîè ïåðåïèñêè â âê çà ìåñÿöû, ÷òîáû ïîíÿòü ïðè÷èíó). Ïîñòîÿííàÿ íîþùàÿ áîëü, èíîãäà óñèëèâàåòñÿ, èíîãäà óìåíüøàåòñÿ. Íàïèøó õðîíîëîãèþ ñîáûòèé ñ êëþ÷åâûìè ìîìåíòàìè è ðåçóëüòàòàìè:
Ôåâðàëü 2019: Ñèæó æäó, ïîêà áîëü ïðîéäåò. Íå äëÿ ìóæèêà îáðàùàòüñÿ ê âðà÷ó (íåò!). Âåñ 110 êã ïðè ðîñòå 190 ñì (âàæíî äëÿ äàëüíåéøåãî ïîâåñòâîâàíèÿ).
Ìàðò 2019: Îáðàùåíèå ê óðîëîãó ¹1 â áåñïëàòíîé êëèíèêå. Ïîùóïàë, ñêàçàë, íè÷åãî ïîäîçðèòåëüíîãî íå âèäèò, íåáîëüøàÿ âîäÿíêà ñëåâà, îòïðàâëÿåò íà ÓÇÈ. Íà ÓÇÈ âåíû ñëåâà 2,5 ìì, âîäÿíêà 80 ìë (êàê äàâíî îíà ó ìåíÿ — íå çíàþ), êèñòà 0,4 ìì. Ïî ÓÇÈ ãîâîðèò, ÷òî âñ¸ äàæå õîðîøî, çàíèìàéñÿ ñïîðòîì, ïîïåé íèìåñèë è ïðîéäåò.
Àïðåëü 2019: Íèìåñèë ïüþ, ñïîðòîì íå çàíèìàþñü. Íè÷åãî íå ïðîøëî.
Ìàé 2019: Èäó â äðóãóþ êëèíèêó, ñïåöèàëèçèðóþùóþñÿ íà ìóæñêèõ áîëÿ÷êàõ. Óðîëîã ¹2 îòïðàâëÿåò íà ÓÇÈ, íà ÓÇÈ âåíû 2,7 ìì, âîäÿíêà 60 ìë, ñêàçàëè, âàðèêîöåëå.
Èþíü 2019: Îïåðàöèÿ ìåòîäîì Ìàðìàðà ïîä ìåñòíîé àíåñòåçèåé (îé êàê ïîæàëåë, ÷òî âûáðàë å¸). Áîëèò âñ¸, âñ¸ â ñèíÿêàõ, ëåæó äîìà àõðåíåâàþ.
Èþëü 2019: Ëåæó, ñèæó, èíîãäà õîæó, íî áîëü íå ïðîõîäèò.
Àâãóñò 2019: Åäó â êëèíèêó, ãäå äåëàëè îïåðàöèþ, óðîëîã ¹2 ãîâîðèò, ÷òî íàäî ïîïèòü àíòèáèîòèê Ëåâîôëîêñàöèí, ïîõîæå íà ýïèäèäèìèò, ñêîðî ïðîéäåò. Îò ïðè¸ìà Ëåâîôëîêñàöèíà ëîìèëî âñ¸ òåëî, òåìïåðàòóðà 37,5-38, íî êóðñ 10 äíåé ïî 500 ìã äîïèë.
Ñåíòÿáðü 2019: Âñ¸ åùå áîëèò. ×åðåç ñâÿçè ïîïàäàþ ê Óðîëîãó ¹3 â êðàåâîé áîëüíèöå, îí îòïðàâëÿåò ñäàòü òåñò íà òóáåðêóë¸ç è ê Óðîëîãó ¹4 â òîé æå áîëüíèöå. Ðåçóëüòàò — îòðèöàòåëüíî, ¹4 îòïðàâëÿåò ê ¹3, êîòîðûé îòïðàâëÿåò ìåíÿ ê Óðîëîãó ¹5 — ãëàâíûé óðîëîã ïî êðàþ. ¹5 îòïðàâëÿåò ñäàòü òåñò íà áðóöåëë¸ç, òîæå îòðèöàòåëüíî, à åãî ïîëíîìî÷èÿ — âñ¸, ýòî íåâðàëãèÿ.
Îêòÿáðü 2019: Åäó â ëàáîðàòîðèþ ê ñëó÷àéíîìó Óðîëîãó ¹6, ñêàçàë, ÷òî íåâðàëãèÿ. Åäó ê äðóãîìó Óðîëîãó ¹7, êîòîðûé îòïðàâëÿåò ñäàòü âñå àíàëèçû íà ÇÏÏÏ è êàê ìîæíî ñêîðåå, ò.ê. ïåðåä îïåðàöèåé ïðîâåðÿëè ÑÏÈÄ, ãåïàòèòû è ïðî÷åå, ÷òî ìîæåò íàâðåäèòü âðà÷ó ïðè êîíòàêòå ñ êðîâüþ, à ÇÏÏÏ íå ïðîâåðÿëè. Ñäàþ. Âñ¸ îòðèöàòåëüíî. Ñäàþ òàê æå àíàëèç íà óñëîâíî-ïàòîãåííóþ ôëîðó, ãäå âûñåèâàåòñÿ enterococcus faecalis â 3 ñòåïåíè ñ îòñóòñòâèåì ðåçèñòà ê äîêñèöèêëèíó. Ïüþ òàáëåòêè 2 ðàçà â äåíü ïî 100 ìã 20 äíåé, äàæå ïîä òàáëåòêàìè áîëü íå óõîäèò. ÒÐÓÇÈ — âñ¸ ÷èñòî, íè÷åãî íå óâåëè÷åíî, â ïî÷êàõ ìàëåíüêèé ïåñîê, âîäÿíêà 40 ìë.
Íîÿáðü 2019: Áîëü íå óøëà. Ýíòåðîêîêê íå âûñåÿëñÿ, íèêòî äðóãîé â ïîñåâå íå âûðîñ. Íåâåðîÿòíûå áîëè â æèâîòå, â ïðàâîì ïîäðåáåðüå, ïàðó ðàç äóìàë àïïåíäèöèò, óåçæàë íà ñêîðîé, ãäå äåëàëè ÓÇÈ áðþøèíû è ãîâîðèëè, ÷òî âçäóòèå òàêîå, ÷òî íè÷åãî íå âèäíî. Æðó òîííàìè ñèìåòèêîí, ñ æèâîòîì ñòàëî ÷óòü ïðîùå. Åñòü ïî÷òè íå ìîã, ïîòîìó ÷òî ïîåë = áîëü â áðþõå, íî ñî ñòóëîì âñ¸ áûëî áåç ïðîáëåì è ïî ðàñïèñàíèþ. Åäó ê Óðîëîãó ¹8. Ñ íèì îáñóæäàåì ïëàí äåéñòâèé äî ñèõ ïîð, äàæå äàë íîìåð òåëåôîíà, ÷òîáû íå íà ïðè¸ì õîäèòü, à íåêîòîðûå äåéñòâèÿ îáñóæäàòü òàê. Äåéñòâèòåëüíî ïîìîã, ïîãîâîðèë, âûñëóøàë, äåëàë áåñïëàòíûå òåñòû. Îòïðàâèë ê íåâðîëîãó ìåæäó äåëîì, ó êîòîðîãî ñäåëàë òåñòû ïóäåíòàëüíîãî íåðâà è ñ íèì âñ¸ îòëè÷íî.
Äåêàáðü 2019: Íè÷åãî íå ïðîõîäèò, îïóñêàþ ðóêè, äåíåã íåò. Êóøàòü áîëüíî.
ßíâàðü 2020: Âñ¸ ïî-ïðåæíåìó áîëèò. Âåñ 95 êã.
Ôåâðàëü 2020: Áîëèò. Ïîäñîáðàë äåíåã, ñäåëàë ÌÐÒ ìîøîíêè, íà êîòîðîì âñ¸ ÷èñòî, çà èñêëþ÷åíèåì âîäÿíêè 40 ìë, ìèêðîêàëüöèíàòîâ, êèñòà ñëåâà 0,4 ìì.
Ìàðò 2020: Áîëèò. Êàðàíòèí. Óçíàë, ÷òî ñõåìà ìîåãî ïèòàíèÿ íàçûâàåòñÿ «êåòî-äèåòà». Ïîïàñòü íåðåàëüíî ê âðà÷àì, ÷èòàþ ãóãë, ÷èòàþ ôîðóì ïðî ïðîñòàòèòû è òä. Àõðåíåâàþ îò âñåé èíôîðìàöèè, êàê ìíîãî ëþäåé ñ ïðîáëåìàìè è ÷òî ÿ åùå íå ñàìûé íåóäà÷íûé.
Àïðåëü 2020: Áîëèò. Êàðàíòèí. Ïî ïîâîäó æèâîòà äåëàþ âñåâîçìîæíûå àíàëèçû, ãäå íàõîäÿò ëåãêèé äèñáèîç è îòñóòñòâèå êàêèõ-ëèáî ïàðàçèòîâ è âûñîêîãî êîëè÷åñòâà ÓÏÌ. Îïûòíûì ïóò¸ì âûÿñíèë, ÷òî ðåàêöèÿ áðþõà íà óãëåâîäû. Ñòàë åñòü îâîùè, ìÿñî, ÷òî-íèáóäü æèðíîå, ÷òîá áûëè õîòü êàêèå-òî ñèëû.
Ìàé 2020: Áîëèò. Óçíàë, ÷òî ñõåìà ìîåãî ïèòàíèÿ íàçûâàåòñÿ «êåòî-äèåòà». Óãëóáèëñÿ â ýòó òåìó, ïîíðàâèëîñü, ñïàñèáî þòóáó è îäíîìó çàðóáåæíîìó âðà÷ó-áëîãåðó. Æèâîò áîëèò íà 1/10, â ñðàâíåíèè ñ íîÿáð¸ì.
Èþíü 2020: Áîëèò. Íà ôîíå ïîäúåìà ñèë íà÷àë âåñòè àêòèâíûé îáðàç æèçíè, íî äî òî÷êè «áîëèò ïïö».
Èþëü 2020: Áîëèò. Íàáðàëñÿ çíàíèé èç èíòåðíåòà, ñàìîñòîÿòåëüíî ñäàë êó÷ó àíàëèçîâ: òåñòîñòåðîí (íîðìàëüíûé ðåçóëüòàò), àíäðîôëîð (äèñáèîç, enterobacteriaceae â 4 ñòåïåíè), ïîñåâ íà ÓÏÌ — Klebsiella oxytoca âî 2 ñòåïåíè (ñëèøêîì ìàëî), õëàìèäèè, óðåàïëàçìà, ãîíîðåÿ, ìèêîïëàçìà — êðîâü íà àíòèòåëà, âñ¸ ÷èñòî (õëàìèäèè ñ òåïëîâûì øîêîì).
Àâãóñò 2020: Áîëèò. Âåñ 82 êã. Âîçâðàùàþñü ê Óðîëîãó ¹8, îòïðàâëÿåò ê íåâðîëîãó, ò.ê. ÿ èñêëþ÷èë âñ¸ ÷òî òîëüêî ìîæíî áûëî. Ïîñëå íåâðîëîãà äåëàþ ÌÐÒ ïîÿñíèöû, ìåäèàííàÿ ýêñòðóçèÿ L4-L5 7,0ìì, óìåðåííî ñäàâëèâàþùàÿ äóðàëüíûé ìåøîê. Âðîäå áû — áèíãî, âîò îíî! Íî, áîëüøèå ïîäîçðåíèÿ. Íà âñÿêèé ñëó÷àé äåëàþ ÌÐÒ îðãàíîâ ìàëîãî òàçà — íèêàêîé ïàòîëîãèè íåò, íåìíîãî óâåëè÷åíû ñåìåííûå ïóçûðüêè (òóò âàæíî ñêàçàòü, ÷òî íà ñëåäóþùèé äåíü ïîñëå ñ***à áîëè áûëè â íåñêîëüêî ðàç ñèëüíåå, ïîýòîìó ïðåäïî÷èòàë âîçäåðæèâàòüñÿ, ÷òîáû áûëà õîòü êàêàÿ-òî àêòèâíîñòü â æèçíè). Êàëüöèíàòîâ, ôèáðîçîâ è êàêèõ-ëèáî èçìåíåíèé íåò, ïðîñòàòà 13 ìë.  ïîñåâå íåò ëåéêîöèòîâ (0,1 ìë, ïðè äîïóñêå 2,0 ìë), çíà÷èò âîñïàëåíèÿ íåò.
Ñåíòÿáðü 2020: ÍÅ ÁÎËÈÒ, òàê êàê ïüþ öåëåêîêñèá è ïî ñâîåé òóïîñòè è «íà âñÿêèé ñëó÷àé» òåòðàöèêëèí ñ íèñòàòèíîì ïî 100 ìã 1 ðàç â äåíü, ÷òîáû ÷óòü ïî÷èñòèòü êèøå÷íóþ ôëîðó. Èçó÷àÿ ãðûæè è âñ¸ ÷òî ñ ýòèì ñâÿçàíî, ïðèõîæó ê òîìó, ÷òî ñïèíà åñëè áîëåëà, òî î÷åíü ðåäêî, ïîñëå ïîäúåìà òÿæåñòåé íåïðàâèëüíûì ñïîñîáîì. Àêòèâíîñòü âñåãî ïîçâîíî÷íèêà áåç ïðîáëåì, áåç êàêèõ-ëèáî îãðàíè÷åíèé ñãèáàþñü ïîïîëàì è çàêèäûâàþ íîãó íà øåþ (äåëàë óïðàæíåíèÿ è ðàñòÿæêó âî âðåìÿ êàðàíòèíà). Ïðèõîæó ê âûâîäó, ÷òî ïðîáëåìà ìîæåò áûòü ñ êðåñòöîì, ò.ê. îí ìîæåò äàâàòü áîëè â òå÷åíèè î÷åíü äëèòåëüíîãî ïåðèîäà, â ò.÷. ïðîÿâëÿòüñÿ â ïàõîâîé îáëàñòè è äàæå â ïðàâîì ïîäðåáåðüå. Åäó ê ðåâìàòîëîãó, îíà ïîäòâåðæäàåò, ÷òî êðåñòåö áîëüíîé (íàäàâëèâàëà îñîáûì îáðàçîì, áûëî áîëüíî). Ïîìèìî ýòîãî, ùóïàåò ñóñòàâû ñòîï, êîëåíè, ëîêòè.  îáùåì, âñå ñóñòàâû íèæå ïîÿñà â ïëà÷åâíîì ñîñòîÿíèè, ìåñòàìè ìÿãêèå, îò íàäàâëèâàíèÿ áîëüíî. Ïîñëå öåëåêîêñèáà è òåòðàöèêëèíà ÷åðåç 5 äíåé âîçâðàùàåòñÿ áîëü. Äàæå íå òàê, à òàê — ÁÎËÜ. Òåïåðü åùå è â ïðàâîì ÿè÷êå. Ñïàòü òÿæåëî. Ñäàë îáùèé àíàëèç êðîâè (÷åðåç 12 äíåé ïîñëå îêîí÷àíèÿ ïðè¸ìà òåòðàöèêëèíà), ãäå ëèìôîöèòû âûøå íîðìû, íåéòðîôèëû ñèëüíî ïîíèæåíû. Êóïèë öåëåêîêñèá (îí äåéñòâóåò íà ñóñòàâû êàê îáåçáîë), ýôôåêòà íèêàêîãî, çíà÷èò áîëü ñíÿë òåòðàöèêëèí. Ïîñëå ðÿäà âîïðîñîâ îò ðåâìàòîëîãà, òàêèõ êàê ïðîáëåìû ñ æèâîòîì, ïðîáëåìà ñ ñóñòàâîì, ïðîñûïàþñü ëè ÿ îò áîëè íî÷üþ — ñêàçàëà, ÷òî äëÿ ãîðîäà ýòî ðåäêàÿ áîëåçíü, äà åùå â òàêîé õðîíè÷åñêîé ôîðìå, à ÷òîá å¸ ïîäöåïèòü, íàäî óìóäðèòüñÿ èèè… èìåòü êîíòàêò ñ ãðûçóíàìè. Ó ìåíÿ èõ ñåé÷àñ 5: 2 êðîëèêà è 3 êðûñû. Ïðî êðîëü÷èõó äàæå äåëàë ïîñò Êàê ìû êðîëü÷èõó èç çîîïàðêà óòàùèëè Ñåé÷àñ æäó àíàëèç íà àíòèòåëà ê Yersinia (ðîä enterobacteriaceae), ê äâóì áðàòüÿì ñ Yersinia pestis (âîçáóäèòåëü áóáîííîé ÷óìû).
Ñåé÷àñ, îñíîâíûå ïóòè ðàçâèòèÿ ëå÷åíèÿ, êàêèå ìîãó âûäåëèòü ñàì:
1. Ñêðûòàÿ èíôåêöèÿ, êîòîðóþ ïîäáèë òåòðàöèêëèíîì.
2. Ïðîáëåìû ñ êðåñòöîì.
3. Óìåðåííîå ñóæåíèå äóðàëüíîé êàìåðû èç-çà ýêñòðóçèè.
4. Yersinia.
5. Ñèíäðîì Ìåÿ-Òåðíåðà.
Ïîñò ïèñàë ñ îãðîìíîé íàäåæäîé, ÷òî ïèêàáó ïîìîæåò. Óæå íå çíàþ êóäà äåâàòüñÿ è ê êîìó îáðàùàòüñÿ. Äëÿ âñåõ áóìàæåê ñ àíàëèçàìè è ïîñåùåíèé âðà÷åé ñäåëàë îòäåëüíóþ ïàïêó, êîòîðàÿ äîñòèãëà óæå âíóøèòåëüíûõ ðàçìåðîâ. ×òîáû ñîêðàòèòü ïîñò, íåêîòîðûå àíàëèçû íå ñòàë îïèñûâàòü, îïèñàë òîëüêî êëþ÷åâûå.
Источник
Крапивница и отек Квинке – патологии аллергической природы, развитие которых обусловлено механизмами иммунной чувствительности немедленного типа. Они могут встречаться у пациентов любого возраста и способны оказывать значительное влияние на самочувствие человека, а в некоторых случаях даже представляют угрозу для жизни. Давайте разберемся, как установить диагноз и что делать, если возникают характерные нарушения.
Что такое крапивница и отек Квинке?
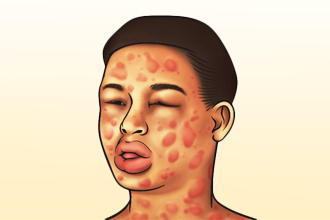 Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Первый термин обозначает группу патологий кожи, при которых наблюдаются зудящие волдыри. Название болезни объясняется схожестью внешнего вида пораженных участков с последствиями ожога крапивой. Элементы имеют разную форму, иногда приобретают причудливые очертания, появляются, как и исчезают, внезапно.
Что касается ангионевротического отека Квинке, это определение подразумевает поражение подкожной жировой клетчатки и слизистых оболочек – возникает припухлость плотной консистенции, затронутые участки увеличиваются в размерах, деформируются. Достаточно часто сочетается с крапивницей. Может представлять угрозу для жизни пациента при локализации в респираторном тракте.
И крапивница, и ангиоотек принадлежат к реакциям гиперчувствительности немедленного типа. Это значит, что они развиваются очень быстро с момента контакта с провокатором – иногда интервал составляет всего несколько минут и даже секунд.
Причины
Предпосылкой для развития патологий часто становится наследственная предрасположенность. Имеют значение также следующие факторы:
- Заболевания пищеварительной, нервной, эндокринной системы.
- Длительный прием лекарств.
- Инфекции (бактериальные, вирусные, паразитарные, грибковые).
- Аутоиммунные патологии.
- Наличие аллергических заболеваний.
Следует отделять от причин (этиологии) развития болезни факторы, провоцирующие симптомы:
- аллергены (пищевые продукты, лекарства, косметика, химикаты, пыльца растений);
- физические факторы (ультрафиолетовое излучение, разные уровни температур, давление, вибрация);
- контакт с водой;
- физическая нагрузка;
- стресс.
Аллергическая реакция – ведущая, но не единственная причина развития нарушений. Кроме того, существуют так называемые идиопатические формы крапивницы и ангиоотека, при которых нельзя дать четкое объяснение этиологии симптомов.
Клиническая картина
Проявления патологий имеют схожие черты вне зависимости от варианта провоцирующего фактора. Темп течения – эпизодический (рецидивирующий). Описать основные симптомы, которыми характеризуются крапивница и ангионевротический отек, можно в таблице:
| Патология | Признаки | Характерные черты болезни | ||
| Типичные | Дополнительные | |||
| Локальные (местные) | Системные (общие) | |||
| Крапивница | Отечные красные, позже фарфоровые волдыри (диаметром от 0,5 до 15 см), возвышающиеся над уровнем кожи и способные сливаться между собой. Зуд, жжение пораженных участков | Слабость, лихорадка, боль в мышцах и суставах без определенной локализации, ощущение «волны жара». | При хронической форме течения кроме обычной сыпи появляются также узелки (папулы) | Внезапное начало, наличие контакта с провоцирующим фактором, отсутствие стойких изменений кожи и слизистых оболочек (рубцов и др.) после выздоровления |
| Отек Квинке | Ограниченная припухлость в области губ, щек, век, половых органов. Имеет плотную консистенцию, возникает ощущение напряженности, распирания тканей, болезненность – очень редко. При поражениислизистых оболочек респираторных путей наблюдается кашель, затруднение дыхания, охриплость голоса. Локализация в гортани угрожает больному асфиксией (удушьем) | При изолированной форме не характерны, при сочетании с крапивницей – те же, что для нее | При поражении желудочно-кишечного тракта (ЖКТ) появляется рвота, диарея, боль в животе. При распространении отека на головной мозг – формируется картина неврологических нарушений (припадки, напоминающие эпилептические и др.). При вовлечении почек и органов выделительной системы – острая задержка мочи | Быстрое развитие под воздействием триггера, уплотнение ткани пораженных участков, вероятность неравномерного увеличения в размерах |
При развитии ангиоотека нет зуда в области пораженных участков.
Если он не сопровождается крапивной сыпью, пациентов беспокоит нарушение функций органов, затронутых припухлостью. Может быть затруднена речь, глотание пищи и воды.
Диагностика
Состоит из нескольких последовательных этапов:
- Сбор анамнеза (информации о заболевании) посредством опроса.
- Объективный осмотр пациента.
- Использование дополнительных методов.
Применяется широкий диапазон исследований, предназначенных для выяснения природы происхождения патологии.
Кожные пробы
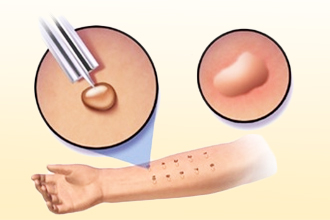 Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Это исследование, проводимое с целью моделирования реакции на триггер – будь то аллерген, физический фактор или другой тип провокатора. Так, например, на кожу наносится подозреваемое вещество. После этого контактный участок повреждают (царапина, укол) и отмечают, появляется ли отек, зуд, волдырь. Практикуется также накладывание мешочка со льдом, штриховое раздражение специальным шпателем, прикосновение горячим предметом и другие тесты, выбирающиеся в зависимости от типа потенциального триггера.
Из-за риска развития общей (системной) реакции кожные пробы требуют осторожности. Если они направлены на идентификацию аллергена, следует выяснить, не переносил ли пациент ранее анафилактический шок (это тяжелая патология, обусловленная резким падением артериального давления), определить иные противопоказания (ранний детский возраст, беременность).
Лабораторные анализы
Включают:
- Общее исследование крови и мочи.
- Микроскопия кала.
- Биохимические тесты (общий протеин, билирубин и др.).
- Иммуноферментный анализ, или ИФА для обнаружения антител (белковых комплексов) к аллергенам.
- Посевы отделяемого носоглотки, миндалин и других участков локализации очагов хронической инфекции.
- Поиск инфекционных возбудителей (ВИЧ, гепатит и др.).
Лабораторная диагностика располагает широким спектром методик. В конкретном случае выбираются отдельные тесты, обоснованные в плане идентификации болезни. Если речь идет об аллергии, нужно выяснить предполагаемые провоцирующие вещества на этапе сбора анамнеза, а специальными анализами можно подтвердить их значение для пациента.
Инструментальные методы
Они не помогают выявить аллергию или зависимость реакции кожи от физических факторов, однако дают возможность поставить диагноз заболевания, создавшего предпосылки для развития крапивницы и ангионевротического отека:
- рентгенологическое исследование органов грудной клетки, придаточных пазух носа;
- эзофагогастроскопия (осмотр верхних отделов пищеварительного тракта с помощью оптического зонда);
- дуоденальное зондирование (проводится для оценки функции желчного пузыря и получения отделяемого для бактериологического посева);
- ультразвуковое исследование органов брюшной полости и др.
Пациента могут консультировать разные специалисты: терапевт, аллерголог, гастроэнтеролог, ревматолог.
Лечение
Проводится в остром периоде развития симптомов. При наличии эпизодов крапивницы и ангионевротического отека в анамнезе нужно выяснить, есть ли сопутствующие патологии, и разработать программу терапии для их устранения.
Элиминация
Это прекращение контакта с провоцирующим веществом/средой/фактором, что эффективно, в первую очередь, для пациентов, страдающих аллергией. Им рекомендуется:
- Регулярная влажная уборка пыли.
- Отказ от ковров, мягкой мебели, игрушек.
- Тщательный выбор косметики и лекарственных препаратов.
- Минимизация контакта с химикатами в быту и на рабочем месте.
- Диета с преобладанием гипоаллергенных продуктов и исключением пищи, провоцирующей реакцию.
Физические факторы также требуют элиминации, хотя обеспечить отсутствие соприкосновения с холодом, высокой температурой или солнечными лучами труднее, чем с определенным блюдом или косметическим кремом. Пациентам рекомендуется носить закрытую одежду, избегать посещения бани и сауны, наносить на кожу средства, защищающие от ультрафиолетового излучения.
Лекарственная терапия
 В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
В качестве базовых групп фармакологических препаратов используются антигистаминные и глюкокортикостероиды:
- Лоратадин;
- Цетиризин;
- Клемастин;
- Фексофенадин;
- Мебгидролин;
- Бетаметазон;
- Преднизолон;
- Дексаметазон;
- Гидрокортизон.
Могут потребоваться также мочегонные (Фуросемид), адреномиметики (Эпинефрин), солевые растворы (0,9% натрия хлорид). Препараты принимаются в таблетках, вводятся инъекционно; при острой форме реакции терапия проводится специалистами бригады «Скорой помощи» и врачами отделения больницы, в которое госпитализирован пациент.
Неотложная помощь
Требуется в случае:
- Поражения большой площади кожных покровов.
- Наличия дыхательных нарушений, потери сознания, судорог.
- Если пациент – маленький ребенок.
Больным с отеком Квинке угрожает смыкание слизистых оболочек дыхательных путей в результате выраженной припухлости (перекрытие просвета для прохождения воздуха). Самостоятельно можно:
- прекратить контакт с аллергеном;
- дать больному антигистаминный препарат – Тавегил, Супрастин (если он может глотать) или сделать укол внутримышечно (если под рукой есть шприц, ампула с лекарством);
- расстегнуть воротничок рубашки, снять тяжелую верхнюю одежду, стесняющую дыхание;
- вызвать «Скорую», выполнять указания диспетчера, дождаться прибытия бригады рядом с пациентом.
При крапивнице следует выполнить те же действия. Для прекращения контакта с аллергеном можно:
- Приложить лед или грелку с холодной водой к участку укуса насекомого или введения лекарственного препарата (если эти факторы вызвали реакцию).
- Прополоскать рот.
- Смыть вещество-триггер с кожи.
Наложение жгута выше места инъекции лекарства или укуса насекомого не выполняется без уверенного владения этим навыком.
Максимальный срок – четверть часа, каждые 10 минут давление ослабляют на 120 секунд. Однако метод представляет угрозу при неправильном выполнении, так как есть риск нарушения кровотока и развития некротических изменений в тканях. Поэтому в домашних условиях лучше пользоваться льдом – эффект схож, а уровень риска несопоставим. Важно помнить, что больному требуется скорейшая помощь специалистов и госпитализация в медицинское учреждение, своими силами можно лишь на время оттянуть критический момент – но не прекратить опасную для жизни реакцию.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Классификация отека Квинке, его симптомы и лечение.
Первые проявления, дифференциальная диагностика и методы выявления.
Что такое отек Квинке и его первые симптомы при проявлении у детей.
Основные симптомы и причины возникновения отека Квинке.
Источник
