Ангионевротический отек на лице

Отек Квинке (или — ангионевротический) известен медицине очень давно и этой проблеме посвящено множество научных исследований. Однако, до настоящего времени механизм развития патологии до конца не изучен.
Что такое ангионевротический отек?
Ангионевротический отек – это мгновенно развивающийся в острой форме и проходящий в короткие сроки отек кожных покровов, подкожной жировой клетчатки и слизистой оболочки. Возникает он в результате резкого увеличения проницаемости сосудов и их объема. Развивается от нескольких минут до нескольких часов.
Имеет четкую локализацию в районе век, губ, вблизи половых органов на дистальных поверхностях рук и ног, а также на слизистых оболочках органов дыхания и желудочно-кишечного тракта.

В клинической практике является сложной проблемой из-за недостаточности информации о механизме возникновения и развития, серьезными проблемами в диагностике и лечении. По статистике ангио отеки встречаются примерно у 1 из 50000 чел.
Формы отека
Классификация ангионевротических отеков дает относительно понятную картину механизма их возникновения, что позволяет в дальнейшем произвести точную диагностику и избрать тактику лечения.
Наследственный
Наследственная форма ангионевротического отека (НАО) подразделяется на 3 категории:
- Генетически обусловленная I-го типа, наблюдается примерно в 85% случаев заболевания. Если у одного из родителей имеется данная форма заболевания, то вероятность передачи его по наследству ребенку составляет более 50%. У всех пациентов с данной формой наблюдается дефицит ингибитора С1 от 0 до 30% от нормы. Для этой формы НАО характерны тяжелое течение, выраженность и значительный объем отеков, которые поражают не только кожные покровы, но и слизистые оболочки.
- НАО II-го типа характерен тем, что у больного уровень ингибитора находится в относительной норме, но наблюдается значительное понижение его функциональной активности или же его неправильная структурная форма. В этом случае клинические проявления менее выражены и зоны поражения находятся чаще на конечностях, реже – на лице.
- III тип выявлен и описан сравнительно недавно. Большей частью связан с наследственными факторами свертывания крови. По сравнению с первыми двумя характерен нормальным уровнем и функциональной активностью ингибитора. Симптоматика полностью соответствует первым двум типам, но напрямую зависит от уровня эстрогенов. Заболеванию подвержены только женщины. Основные обострения происходят в периоды беременности, пользования пероральными контрацептивами и заместительной терапии во время климакса.
 Ангионевротический отек может быть наследственным и аллергическим.
Ангионевротический отек может быть наследственным и аллергическим.
Все наследственные типы не сопровождаются крапивницей. Как правило, НАО проявляется уже в раннем возрасте с последующими систематическими рецидивами.
Приобретенный ангионевротический отек
Приобретенный ангио отек (ПАО) встречается гораздо реже. Проявляется большей частью после 40-летнего возраста на фоне злокачественных новообразований, аутоиммунных и инфекционных заболеваний. В случае с ПАО необходим точный диагноз для успешной терапии.
Аллергический
Иной механизм образования лежит в основе аллергической формы АО. Чаще всего она обусловлена реакциями гиперчувствительности. Результатом становится расширение сосудов кожи и повышение проницаемости сосудистой стенки. В результате миграции различных клеток в глубоких слоях кожи и подкожно-жировой клетчатки образуется отек.
Аллергическая форма обусловлена стабильной привязкой к одному или нескольким аллергенам:
- лекарственные препараты;
- продукты;
- яды;
- укусы насекомых;

- химикаты.
Механизм развития неаллергического состояния
Ангионевротический отек – это еще и патологии неаллергического характера, которые связаны с нарушениями в работе иммунной системы, в частности комплементарной системы, отвечающей за противодействие внедрению чужеродных агентов, участвует в возникновении воспалительных процессов и аллергических реакций.
Благодаря активизации этой системы происходит увеличение просветов в сосудах, повышается их проницаемость, способствующая попаданию жидкости в межтканевое пространство и, соответственно, образованию отека. Регулирование деятельности комплементарной системы происходит за счет изменения уровня содержания специфического фермента – ингибитора С1.
При его избытке деятельность системы угнетается, а при недостатке – активизируется. Клиническими исследованиями установлено, что недостаточный уровень С1 лежит в основе ангио отека неаллергической этиологии.
Причина этой формы АО – повышение уровня гистамина в организме, связанного с употреблением ряда продуктов питания. Отдельно описывается вибрационная форма, возникающая под воздействием вибраций.
После физической нагрузки
Ангионевротический отек в единичных случаях может развиться после значительных физических нагрузок. Причина этого явления – превышение допустимой физической нагрузки, что и является фактором, провоцирующим основное заболевание в не аллергенной форме.
Симптомы и виды отека
Клинические проявления ангио отека хорошо известны. В первую очередь проявляются отеки кожных покровов, подкожной жировой клетчатки и слизистых оболочек. В ряде случаев отеку сопутствует крапивница. Для НАО характерны плотные и безболезненные отеки различной локализации (могут образоваться на любом участке тела или подслизистой оболочки).

Отек бледного цвета, при пальпации не оставляет ямок, зуд отсутствует. Иногда встречаются случаи скопления плевральной жидкости, нарушения мозгового кровообращения (отек мозга), затрудненное мочеиспускание (отек мочеполовых органов), отеки крупных мышц и суставов.
Отечность может возникать без видимых причин, но чаще провоцирующими факторами являются:
- травмы;
- менструация;
- инфекции;
- стрессы;
- лекарства;
- хирургические или стоматологические манипуляции (почти половина случаев).
Чаще всего при НАО отек имеет постоянную локализацию. Динамика развития достаточно медленная (от 12 часов до двух суток), отмечается отсутствие эффекта от использования антигистаминных препаратов. Периодичность отеков не стабильна.
Симптоматика ПАО полностью соответствует описанной выше картине, однако имеет отличия:
- Начинается в более старшем возрасте (после 40 лет).
- Отсутствие генетического наследия.
- Наличие сопутствующих симптомов аутоиммунных заболеваний.
При наличии НАО и ПАО, заболевание проявлениями крапивницы не сопровождается. Ангионевротический отек – это, кроме наследственных форм, еще и заболевание аллергического типа. Для аллергического ангио отека характерно проявление крапивницы, зуда и признаков иных атопических патологий. Отеки горячие на ощупь, покровы гиперемированы.
Наблюдается болезненность, при сдавливании нервных окончаний имеет место явление парестезии. Сопровождается падением АД, анафилактическими реакциями, кровянистыми выделениями из влагалища. Часто возникает бронхоспазм. Эта форма характерна стремительным развитием и стабильным купированием антигистаминными препаратами. Без лечения проходит за 2 – 3 дня.

Чтобы отличить формы ангио отека, следует знать следующее:
| Симптомы | Наследственная форма | Аллергической этиологии |
| Первично выявлен | В детстве | В раннем возрасте |
| Генетика | Имеется хотя бы у одного из кровных родственников | В семье есть лица, страдающие от аллергии |
| Факторы влияния | Травмы, давление, стрессы, инфекции, лекарства, хирургические манипуляции, стресс, инфекции. | Непосредственный контакт с носителем аллергена |
| Развитие в динамике | Медленное развитие (12 – 36 час.), переход в стадию ремиссии за 2 – 5 дней | Стремительная динамика развития и исчезновения. |
| Локализация | Стабильная локализация | Нестабильность локализации |
| Наличие крапивницы | Отсутствует | Присутствие в большинстве случаев |
| Отек гортани | Присутствует чаще всего | Не характерен |
| Болевые ощущения | В большинстве случаев | Как правило, отсутствуют |
| Наличие отягощенного аллергического анамнеза | Отсутствует | Присутствует |
| Прием антигистаминных препаратов | Не эффективен | Выраженный положительный результат |
Отек лица
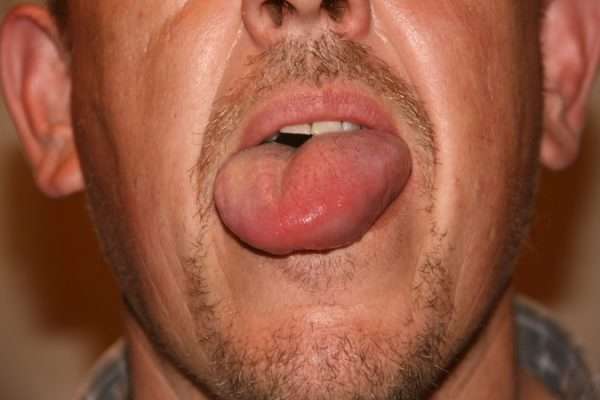
Отеки лица возникают при всех формах АО. Локализация чаще всего наблюдается в области глаз, век, вокруг губ. При высокой активности отека возникает временное нарушение зрения из-за сдавливания век. Особую опасность представляет отек в области губ. Он может распространяться на подслизистую оболочку ротовой полости, глотку и гортань (эта локализация – самая опасная).
Отек гортани
При локализации на подслизистой оболочке верхних дыхательных путей, отеки захватывают зону выше гортани, глотку, язык и губы. Сопровождаются сиплым голосом, переходящим в шепот, свистящим дыханием.

В самых острых формах отеки гортани без своевременной медицинской помощи вызывают асфиксию и летальный исход.
Отек при поражении слизистой пищеварительного тракта
Поражения желудочно-кишечного тракта, как правило, возникают при наследственных формах АО. Чаще всего носят характер систематических рецидивов с резкими болями. Могут сопровождаться анорексией, диареей и рвотой.
Клинические проявления однотипны с симптомами «острого живота» и кишечной непроходимости. Как правило, внешних проявлений на кожных покровах не бывает. При эндоскопических исследованиях хорошо определяется сегментарные отеки на подслизистых оболочках.
Причины развития у детей и взрослых
Ангионевротический отек – это патология, возникающая под воздействием многих факторов. Причины ангионевротических отеков соответствуют их классификации. Так, для наследственных форм основной причиной является генетический фактор, или передача заболевания по наследству от одного (или обоих) родителей. Причинами ПАО в большей степени являются аутоиммунные и онкологические патологии.
Для развития отеков как аллергического и неаллергического генеза причины весьма сходны:
- контакт с пыльцой растений;
- воздействие ядов насекомых;
- работа с химикатами и их действие;
- наличие в пище различного рода консервантов;
- медикаменты.
Отдельной группой факторов влияния стоит употребление в больших количествах:
- рыбы;
- шоколада;

- копченостей;
- сыра;
- пива;
- вина;
- томатов;
- шпината;
- иных видов алкоголя;
- ряда лекарственных препаратов (антибиотики, миорелаксанты, общие анестетики, наркотические анальгетики);
- йодистых контрастных веществ, применяемых в рентгенологии;
- ингибиторов АПФ.
Провокационными факторами являются:
- физические и эмоциональные перегрузки;
- длительное действие теплового фактора;
- контакт с водой;
- контакт с инфекционными агентами (вирусы, бактерии, грибковые и паразитарные инфекции).
Кроме того, АО могут быть связаны с патологиями:
- желудочно-кишечного тракта;
- органов дыхания;
- сердечно-сосудистой системы;
- нервной системы;
- мочеполовой системы.
Первая помощь в домашних условиях
При первом подозрении на ангио отек сразу необходимо вызвать скорую помощь. Динамика реакции может быть очень скоротечной и медлить с помощью опасно.
До прибытия бригады:
- Посадить больного в удобной позе, принять все меры для исключения паники.
- При неизвестном диагнозе давать ему антигистаминные препараты не следует. Их можно применить в случае, если патология сопровождается крапивницей. Это немного облегчит состояние больного.
- Рекомендуется обильное питье, лучше – минеральная вода без газа. Если таковой нет в наличии, то можно добавить в литр воды четверть чайной ложки соды.

- Обеспечить хороший доступ воздуха и проветрить помещение.
- На область отека наложить холодный компресс или грелку со льдом (или пластиковую бутылку).
При тяжелых случаях лучше не принимать никаких мер, которые из-за отсутствия навыков и квалификации могут только ухудшить состояние больного.
Лечение ангионевротического отека препаратами
Для каждой формы ангионевротического отека применяются специфические препараты.
Подбор их осуществляет лечащий врач с предварительной консультацией специалистов (при необходимости):
- эндокринолог;
- аллерголог;
- хирург;
- отоларинголог;
- кардиолог;
- гастроэнтеролог;
- паразитолог;
- онколог;
- ревматолог.
Тактика терапии при ангионевротическом отеке предусматривает:
- купирование острых состояний;
- профилактику в текущем периоде ремиссии;
- долгосрочные профилактические меры.
Терапия наследственных отеков предусматривает как немедикаментозные меры, так и применение лекарственных препаратов. Первые включают обеспечение дыхательных функций путем трахеостомии или интубации.
Лекарственные препараты при НАО и ПАО примерно одинаковы (дозировка и выбор осуществляются лечащим врачом):
- ингибиторы С1;
- фиразир;
- свежезамороженная или свежая плазма;
- антифибринолитики;
- даназол и аналоги или метилтестостерон.

Антигистаминные препараты при НАО неэффективны. Лечение АО аллергического характера и неаллергического без патологии ингибитора С1 имеет свои особенности.
До назначения медикаментозного лечения:
- Назначается гипоаллергенная диета.
- Производится отмена лекарств, которые могут провоцировать заболевание, и замена их на иные при необходимости.
- Купируются выявленные при обследовании инфекционные и воспалительные процессы иного происхождения.
Основу медикаментозной части лечения составляют антигистаминные препараты третьего поколения:
- Телфаст;
- Цетрин;
- Зиртек;
- Аллергодил;
- Семпрекс;
- Терфенаддин;
- Астемизол;
- Лоратадин.
Также могут применяться и препараты второго поколения:
- Рупатадин;
- Эбастин;
- Цетиризин;
- Фексофенадин;
- Лоратадин;
- Левоцетиризин;
- Дезлоратадин.
Данные фармацевтические формы могут применяться достаточно длительный период. Отмечается лучший эффект, когда они используются и в период ремиссии. Препараты первого поколения не рекомендованы к применению без дополнительных показаний в конкретном случае.
Причина — множественные побочные эффекты. Глюкокортикостероиды рекомендованы в случаях тяжелого течения заболевания. При угрозе жизни рекомендовано введение адреналина.
Народные методы устранения отека
За многовековую историю существования заболевания в народной медицине создано множество рецептов для купирования и снятия отеков. Однако, следует запомнить, что без точного диагноза и рекомендаций лечащего врача заниматься самолечением любыми способами категорически не рекомендуется. Результатом такого лечения могут быть тяжелые осложнения и даже смерть.
Вот основные народные методики, которыми можно воспользоваться после назначения лечения в качестве вспомогательного средства:
- Настой мелиссы. Столовую ложку измельченной травы залить 0,5 л кипятка. Настаивать около часа. Выпить в 3 приема перед едой.

- Молоко с содой. Нужно пить 3 раза в день по стакану теплого молока с добавлением соды, взятой на кончик ножа.
- Настой корней крапивы.Мелко нарубленные корни (2 ст. л.) залить 1 л крутого кипятка, через 2 часа отфильтровать и принимать по 30 мл 3 раза в день.
- Настой листьев березы. На стакан кипятка – 1 ст. л. сушеных листьев или 2 свежих. Остудить естественным путем до приемлемой температуры и выпить. Прием – 3 раза в день до еды. Остаток настоя использовать для компресса после полного остывания.
Здесь перечислены только самые простые и доступные народные средства. Кроме этого существует еще множество более сложных рецептур из различных компонентов.
Прогноз и перспективы
В простейших случаях лечение ангионевротического отека достаточно краткосрочное и не сложное. В тяжелых случаях, процесс становится более затяжным и осложненным. Необходимо учитывать, что наследственные формы отека и приобретенный АО сохраняются пожизненно. Поэтому больным следует систематически проходить курс профилактического лечения и соблюдать все рекомендации лечащего врача.
В этом случае сохраняется приемлемое качество жизни и устраняется возможность летального исхода. Отеки гортани являются самыми опасными из АО. Чаще всего смертельные случаи связаны именно с этим видом отека. При наличии заболевания, сопровождаемого крапивницей, следует помнить, что контакт с холодной водой является провокационным фактором.
При определенных условиях у больного может развиваться гигантская крапивница после купания. Чаще всего такие случаи заканчиваются смертью больного. Кроме того, нужно иметь в виду такой статистический факт: если АО, сопровождаемое крапивницей, рецидивирует с интервалом в полгода, то этот процесс будет продолжаться не менее 10 лет.

Известны случаи спонтанного прекращения хронического АО, отягощенного крапивницей. Чаще всего это относится к детям. Ангионевротический отек – достаточно распространенная патология с высокой динамикой и нередкими смертельными исходами. Поэтому к проблеме своевременного и правильного лечения заболевания следует подходить очень серьезно.
Оформление статьи: Лозинский Олег
Видео об ангионевротическом отеке
Что такое ангионевротический отек, симптомы и лечение:
Источник
Ангионевротический отек, или отек Квинке – это острое состояние аллергии, выражающееся в развитии локального отека кожи, подкожной клетчатки и слизистых оболочек вследствие увеличенной проницаемости сосудистой стенки. Патология может передаваться наследственным путем по аутосомно-доминантному типу или быть приобретена в течение жизни.
Частота проявлений составляет 15-20 случаев на тысячу человек. К пациентам повышенного риска относятся люди, получающие терапию ингибиторами АПФ (сердечные препараты).
Процесс протекает безболезненно, однако может спровоцировать механическое закрытие дыхательных путей (отекшим языком или гортанью), что ведет к летальному исходу. В международной классификации болезней 10-го пересмотра имеет код Т78.3.
Этиология ангионевротического отека
Причинами, способствующими развитию ангионевротического отека, могут стать:
- Укус насекомых. Тяжелые последствия возникают после взаимодействия с пчелами и осами. Отек развивается моментально и локализуется в месте поражения.
- Попадание в организм пищевого аллергена.
- Реакция на шерсть или слюну животного.
- Бытовые и производственные химические вещества.
- Применение лекарственных средств. Чаще всего встречается при терапии ингибиторами АПФ и антагонистами ангиотензина II. Описаны случаи его развития при лечении антибиотиками пенициллинового ряда, ацетилсалициловой кислотой и бромидами.
- Вакцины.
- Пыльцевая аллергия.
- Использование латексных изделий (резиновые перчатки, катетеры, презервативы и др.).

Повысить риск развития отека могут:
- сильная стрессовая ситуация,
- травма,
- заболевания инфекционной природы,
- хирургические и стоматологические вмешательства,
- постоянная вибрация,
- менструация,
- период беременности и лактации.
Кроме того, вероятность возникновения ангионевротического отека повышена при злокачественных заболеваниях (хронический лимфолейкоз, миеломная болезнь, лимфосаркома и др.). При этих состояниях происходит снижение ингибитора С1, за счет чего возможен мощный выброс комплемента с высвобождением медиаторов воспаления.
Механизм развития неаллергического состояния
Неаллергическое состояние отека связано с нарушением работы комплементарной системы (компонент иммунной системы, состоящий из белковых структур). Она участвует в ответе организма против внедрения чужеродных агентов, а также в воспалительных реакциях и аллергии. Благодаря активности системы комплемента осуществляется расширение просвета сосуда и увеличение его проницаемости, что влияет на усиление выхода жидкости в межтканевую часть и появление отека.
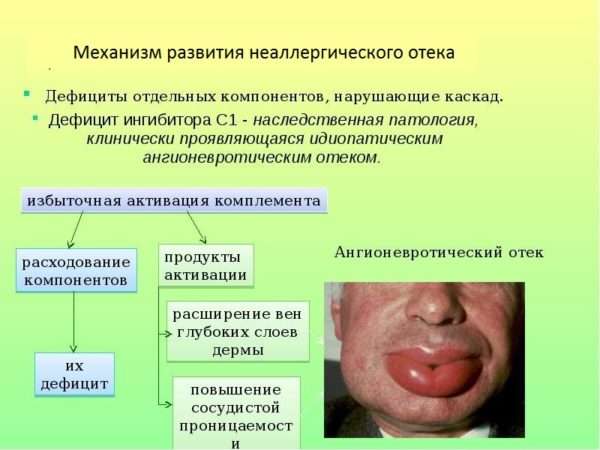
Регулируется эта система специфическим ферментом – ингибитором С1. Под его воздействием активность комплемента снижается, и наоборот, при его недостатке возникает ее усиленное действие. С помощью научных исследований доказано, что именно недостаток ингибитора С1 является причиной неаллергического ангионевротического отека.
Последовательность развития аллергического ангионевротического отека:
- Первичное попадание аллергена в несенсибилизированный организм.
- Выработка специфических иммуноглобулинов против этого антигена.
- Повторное попадание аллергена в сенсибилизированный организм.
- Массивный запуск имеющихся иммуноглобулинов.
- Высвобождение огромного количества медиаторов воспаления.
- Возникновение отека.
Классификация патологии
По продолжительности течения патологии выделяют острый отек Квинке и его хроническую форму. Острый ангионевротический отек впервые может возникнуть через несколько секунд от времени начала воздействия аллергена, а может развиться и за 3-4 дня. Продолжительность заболевания, превышающая 40-45 дней, переводит его в разряд хронических.
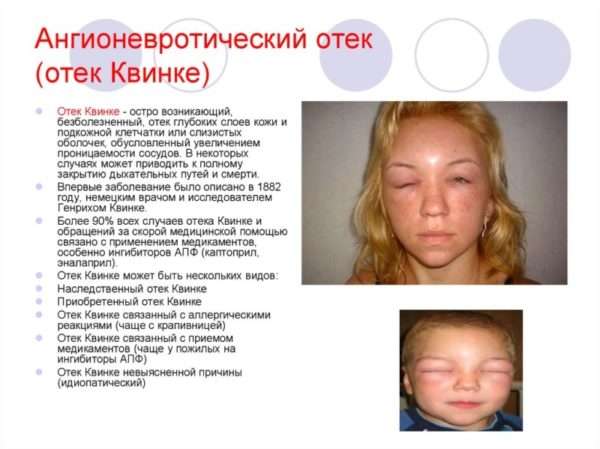
Формы ангионевротического отека:
- Наследственная. Встречается редко, проявляется уже в раннем детском возрасте. Передается по аутосомно-доминантному типу, при наличии в паре одного больного родителя и одного здорового, риск рождения больного ребенка составляет 50%.
- Приобретенная. Регистрируется у людей среднего и старшего возраста, протекает без крапивницы.
- Связанная с терапией ингибиторами АПФ. Наблюдается в первые три месяца лечения. Крапивница не характерна.
- Аллергическая. Часто можно проследить связь возникновения отека с воздействием аллергена. Протекает с крапивницей, зудом.
- Идиопатическая. Устанавливается при отсутствии других форм ангионевротического отека и наличии трех и более эпизодов заболевания за один год.
Клиническая картина заболевания
Для ангионевротического отека в 30% случаях характерно наличие предвестников заболевания. Это могут быть покраснение кожи в месте развивающегося отека, ощущение покалывания и жжения.
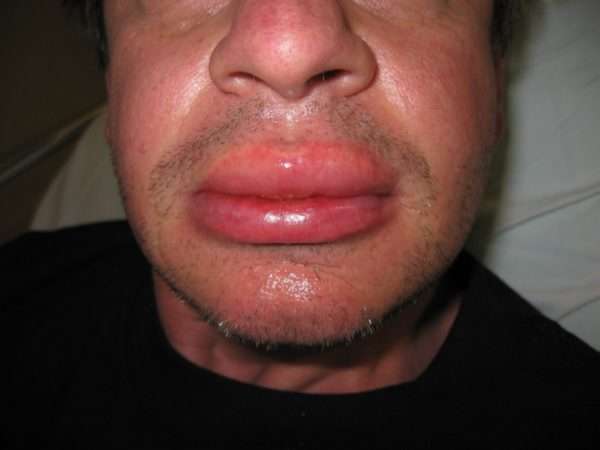
Клиническая картина может отличаться в зависимости от разновидности отека:
- Наследственная и приобретенная форма, а также при приеме ингибиторов АПФ отек развивается за несколько часов (2-3) и проходит 1-3 дня. Локализуется в области глаз, губ и языка. Может наблюдаться на слизистых половых органах. Место отека неяркой окраски, отсутствует зуд.
- Аллергическая и идиопатическая форма. Характерно развитие состояния за несколько минут, время угасания симптомов составляет 1-5 часов, но может доходить и до двух-трех дней. Локализуется в области лица и шеи. Имеет яркую окраску и сопровождается зудом. Часто сочетается с крапивницей по всему телу.
Основные симптомы поражения зависят от места локализации отека:
- Гортань и язык. Сопровождается нарушением речи, глотания. Может возникнуть мучающий кашель с нарастающей хрипотой и характерным сипением. Представляет самое опасное осложнение, поскольку возможно сужение дыхательных путей.
- Легкие и плевра. Характерно затруднение дыхания, кашель, болезненность в груди.
- Пищеварительная система. Появление диспепсических явлений, тошноты, рвоты.
- Мочевая система. Нарушение работы почек, сопровождающееся задержкой мочи.
- Мозговые оболочки. Возможно нарушение сознания до обморочного состояния и судорожного синдрома.

Диагностика острого состояния
Диагностика ангионевротического отека при поражении лица и шеи не вызывает осложнений и основывается на анамнезе заболевания и его клинического течения. При внутренней локализации отека применяются:
- Общий анализ крови на определение эозинофилов (показатель аллергической реакции).
- Биохимический анализ крови на определение количества ингибитора С1 и его функциональной способности.
- УЗИ органов брюшной полости. Показывает характерную картину при поражении желудка, отделов тонкого и толстого кишечника. Отмечается утолщение слизистой оболочки вплоть до развития кишечной непроходимости.
- Фиброэзофагогастродуоденоскопия. Актуальна при отеке пищевода, желудка и 12-перстной кишки.
- Рентгеноскопия органов грудной клетки для обнаружения отека легких и плевры.
Дифференциальный диагноз проводится с такими заболеваниями:
- гипотиреоз,
- отечность вследствие сердечной или почечной недостаточности,
- васкулиты,
- синдром сдавления верхней полой вены и Мелькерссона-Розенталя,
- анасарка.
Первая помощь в домашних условиях
При возникновении ангионевротического отека любой локализации, первым делом необходимо вызвать бригаду скорой медицинской помощи. После чего провести следующие мероприятия:
- Обеспечить пациенту комфортное положение. При поражении лица или шеи усадить пострадавшего, чтобы исключить дополнительный приток крови.
- Облегчить дыхание, освободив от стесняющей одежды. Обеспечить приток свежего воздуха.
- При обнаруженном аллергене немедленно прекратить его воздействие.
- Дать антигистаминный препарат в максимальной дозировке в соответствии с инструкцией по применению.
- На область поражения положить лед для предотвращения дальнейшего развития отека.
- Обеспечить больного обильным питьем. В воду желательно добавить половину чайной ложки соды. Щелочная жидкость поможет быстрее вывести аллерген из организма.
Неотложная медицинская помощь
Для купирования острого приступа отека Квинке проводится:
- Внутривенное введение антигистаминного препарата первого поколения (хлоропирамин). Дозировка для взрослых – 20-40 мг за первые сутки, для детей – не больше 2 мг на 1 кг массы тела в сутки.
- Системные глюкокортикостероиды. Обладают противовоспалительным эффектом и снижают проницаемость стенки сосуда. Наиболее часто применяется преднизолон в суточной дозировке до 1 мг на 1 кг массы тела. Введение препарата желательно разделить на несколько раз.
- Обильное щелочное питье. При невозможности перорального употребления рекомендуется внутривенное инфузионное введение растворов бикарбоната.
- Назначение энтеросорбентов. Наиболее эффективные препараты – Полисорб и Энтеросгель. Однако при их отсутствии можно использовать активированный уголь в расчете 1 таблетка на 10 кг массы тела пациента.
- Стабилизаторы клеточных мембран. Применяются как внутрь, так и местно. Препарат кетотифен используется для взрослых и детей старше 8-ми лет. При отеке век закапывается по 1-2 капли 2 раза в сутки.
- Промывание желудка и очистительная клизма. Необходимы для выведения пищевого аллергена.
- Ферменты. Панкреатин используется для снижения сенсибилизации организма к поступившему пищевому аллергену. По 100 мг перед едой.
- Мочегонные препараты. Применяются при нарастании отечности несмотря на проводимую терапию. Вводится препарат Лазикс в дозе 20-40 мг.
- При сильной выраженности отека или отечности верхних дыхательных путей рекомендовано введение 0,1% раствора адреналина в дозе 0,01 мг на 1 кг массы тела подкожно.
- При затруднении дыхания использовать интубацию трахеи или, при ее невозможности из-за ларингоспазма, провести трахеотомию.
- При подозрении на неаллергический отек внутривенным способом вводится ингибитор С1. При его отсутствии может быть использована свежезамороженная плазма.

Госпитализация пациента должна проводиться вне зависимости от степени тяжести состояния. При частых повторяющихся приступах необходимо иметь под рукой лекарственные препараты для более быстрого начала оказания медицинской помощи. Также будет не лишним приобрести браслет на запястье, на котором будет указано заболевание. Это позволит окружающим людям при возникновении острой ситуации быстрее сориентироваться и оказать помощь.
Способы профилактики
Профилактика отека Квинке должна строго соблюдаться пациентом. В зависимости от этиологии возникновения острого состояния, необходимо придерживаться следующих правил:
- При пищевых анафилактоидных реакциях в анамнезе соблюдать специально разработанную гипоаллергенную диету. Для ее назначения лучше обратиться к аллергологу и провести лабораторные исследования для выявления пищевого аллергена.
- Пациентам, у которых был приступ на лекарственное вещество, обязательно необходимо предупреждать об этом медицинский персонал при любых манипуляциях. Также желательно избегать назначения препаратов сходной группы.
- Независимо от того, какова причина отека Квинке в прошлом, назначение ингибиторов АПФ должно проходить под строгим врачебным контролем.
- Женщинам рекомендуется избегать применения комбинированных оральных контрацептивов и заместительной эстрогенной терапии.
Возможные осложнения заболевания
Прогноз заболевания напрямую зависит от локализации отека и скорости его нарастания. Развитие острого состояния в верхних дыхательных путях может закончиться летальным исходом.
При повторении эпизода в ближайшие полгода с вероятностью 98% можно говорить о последующем развитии хронического рецидивирования заболевания с характерным волнообразным течением.
Источник
