Ангионевротический лечение отек симптомы фото
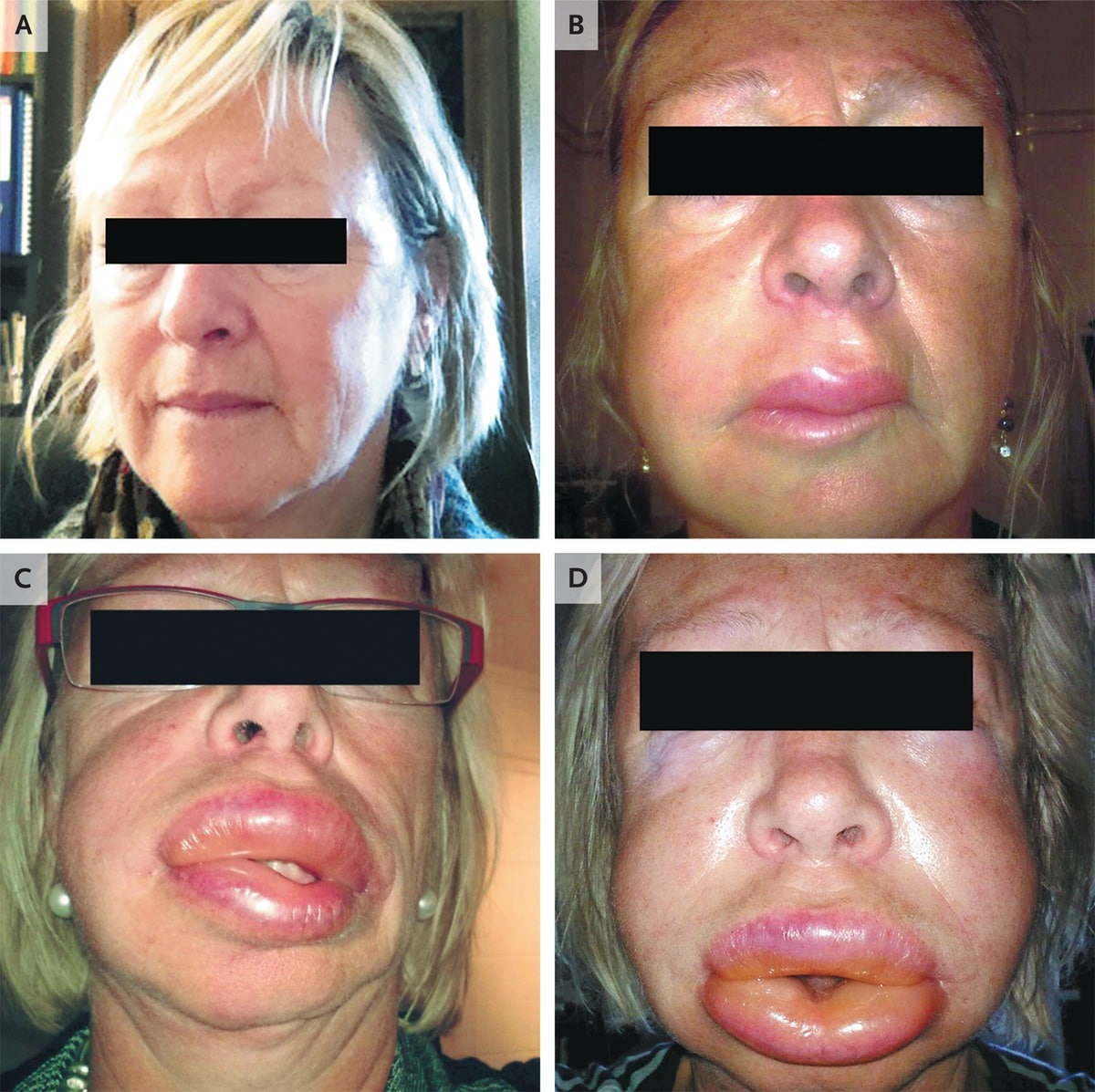
Что такое ангионевротический отёк?
Ангионевротический отёк (синонимы: ангиоотёк, ангиодистрофия, ангиоэдема, отёк Квинке) — это воспалительная реакция кожи, подобная крапивнице, характеризующаяся внезапным появлением отека на участках кожи, слизистой и подслизистых оболочках. Симптомы ангионевротического отека могут поражать любую часть тела, но наиболее часто поражают глаза, губы, язык, горло, гениталии, руки и ноги.
Ангионевротический отек в более серьезных случаях поражает также внутреннюю подкладку дыхательных путей и верхнюю часть кишечника, вызывая боль в груди или животе. Ангиоотек кратковременен: обычно отек в области поражения длится от одного до трех дней.
В большинстве случаев реакция безвредна и не оставляет никаких следов, даже без лечения. Единственная опасность заключается в том, что при этом может пострадать горло или язык, так как их сильная отечность может вызвать быструю обструкцию дыхательных путей, одышку и потерю сознания.
Чем ангиоотёк отличается от крапивницы?
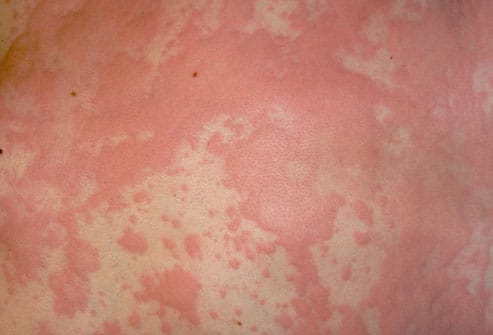
Ангионевротический отек и крапивница являются результатом одного и того же патологического процесса, поэтому в некоторых отношениях они схожи:
- Часто оба клинических проявления сосуществуют и перекрываются: крапивница сопровождается ангиоотеком в 40-85% случаев, в то время как ангионевротический отек может возникнуть без крапивницы только в 10% случаев.
- Крапивница менее тяжелая, так как поражает только поверхностные слои кожи. Ангионевротический отек, с другой стороны, затрагивает глубокие подкожные ткани.
- Крапивница характеризуется временным возникновением эритематозной и зудящей реакции в четко определенных участках дермы (появление более или менее красных и приподнятых волдырей). При ангионевротическом отеке, с другой стороны, кожа сохраняет нормальный внешний вид без волдырей. Кроме того, отёк может протекать без зуда.
Основные различия между крапивницей и ангионевротическим отёком показаны в следующей таблице:
| Особенность | Ангионевротический отёк | Крапивница |
| Вовлеченные ткани | Гиподерма (подкожный слой) и подслизистая (ниже дермы). | Эпидермис (внешний слой кожи) и дерма (внутренний слой кожи). |
| Пораженные органы | Кожа и слизистые оболочки, в частности веки, губы и ротоглотка. | Только кожа. |
| Продолжительность | Переходный (24-96 часов). | Переходный (обычно <24 часа). |
| Физические признаки | Отек (вздутие) под поверхностью кожи. | Эритематозные и волдыристые пятна на поверхности кожи. |
| Симптомы | Зуд может присутствовать или не присутствовать. Ангиодистрофия часто сопровождается болью и отеком. | Сыпь, связанная с крапивницей, обычно зудит. Боль и отек не являются распространенными симптомами. |
Причины
В зависимости от причин возникновения ангионевротический отек можно классифицировать в разных формах: острая аллергическая, лекарственная (неаллергическая), идиопатическая (возникающий самостоятельно), наследственная и приобретенная.
| Тип ангионевротического отека и клинические особенности | Причины |
| Аллергический ангионевротический отек. Отек вызван острой аллергической реакцией, почти всегда связанной с крапивницей, которая возникает в течение 1-2 часов после воздействия аллергена. Иногда это сопровождается анафилаксией. Реакции являются самоограничивающимися и проходят в течение 1-3 дней, но могут возникать снова в случае многократных воздействий или из-за взаимодействия с перекрестно-реактивными веществами. |
|
| Неаллергическая лекарственная реакция. Некоторые лекарства могут вызывать ангионевротический отек как побочный эффект. Начало может произойти через несколько дней или месяцев после первого приема препарата из-за каскада эффектов, которые вызывают активацию системы хинин-калликреин, метаболизма арахидоновой кислоты и образование оксида азота. |
Менее распространенные причины вызванного лекарством ангионевротического отека включают прием:
|
| Идиопатический ангионевротический отек. В некоторых случаях нет никакой известной причины ангионевротического отека, хотя некоторые факторы могут вызвать симптомы. Идиопатическая форма часто является хронической и рецидивирующей и обычно возникает вместе с крапивницей. У некоторых людей, когда состояние возникает годами без очевидной причины, у основания может существовать аутоиммунный процесс. |
|
| Наследственный ангионевротический отек. Аутосомно-доминантное наследственное заболевание. Наследственный ангионевротический отек характеризуется низким уровнем ингибитора сериновой протеазы (ингибитора C1 или C1-INH), который помогает поддерживать стабильность кровеносных сосудов и регулирует выход жидкости в ткани. Снижение активности ингибитора C1 приводит к избытку калликреина, который, в свою очередь, продуцирует брадикинин, мощный вазодилататор. |
|
| Приобретенный ангионевротический отек. Приобретенный дефицит ингибитора С1. |
|
Независимо от причины ангионевротического отёка, основной патологический процесс одинаков во всех случаях: отек является результатом потери жидкости из стенок мелких кровеносных сосудов, которые снабжают подкожные ткани.
В кожу высвобождаются гистамин и другие воспалительные химические медиаторы, которые вызывают покраснение, зуд и отек. В различных процессах принимают участие тучные клетки кожи или слизистой оболочки.
Дегрануляция* тучных клеток высвобождает первичные вазоактивные медиаторы, такие как гистамин, брадикинин и другие кинины; впоследствии высвобождаются вторичные медиаторы, такие как лейкотриены и простагландины, которые способствуют воспалительным реакциям как рано, так и поздно, с повышенной проницаемостью сосудов и утечкой жидкости в поверхностные ткани.
Триггеры и механизмы, участвующие в высвобождении этих медиаторов воспаления позволяют определить различные виды ангионевротического отека.
*Дегрануляция — выделение из тучных клеток биологически активных веществ (химических медиаторов аллергии).
Симптомы (фото)

Клинические признаки ангионевротического отека могут незначительно отличаться между различными формами, но в целом появляются следующие проявления:
- Локальный отек, обычно поражающий периорбитальную область, губы, язык, ротоглотку и половые органы (см. фото выше);
- Кожа может казаться нормальной, то есть без крапивницы или других высыпаний;
- Боль, жар, зуд, покалывание или жжение в пострадавших районах;
Другие симптомы могут включать в себя:
- Боли в животе, вызванные отеком слизистой оболочки желудочно-кишечного тракта, с тошнотой, рвотой, судорогами и диареей;
- Отек мочевого пузыря или мочеиспускательного канала, который может вызвать затруднения мочеиспускания;
- В тяжелых случаях отек горла и/или языка может затруднить дыхание и глотание (см. фото ниже).
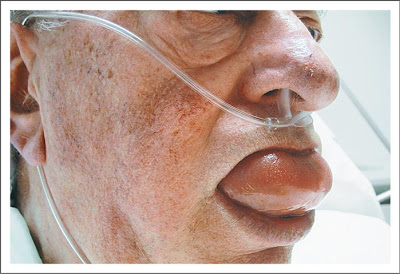
Диагностика
Диагностика ангионевротического отека относительно проста. Благодаря своему внешнему виду врач должен быть в состоянии распознать его после простого медицинского осмотра и подробного медицинского анамнеза.
Для точного определения типа ангионевротического отека могут потребоваться дополнительные анализы, такие как анализ крови.
Для обнаружения аллергенов (аллергический ангионевротический отек) могут быть выполнены аллергопробы. Наследственный ангионевротический отек может быть диагностирован с помощью анализа крови для проверки уровня белков, регулируемых геном C1-INH: очень низкий уровень подтверждает наличие заболевания.
Диагностика и лечение наследственного ангионевротического отека являются строго специализированными и должны выполняться специалистом в области клинической иммунологии.
Ангионевротический отек может быть связан с другими медицинскими проблемами, такими как железодефицит, заболевания печени и щитовидной железы, которые врачи будут исследовать с помощью простых анализов крови (полезно проверить или исключить наличие этих заболеваний).
Идиопатический ангионевротический отек обычно подтверждается методом, известным как “исключающий диагноз”; на практике диагноз подтверждается только после проведения различных исследований, исключающих любое другое заболевание или состояние с аналогичными проявлениями.
Лечение и профилактика
Лечение ангионевротического отёка зависит от тяжести состояния. В случаях поражения дыхательных путей первоочередной задачей является обеспечение того, чтобы дыхательные пути были открыты. Пациентам может понадобиться неотложное стационарное лечение и интубация.
Во многих случаях припухлость самоограничена и проходит самопроизвольно через несколько часов или дней. Между тем, чтобы смягчить более легкие симптомы, вы можете попытаться применить на практике эти меры:
- Устранить конкретные запускающие факторы;
- Примите холодный душ (но не слишком долго) или наложите холодный пакет на пораженный участок;
- Оденьте свободную одежду;
- Старайтесь не тереть и не царапать пораженный участок;
- Примите антигистаминное средство, чтобы облегчить зуд.
В серьезных случаях, если опухоль, зуд или боль постоянны, могут быть показаны следующие лекарства:
- Кортикостероиды для перорального или внутривенного введения;
- Антигистаминные препараты перорально или инъекцией;
- Инъекции адреналина (эпинефрина).
Целью лечения ангионевротического отека является снижение симптомов до приемлемого уровня и обеспечение нормальной деятельности (например, работы или ночного отдыха).
Ангионевротический отек, связанный с хронической аутоиммунной или идиопатической крапивницей, часто трудно поддается лечению, а реакция на лекарственные средства варьируется. В общем, рекомендуются следующие этапы обработки, где после каждого шага добавляется следующий, если терапия не дает адекватного ответа:
- Шаг 1: неседативные антигистаминные препараты, например Цетиризин;
- Шаг 2: седативные антигистаминные препараты, например, Димедрол;
- Шаг 3:
- а) пероральные кортикостероиды, например, Преднизон;
- б) иммунодепрессанты, например Циклоспорин и Метотрексат.
Источник
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Отек Квинке — остро возникающий, безболезненный, отек глубоких слоев кожи и подкожной клетчатки или слизистых оболочек, обусловленный увеличением проницаемости сосудов. В некоторых случаях может приводить к полному закрытию дыхательных путей и смерти.
- Впервые заболевание было описано в 1882 году, немецким врачом и исследователем Генрихом Квинке.
- Более 90% всех случаев отека Квинке и обращений за скорой медицинской помощью связано с применением медикаментов, особенно ингибиторов АПФ (каптоприл, эналаприл).
- Отек Квинке может быть нескольких видов:
- Наследственный отек Квинке
- Приобретенный отек Квинке
- Отек Квинке связанный с аллергическими реакциями (чаще с крапивницей)
- Отек Квинке связанный с приемом медикаментов (чаще у пожилых на ингибиторы АПФ)
- Отек Квинке невыясненной причины (идиопатический)
- Наследственный отек Квинке редкое заболевание развивающиеся лишь у 1 человека из 150 тысяч населения. Впервые было описано в 1888 году у пяти поколений членов американской семьи. Начало эпизодов заболевания чаще регистрируется в возрасте 7-15 лет. У всех пациентов с наследственным отеком Квинке имеется склонность к развитию аутоиммунных заболеваний (системная красная волчанка, аутоиммунный тироидит и др.). Заболевание передается по аутосомно-доминантному типу и шанс рождения ребенка у пары, в которой один родитель болен, равен 50 %.
- Случаи приобретенного отека Квинке достаточно редки за период 1997-2008 года было описано лишь 50 случаев заболевания. Заболевание чаще развивается у людей старше 50 лет.
- Частота развития отека Квинке связанного с применение ингибиторов АПФ составляет 1-2 случая на 1 тыс. населения.
Состояние иммунной системы и механизм развития отека Квинке
 Для понимания причины и механизма возникновения наследственного отека Квинке необходимо разобрать одну из составляющих иммунной системы. Речь пойдет о системе комплимента. Система комплемента – это важный компонент как врожденного, так и приобретенного иммунитета, состоящая из комплекса белковых структур.
Для понимания причины и механизма возникновения наследственного отека Квинке необходимо разобрать одну из составляющих иммунной системы. Речь пойдет о системе комплимента. Система комплемента – это важный компонент как врожденного, так и приобретенного иммунитета, состоящая из комплекса белковых структур.
Система комплемента участвует в реализации иммунного ответа и предназначена для защиты организма от действия чужеродных агентов. Кроме того система комплемента учувствует в воспалительных и аллергических реакциях. Активация системы комплемента приводит к выбросу из специфических иммунных клеток (базофилы, тучные клетки) биологически активных веществ (брадикинина, гистамина, и др.), что в свою очередь стимулирует воспалительную и аллергическую реакцию.
Все это сопровождается расширением сосудов, увеличением их проницаемости для компонентов крови, снижением артериального давления, появлением различных высыпаний и отека. Система комплемента регулируется специфическими ферментами, одним из таких ферментов является ингибитор С1. Количество и качество которого определяет развитие отека Квинке. Научно доказано, что недостаток ингибитора С1, является основной причиной развития наследственного и приобретенного отека Квинке. Исходя из своей функции ингибитор С1 должен сдерживать и контролировать активацию комплемента. Когда его не хватает, происходит неконтролируемая активация комплимента и из специфических клеток (тучные клетки, базофилы), осуществляется массивный выброс биологически активных веществ запускающих механизмы аллергической реакции (брадикинин, серотонин, гистамин и др.). Основной причиной отека является брадикинин и гистамин, которые расширяют сосуды и увеличивают проницаемость сосудов для жидкой составляющей крови.
В случае аллергического отека Квинке механизм развития сходен с анафилактической реакцией. см. Механизм развития анафилаксии
Механизм образования отека
 Отек возникает в глубоких слоях, подкожной жировой клетчатке и слизистых в результате расширения сосудов (венул) и увеличения их проницаемости для жидкой составляющей крови. В результате в тканях накапливается межтканевая жидкость, которая и определяет отек. Расширение сосудов и увеличение их проницаемости происходит в результате выброса биологически активных веществ (брадикинина, гистамина и др.) по описанным выше механизмам (система комплемента, механизм развития анафилаксии).
Отек возникает в глубоких слоях, подкожной жировой клетчатке и слизистых в результате расширения сосудов (венул) и увеличения их проницаемости для жидкой составляющей крови. В результате в тканях накапливается межтканевая жидкость, которая и определяет отек. Расширение сосудов и увеличение их проницаемости происходит в результате выброса биологически активных веществ (брадикинина, гистамина и др.) по описанным выше механизмам (система комплемента, механизм развития анафилаксии).
Стоит отметить, что процесс развития отека Квинке и крапивницы схожи. Только при крапивнице происходит расширение сосудов в поверхностных слоях кожи.
Причины отека Квинке
Основные факторы, провоцирующие проявление наследственного отека Квинке:
- Стресс эмоциональный и физический
- Инфекционные заболевания
- Травма
- Хирургические вмешательства, в том числе и стоматологические манипуляции
- Менструальный цикл
- Беременность
- Прием контрацептивов, содержащих эстрогены
Проявлению приобретенного отека Квинке способствуют следующие заболевания:
- Хронический лимфолейкоз
- Неходжкинская лимфома
- Лимфосаркома
- Миелома
- Первичная криоглобулинемия
- Лимфоцитарная лимфома
- Макроглобулинемия Вальденстрема
Все эти заболевания способствуют снижению уровня ингибитора С1 и повышают возможность неконтролируемой активации комплемента с выбросом биологически активных веществ.
При отеке Квинке связанного с применением ингибиторов АПФ, в основе развития заболевания лежит снижение уровня специфического фермента (ангиотензина II), что в свою очередь приводит к повышению уровня брадикина. И соответственно это ведет к отеку. Ингибиторы АПФ (каптоприл, эналаприл), препараты в основном применяются для контроля артериального давления. Симптомы отека Квинке после употребления таких медикаментов появляются не сразу. В большинстве случаев (70-100%), они проявляются в течение первой недели лечения данными препаратами.
Причины аллергического отека Квинке см. Причины анафилаксии
Виды отека Квинке
Симптомы отека Квинке, фото
Предвестники отека Квинке
Предвестники отека Квинке: покалывание, жжение в области отека. У
35% пациентов розовеет или краснеет кожа туловища или конечностей до или во время отека.
Для того чтобы разобраться с симптомами отека Квинке, нужно понимать, что появление симптомов и их характеристика различна в зависимости от вида отека. Так отек Квинке при анафилактическом шоке или другой аллергической реакции будет отличаться от эпизода наследственного или приобретённого отека Квинке. Рассмотрим симптомы отдельно для каждого вида отека Квинке.
| Вид отека | Симптомы | |||
| Начло и продолжительность отека | Место появления | Характеристика отека | Особенности | |
| Аллергический Отек Квинке | От нескольких минут до часа. Обычно через 5-30 минут. Процесс разрешается через несколько часов или на 2-3 сутки. | Чаще область лица и шеи (губы, веки, щеки), нижние и верхние конечности, половые органы. Отек может возникнуть в любой части тела. | Отек плотный, не образует ямки после надавливания. Отек бледный или слегка красный. | В большинстве случаев сопровождается крапивницей, зудящими высыпаниями. |
| Отек Квинке наследственный и приобретенный, а так же связанный с приемом ингибиторов АПФ, | Отек в большинстве случаев развивается в течение 2-3 часов и исчезает за 2-3 дня, но у некоторых больных может присутствовать до 1 недели. | Отеки чаще появляются в области глаз, губ, языка, половых органов, однако могут проявиться в любой части тела. | Отек чаще бледный, напряженный, отсутствует зуд и покраснение, не остается ямки после надавливания. | Не сопровождается крапивницей. |
| Отек Квинке без найденных причин | См. аллергический отек Квинке | Крапивница возникает в 50% случаев | ||
Симптомы отека Квинке в зависимости от места возникновения
| Место отека | Симптомы | Внешние проявления |
| Отек гортани, языка. | Самое опасное осложнение отека Квинке. Симптомы: нарушение глотание, першение, кашель, нарастающая хрипота, затрудненное дыхание, дыхательная недостаточность. |  |
| Отек в области легких | Выпот жидкости плевральную полость: кашель, боль в груди. |  |
| Отек стенки кишечника | Боли в области живота, рвота, диарея. |  |
| Отек мочевыводящих путей | Задержка мочи |  |
| Отек мозговых оболочек | Головная боль, возможны судороги, нарушение сознания. |  |
Первая неотложная помощь при отеке Квинке

Нужно ли вызывать скорую?
Скорую помощь необходимо вызывать при любом случае отека Квинке. Особенно если это первый эпизод.
Показания к госпитализации:
- Отек языка
- Затрудненное дыхание, вызванное отеком дыхательных путей.
- Отек кишечника (симптомы: боли в области живота, диарея, рвота).
- Отсутствие или незначительный эффект от лечения в домашних условиях.
Чем помочь до приезда скорой помощи?
- Освободить дыхательные пути
- Проверить наличие дыхания
- Проверить пульс и давление
- При необходимости выполнить сердечно-легочную реанимацию. см. Первая помощь при анафилактическом шоке.
- Ввести медикаменты
Тактика медикаментозного лечения при неаллергическом отеке Квинке и при аллергическом немного отличается. Учитывая тот факт, что неаллергический отек Квинке плохо реагирует на основные медикаменты (адреналин, антигистаминные средства, глюкокортикоидные препараты) применяемы для лечения острых аллергических реакций. Однако как показывает практика лучше начать именно с этих медикаментов, особенно если случай отека Квинке впервые выявлен и еще не определена его точная причина.
- Адреналин
- Гормоны
- Антигистаминный препарат
Препараты вводятся в определенной последовательности. В начале, всегда вводится адреналин, затем гормоны и антигистаминные средства. Однако при не столь выраженной аллергической реакции достаточно введение гормонов и антигистаминных средств.
- Адреналин
При первых же симптомах отека Квинке следует ввести адреналин. Это препарат выбора при всех аллергических реакция угрожающих жизни.
Куда вводить адреналин?
Обычно на догоспитальном этапе препарат вводится внутримышечно. Лучшее место для введения адреналина, это средняя треть наружной поверхности бедра. Особенности кровообращения в этой области позволяют препарату быстрее распространиться по организму и начать действовать. Однако адреналин может вводиться и в другие части тела, к примеру, в дельтовидную мышцу плеча, ягодичную мышцу и др. Стоит отметить, что в экстренных ситуациях, когда возникает отек в области шеи, языка, адреналин вводят в трахею или под язык. При необходимости и возможности адреналин вводят внутривенно.
Сколько вводить?
Обычно в таких ситуациях существует стандартная доза для взрослых 0,3-0,5 мл 0,1% раствора адреналина, для детей 0,01 мг/кг веса в среднем 0,1-0,3 мл 0,1% раствора. При отсутствии эффекта введение можно повторять каждые 10-15 минут.
В настоящее время существуют специальные приспособления для удобного введения адреналина, в которых доза строго определена и дозирована. Такими приспособлениями являются шприц-ручка EpiPen, устройство звуковой инструкцией по применению Allerjet. В США и странах Европы, такие устройства носит каждый страдающий анафилактическими реакциями и при необходимости самостоятельно могут произвести себе введение адреналина.
Основные эффекты препарата: Снижает высвобождение веществ аллергической реакции (гистамина, брадикинина и др.), повышает артериальное давление, устраняет спазм в бронхах, повышает эффективность работы сердца.
- Гормональные препараты
Для лечения аллергической реакции применяют следующие препараты: дексаметазон, преднизолон, гидрокортизон.
Куда вводить?
До приезда скорой помощи можно ввести медикаменты внутримышечно, в ту же ягодичную область, но по возможности внутривенно. При отсутствии возможности введения с помощью шприца, возможно содержимое ампулы просто вылить под язык. Под языком находятся вены через препарат хорошо и быстро всасывается. Эффект при введении препарата под язык наступает гораздо быстрее чем при введении внутримышечно даже внутривенно. Так как при попадании лекарственного средства в подъязычные вены оно сразу распространяется, минуя печеночный барьер.
Сколько вводить?
- Дексаметазон от 8-до 32 мг, в одной ампуле 4 мг, 1 таблетка 0,5 мг.
- Преднизолон от 60-150 мг, в одной ампуле 30 мг, 1 таблетка 5 мг.
Медикаменты существуют и в таблетках, однако скорость наступления эффекта гораздо ниже, чем при вышеперечисленных методах введения (в/м и в/в). При необходимости гормоны можно принять в виде таблеток в указанных дозах.
Основные эффекты препаратов: снимают воспаление, отек, зуд, повышают артериальное давление, останавливает высвобождение веществ вызывающих аллергические реакции, способствуют устранению бронхоспазма и улучшению работы сердца.
- Антигистаминные препараты
В основном применяются препараты блокирующие Н1-рецепторы (лоратадин, цетиризин, клемастин, супрастин). Однако доказано, что противоаллергический эффект усиливается при сочетании Н1 и Н2 гистаминблокаторов. К блокаторам Н2- рецепторов относятся: фамотидин, ранитидин и др.
Куда вводить?
Лучше ввести препарат внутримышечно, однако и в виде таблеток препараты будут работать, но с более поздним наступлением эффекта.
Сколько вводить?
Супрастин – 2 мл-2%; в таблетках 50 мг;
Клемастин – 1 мл – 0,1%;
Цетиризин — 20мг;
Лоратадин – 10 мг;
Фамотидин – 20-40 мг;
Ранитидин – 150-300 мг;
Основные эффекты препаратов: устраняют отек, зуд, покраснение, останавливают высвобождение веществ запускающих аллергическую реакцию (гистамина, брадикинина и др.).
Медикаменты, применяемые при неаллергическом отеке Квинкес вязанный с понижением уровня С1-ингибитора (наследственный, приобретенный отек Квинке)
Препараты, которые обычно вводятся при госпитализации:
- Очищенный концентрат С1-ингибитора, вводится внутривенно, применяется в странах Европы и США. В РФ пока не применяется.
- В случае отсутствии концентрата С1-ингибитора. Вводят свежезамороженную плазму 250-300 мл, которая содержит достаточное количество С1-ингибитора. Однако в некоторых случаях её применение может усилить обострение отека Квинке.
Препараты, которые возможно ввести самостоятельно до приезда скорой помощи:
- Аминокапроновая кислота 7-10 г в сутки внутрь до полного прекращения обострения. По возможности поставить капельницу в дозе 100-200 мл.
- Эффекты: препарат обладает противоаллергической активностью, нейтрализует действие биологически активных веществ аллергии (бадикинин, калеикреин и др.), снижает проницаемость сосудов, что способствует устранению отека.
- Препараты мужских половых гормонов (андрогены): даназол, станазол, метилтестестерон.
Дозы: даназол 800мг в сутки; станазолол 4-5 мг в сутки, способ приема внутрь или внутримышечно; метилтестестерон 10-25 мг в сутки способ приема, под язык.
Эффекты: данные препараты усиливают выработку С1- ингибитора, тем самым повышая его концентрацию в крови, что устраняет основной механизм развития заболевания.
Противопоказания: беременность, лактация, детский возраст, рак простаты. У детей вместе андрогенов применяют аминокапроновую кислоту.
Что делать при отеке гортани?
 В случае отека гортани, возможно полное закрытие дыхательных путей, при котором медикаментозное лечение не всегда эффективно. В этом случае для спасения жизни можно выполнить прокол или разрез перстнещитовидной связки (крикотириотомия). см. Как обеспечить проходимость дыхательных путей при отеке гортани?
В случае отека гортани, возможно полное закрытие дыхательных путей, при котором медикаментозное лечение не всегда эффективно. В этом случае для спасения жизни можно выполнить прокол или разрез перстнещитовидной связки (крикотириотомия). см. Как обеспечить проходимость дыхательных путей при отеке гортани?
Лечение в больнице
В каком отделении лечат?
В зависимости от тяжести и характера отека пациента направляют в соответствующее отделение. К примеру, пациента направят в реанимационное отделение при тяжелом анфилактическом шоке. При отеке гортани это может быть ЛОР отделение или та же реанимация. В случае отека Квинке средней тяжести не угрожающего жизни, пациент проходит лечение в отделении аллергологии или обычном терапевтическом отделении.
Чем лечат?
При аллергическом отеке Квинке, являющимся частью анафилактической реакции препаратами выбора являются адреналин, глюкокортикоидные гормоны, антигистаминные средства. Кроме того проводят дезинтоксикационную терапию, путем внутривенного введения специальных растворов (реоплюглюкин, рингер лактат, физ. раствор и др.). В случае пищевого аллергена применяются энтеросорбенты (активированный уголь, энтеросгель, белый уголь и др.). Так же проводится симптоматическая терапия в зависимости от возникших симптомов, а именно при затрудненном дыхании применяют средства снимающие спазм бронхов и расширяющие дыхательные пути (эуфилин, сальбутамол и др.)
При неаллергическом отеке Квинке (наследственный, приобретенный отек Квинке), сопровождающимся снижение в крови концентрации ингибитора С1, тактика лечения несколько отличается. В этом случае адреналин, гормоны, антигистаминные средства не являются препаратами первого выбора, так как их эффективность при данных видах отека Квинке не столь высока.
Препаратами первого выбора являются, те которые повышают в крови недостающий фермент (ингибитор С1). К ним относятся:
- Очищенный концентрат С1-ингибитора;
- Свежезамороженная плазма;
- Препараты мужских половых гормонов: даназол, станазолол;
- Антифибринолитические препараты: аминокапроновая кислота, транексамовая кислота.
В случае тяжелого отека гортани и полного закрытия дыхательных путей проводят надрез перстнещитовидной связки, устанавливают специальную трубку для альтернативного пути дыхания (трахеостомия). При тяжелых случаях переводят на аппарат искусственного дыхания.
Длительность пребывания в больнице зависит от тяжести течения заболевания. В среднем при лечении в терапевтическом отделении срок пребывания пациента в стационаре 5-7 дней.
Профилактика отека Квинке
- В случае аллергической причины отека, в первую очередь следует устранить контакт с аллергеном и соблюдать гипоаллергенную диету.
- Лицам, у которых в семье есть случаи отека Квинке, следует с осторожностью принимать ингибиторы АПФ (каптоприл, эналаприл), а так же антагонисты рецепторов ангиотензина II (валсартан, эпросартан). При возникновении эпизодов отека Квинке по причине применения данных медикаментов, следует их заменить, на препараты другой группы.
- Лицам с наследственным отеком Квинке, по возможности следует избегать оперативных вмешательств и травм.
- Для профилактики эпизодов отека Квинке, свя?
