Алгоритм оказания помощи с отеков

Первая помощь при отеке легких важный фактор, оказывающий влияние на дальнейшее лечение, выздоровление. Она позволяет подготовить пациента к медицинским процедурам, не позволяя патологии прогрессировать. Алгоритм проведения помощи основывается на облегчении негативной симптоматики.

Отек легких сопровождается нарушениями функций головного мозга, кислородным голоданием. Данное состояние требует срочной квалифицированной медицинской помощи. В тяжелых случаях возможен летальный исход.
Вкратце про отекание легких
Признаки отека легких можно спутать с симптоматикой других заболеваний. Однако при их возникновении человеку необходима экстренная медицинская помощь.
Общие симптомы заболевания:
- сухой кашель;
- сдавливания, боль в груди;
- бледная кожа;
- проблемы с дыханием;
- спутанность сознания, паника, тревожность;
- повышенный уровень АД;
- тахикардия;
- усиленное потоотделение;
- бронхоспазмы.
Когда в легких накапливается большое количество жидкости, развивается альвеолярный отек. Симптоматика серьезно усугубляется, ее можно ослабить в положении сидя с вытянутыми руками.

Признаки второй стадии:
- хриплость, сильный кашель;
- усиливающаяся одышка;
- клокочущее дыхание;
- интенсивные приступы удушья;
- наблюдается вздутие вен на шейном отделе;
- цианоз кожи;
- значительное учащение сердцебиения (около 160 ударов);
- спутанное сознание;
- снижается уровень АД;
- развивается чувство страха смерти;
- пульс плохо прощупывается;
- наблюдается выделение мокроты разных цветов, пенистой структуры;

Без оказания медицинской помощи возможна кома. Отек с астматическими приступами провоцирует деструкцию тканей дыхательных путей, что в конечном итоге может стать причиной смерти больного.
Статья по теме — отек легких: причины, симптомы, лечение и последствия.
Первая помощь до приезда скорой
Правильные действия помогут нормализовать состояние до приезда скорой. Алгоритм оказания неотложной помощи:
- при появлении астматических приступов вызвать скорую помощь;
- больному нужно принять сидячее или полусидячее положение с опущенными вниз ногами;
- поместить ноги в горячую воду;
- окна открыть, чтобы обеспечить циркуляцию свежего воздуха в помещении;
- расстегнуть, убрать одежду, которая мешает больному дышать;
- измерить уровень АД;
- при сердечном давлении выше 90 мм дать больному таблетку нитроглицерина сублингвально;
- для снижения сердечной нагрузки и задержки венозной крови, на ноги одевают жгуты;
- жгуты накладывают поочередно, они могут находиться на ногах не более 20 минут;
- когда уровень АД придет в норму необходимо избавиться от излишков жидкости в легких при помощи диуретиков;
- провести ингаляции водным раствором спирта (для детей 30%, взрослых 96%) – поможет убрать пенистые выделения.
Действия скорой помощи по приезду и транспортировке пострадавшего
Алгоритм действий медработников, которые приехали на вызов начинается с введения пациенту сильнодействующих обезболивающих средств, например Морфина. Также применяются препараты для нормализации гидростатического давления в легочном круге, мочегонные с нитроглицерином. Для транспортировки больного осуществляются такие манипуляции:
- пациента необходимо положить на спину, чтобы его туловище было слегка приподнято;
- если диуретики не применялись, на ноги нужно наложить турникеты, при этом сохраняя артериальный пульс;
- проведение кислородотерапии (при необходимости в трахею вводят трубку для искусственной вентиляции легких);
- проведение ингаляций с водными растворами спирта;
- каждые полчаса ингаляций, пациент должен дышать обычным воздухом;
- электроотсос применяют для удаления пенистых выделений из верхних отделов легких;
- для устранения тромбов в легочных артериях используют антикоагулянты, способствующие разжижению крови;
- для нормализации сердечного ритма применяют препараты группы сердечных гликозидов;
- если состояние сопровождается приступами тошноты, рвоты, тахикардией желудочков – гликозиды запрещены;
- если отек вызван наркотическими веществами, используют препараты для снижения мышечного тонуса;
- при высоких показателях диастолического давления необходима инъекция нитроглицерина;
- для устранения бронхиальной симптоматики применяют Метилпреднизолон, Дексаметазон;
- при ослабленном сердечном ритме (ниже 50 ударов) применяют Эуфиллин с Атропином;
- при бронхиальной астме используются пентамин, нитропруссид натрия.
Дальнейшее лечение больного
Тактика лечения отека легких подбирается врачом в отделении реанимации, интенсивной терапии. Необходимо регулярно отслеживать показатели пульса, АД, дыхательные способности пациента. Любые медикаменты вводят в организм при помощи катетера.
После купирования отека нужно найти причину, которая его спровоцировала, и подобрать метод лечения.
Обязательным условием является применение антибиотиков, противовирусных средств. Также лечение сопровождается противовоспалительными, отхаркивающими медикаментами с иммуномодуляторами.
Если причина отека – интоксикация, необходимо пройти курс препаратов для устранения симптомов, иногда с применением противорвотных средств. Не исключены мочегонные лекарства в комплексе с курсом нормализации водно-солевого баланса.

Острый отек, вызванный панкреатитом, устраняется при помощи препаратов ослабляющих функции поджелудочной. Лечение проходит комплексно с ферментными медикаментами, препаратами для регенерации некрозных очагов.
- Для устранения астматических симптомов назначают бронхолитики, глюкокортикостероиды, препараты для разжижения мокроты.
- При циррозе печени применяют тиоктовую кислоту.
- При инфаркте миокарда необходим курс бета-андреноблокаторов, ингибиторов ангиотензинпревращающего фермента, лекарств для защиты от образования тромбов.
После удачно проведенного лечения пациенту необходимо на протяжении года регулярно проходить профилактические осмотры, придерживаться рекомендаций лечащего врача.
Отек легких – опасное патологическое состояние, которое без должных медицинских мероприятий может привести к летальному исходу. Для предотвращения негативных последствий важно знать правила оказания первой помощи и как проводиться лечение в целом.
Источник
Отек дыхательных органов – опасное состояние, при котором значительно превышен уровень жидкости. Чаще всего дыхательная недостаточность возникает при сопутствующих сердечных заболеваниях, при аллергии или вдыхании химических реагентов. Спасти пострадавшему жизнь можно, если знать точный алгоритм оказания неотложной помощи при отеке легких.
Дыхательная недостаточность возникает при сопутствующих сердечных заболеваниях, аллергии или вдыхании химических реагентов.
Механизм развития отека
Нарушение функционирования дыхательных путей связано со скоплением жидкости. Это происходит, если она не покидает легочную ткань, а лимфатические сосуды не в состоянии справиться с этим излишком. При развитии патологического состояния наблюдаются сбои в кровообращении органов дыхания. За счет этого кислород в недостаточном количестве поступает в ткани, из-за чего нарушается деятельность внутренних органов.
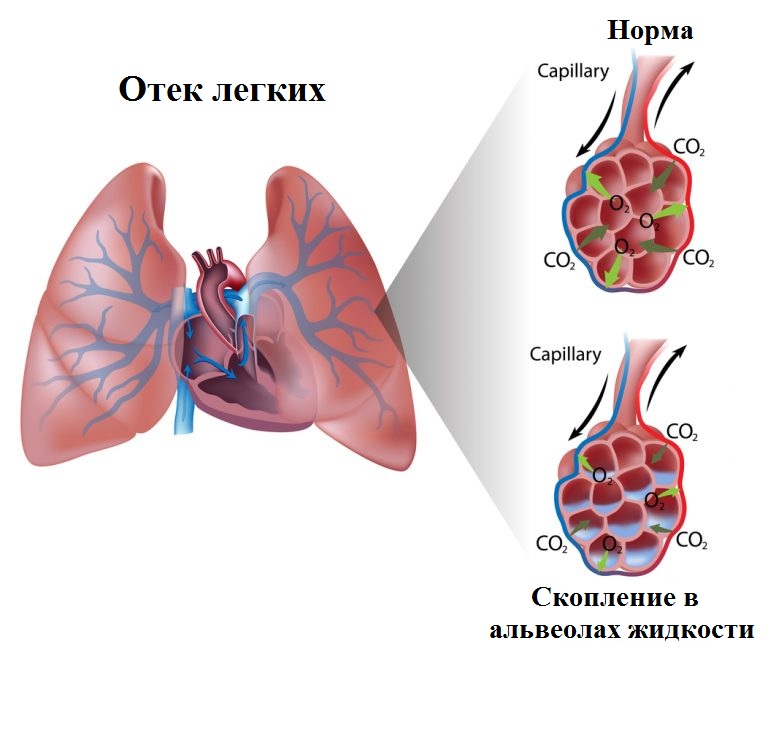
Нарушение функционирования дыхательных путей связано со скоплением жидкости.
Существуют 2 разновидности отека, которые связаны с разными механизмами его образования:
- гидростатический. Характеризуется повышением давления системы кровообращения. Больной в результате этого может не сразу ощутить симптомы. При этом типе жидкость изначально поступает в соединительную ткань и только впоследствии попадет в альвеолу;
- мембранный. Его провоцирует токсическое отравление сосудистых стенок. При этом типе травмы жидкость практически моментально попадает в легкие и вызывает отек.
Любое состояние, при котором развивается гипоксия, опасно для человека и требует экстренной госпитализации в больницу.
Причины развития патологии
Отек легких возникает по нескольким частым причинам. Риск развития опасного состояния увеличивают следующие заболевания:
- сердечные пороки, при которых организм не в состоянии сам контролировать правильную деятельность внутренних органов. Чаще всего речь идет о недостаточности митрального клапана, о стенозе, об артериальной гипертензии, миокардитах и прочих патологиях, связанных с сердечными сбоями;
- сосуды, которые снабжают легкие кровью, закупорены;
- отек часто сопровождается приступом бронхиальной астмы, при котором дыхательные пути закупориваются;

Отек часто сопровождается приступом бронхиальной астмы.
- некоторые болезни почек или печени;
- воспалительные заболевания дыхательных путей (пневмония, воспаление легких и проч.).
Спровоцировать отек могут не только болезни, но и посторонние предметы, которые попали в органы дыхания. Кроме того, опасное состояние вызывает интоксикация. Она связана с вдыханием химических реагентов, неправильным использованием некоторых видов медикаментов, с поражением радиацией или применением наркотических веществ.
Проявляющиеся симптомы
В какой момент появятся первые признаки, зависит от того, развивается ли отек стремительно или имеет затяжной характер. Чаще всего после скопления жидкости симптомы возникают практически сразу. К ним относят следующие проявления:
- в грудной клетке возникает ощущение сдавливания. Дополнительно присоединяется болевой синдром;
- появляется одышка (или сердечная астма). Постепенно состояние пациента ухудшается. Приступы появляются все чаще и становятся затяжными. Становится тяжело делать и вдохи, и выдохи;

Появляется одышка, затрудняется дыхание.
- присоединяется влажный кашель. При покашливании слышны хрипы в области легких;
- при нехватке кислорода сердцебиение становится частым. Также возможно повышение артериального давления, холодный пот;
- дыхание частое и прерывистое, но при этом человек ощущает нехватку воздуха и возникает удушье;
- голова начинает кружиться, сознание постепенно замутняется, появляется ощущение паники;
- из-за дефицита кислорода кожа сначала бледнеет, а при отсутствии помощи – синеет.
Эти симптомы появляются в течение нескольких минут при острой форме отека. При затяжной их можно заметить заранее. Человеку в любом случае требуется немедленная помощь, поскольку приступ грозит летальным исходом.
Оказание помощи при отеке легких
Первая помощь при отеке легкого проводится с соблюдением следующей последовательности действий:
- пациенту нужно помочь занять полусидячее положение, при котором поступление воздуха в дыхательные пути осуществляется легче. Ноги опускают ниже, под спину можно положить подушки для удобства;

Пациенту нужно помочь занять полусидячее положение.
- удалите все предметы, которые могут затруднять дыхание. Галстук ослабьте, давящий бюстгальтер – расстегните. Откройте окно для поступления свежего воздуха;
- если в верхних органах дыхания есть слизь, пена, их требуется удалить. В зависимости от того, находится ли больной в сознании, он может высморкаться самостоятельно. Если он в обмороке, воспользуйтесь аспиратором;
- улучшить самочувствие и немного снизить уровень жидкости в легких помогают спиртовые ингаляции;
- наложите жгут на нижние конечности. Их нельзя использовать больше 15 минут. Следите за тем, чтобы повязки не передавили артерии;
- если у вас есть врачебные рекомендации, то для стабилизации состояния делают инъекции раствора Лазикса, Эуфиллин, Преднизолон.

Для стабилизации состояния делают инъекции раствора Лазикса, Эуфиллин, Преднизолон.
До прибытия бригады скорой помощи не оставляйте пострадавшего одного. Контролируйте дыхание, измеряйте пульс и следите за давлением. Если есть возможность, то показатели стоит зафиксировать, чтобы в дальнейшем предоставить их врачу.
Даже если пациенту становится лучше, требуется его обязательная госпитализация в больницу. Отек опасен развитием многочисленных осложнений, поэтому без медицинской помощи в этом случае не обойтись.
Лечение в условиях стационара
Дальнейшие действия оказывают врачи скорой помощи или больницы после госпитализации больного. Первоначально стараются выяснить причину отека. От этого будут зависеть способы лечения. В комплексной терапии предусмотрены следующие методы:
- используют маску для вдыхания кислорода с содержанием спирта. Увеличивается снабжение тканей кислородом, предотвращается образование пены в легких;
- измеряют давление, а также контролируют сердечный ритм. Именно эти показатели определят список применяемых средств;
- с помощью внутривенного введения в организм доставляют диуретики. Они показаны в тех случаях, когда человек страдает от сопутствующих заболеваний почек либо печени;
- при болевом синдроме назначают анальгетики.
Дальнейшее лечение зависит от причин, вызвавших ухудшение самочувствия.
При первых признаках патологии требуется немедленно вызвать медиков. До их приезда важно оказать пациенту первую помощь при отеке легкого. Симптомы опасного состояния нельзя игнорировать – получасовой приступ может привести к летальному исходу.
Оценка статьи:
Загрузка…
Источник
1. Срочно вызвать врача (скорую помощь).
2. Прекратить введение аллергена. При пищевой аллергии — внутрь солевое слабительное, энтеросорбенты, выполнить очистительную клизму, промывание желудка. В случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
3. Успокоить пациента.
4. Обеспечить доступ свежего воздуха, проводить ингаляцию кислорода при необходимости.
5. Контролировать состояние пациента.
6. Обеспечить венозный доступ, приготовить и ввести по назначению врача лекарственные препараты:
· преднизолон 60 — 150 мг внутривенно (детям — из расчета 2 мг на 1 кг массы тела),
· тавегил (клемастин) 2 мг (2 мл), или димедрол 1% раствор — 1 мл внутривенно или внутримышечно,
· при развитии отека гортани немедленно ввести раствор адреналина 0,1% внутримышечно 0,3 — 0,5 – 0,8 мл;
7. Госпитализировать в стационар.
Анафилактический шок (АШ) – острая тяжёлая системная угрожающая жизни реакция гиперчувствительности, сопровождающаяся выраженными нарушениями гемодинамики (согласно международным рекомендациям: снижение систолического АД ниже 90 мм.рт.ст или на 30% от исходного уровня), приводящими к недостаточности кровообращения и гипоксии во всех жизненно важных органах.
Наиболее частые причины анафилактического шока
· Лекарственные препараты – 34%
· Яд насекомых (ужаления перепончатокрылыми (пчелами, шмелями, шершнями, осами) — 24%
· Пищевые продукты (у детей — орехи, арахис, ракообразные, рыба, молоко и яйца, у взрослых – ракообразные) -18%
· Физическая нагрузка (бег, быстрая ходьба, катание на велосипеде, на лыжах и др.). Причины и механизмы его развития изучены недостаточно) — 8%
· Латекс (входящий в состав перчаток, катетеров, дренажей, пломб, бандажей и других медицинских и бытовых изделий) — 8%
· Аллерген специфическая иммунотерапия (АСИТ) – 1%
· Причина неизвестна – 7%
По клиническим проявлениям разделяют следующие варианты АШ:
1. Типичный вариант – гемодинамические нарушения часто сочетаются с поражением кожи и слизистых (крапивница, ангиоотек), бронхоспазм.
2. Гемодинамический вариант – на первый план выступают гемодинамические нарушения.
3. Асфиксический вариант – преобладают симптомы острой дыхательной недостаточности.
4. Абдоминальный вариант — преобладают симптомы поражения органов брюшной полости.
5. Церебральный вариант – преобладают симптомы поражения центральной нервной системы.
Информация, позволяющая заподозрить анафилактический шок
· внезапное ухудшение состояния пациента через 1 – 30 минут после воздействия аллергена;
· кожные симптомы: бледность, цианоз, акроцианоз, похолодание конечностей, внезапное ощущение жара, зуд, возможно появление крапивницы, отека Квинке;
· сердечно-сосудистые симптомы: тахикардия, аритмия, боли в области сердца, снижение АД до критических цифр;
· респираторные симптомы: чувство стеснения в груди, осиплость голоса, свистящее дыхание, кашель, одышка;
· неврологические симптомы: беспокойство, чувство страха, быстро сменяющееся угнетением сознания, вплоть до его потери, возможны судороги;
· желудочно – кишечные симптомы: резкие боли в животе, тошнота, рвота.
Алгоритм оказания неотложной помощи при развитии анафилактического шока:
1. Срочно вызвать врача, реанимационную бригаду (если это возможно) или скорую медицинскую помощь через третье лицо.
2. Прекратить поступление предполагаемого аллергена.
— При выполнении внутримышечной или подкожной инъекций прекратить введение препарата, убрать иглу.
— При внутривенной инъекции – прекратить введение препарата, сохранить венозный доступ!
— В случае введения лекарственного средства или ужаления в конечность выше места введения необходимо наложить венозный жгут для уменьшения поступления препарата в системный кровоток. Приложить лед к месту инъекции лекарственного средства.
3. Уложить пациента с приподнятым ножным концом на 15-20º, голову повернуть набок для профилактики аспирации и асфиксии. Если у пациента есть зубные протезы, их необходимо удалить. Нельзя поднимать пациента или переводить его в положение сидя, так как это в течение нескольких секунд может привести к фатальному исходу.
4. Контролировать состояние пациента (АД, пульс, частоту дыхательных движений). При отсутствии возможности подсоединить монитор измерять АД, пульс вручную каждые 2–5мин.
5. Обеспечить поступление свежего воздуха или ингалировать кислород (6–8 л/мин) (по показаниям). Кислород поступает через маску, носовой катетер или через воздуховодную трубку, которую устанавливают при сохранении спонтанного дыхания и отсутствии сознания.
6. До прихода врача обеспечить венозный доступ, приготовить лекарственные препараты, входящие в состав противошокового набора (приложение 1):
· как можно быстрее ввести внутримышечно 0,1% раствор адреналина 0,3- 0,5 мл (общая доза 2,0 мл) в середину передне-латеральной поверхности бедра или дельтовидную мышцу под контролем АД, при необходимости – повторно через 5-15 мин. В случае развития АШ раствор адреналина гидрохлорида 0,1% — препарат выбора, все остальные лекарственные средства и лечебные мероприятия рассматриваются как вспомогательная терапия.
· раствор для инфузий – 5,0 – 10,0 мл/кг первые 5 -10 минут, затем внутривенно капельно (0,9% раствор натрия хлорида, полиглюкин);
· преднизолон начиная с 90-150 мг (до 1000 мг) внутримышечно или внутривенно струйно (предотвращает рецидив АШ в позднюю стадию через 4-6 часов);
Для симптоматической помощи по назначению врача вводить:
· мезатон 1% р-р 1 мл в/в струйно;
· допамин 200 мг на 400 мл 5%-ной глюкозы (при сохраняющейся артериальной гипотензии, после восполнения ОЦК до достижения систолического АД>90 мм рт.ст) в/в капельно со скоростью 2-20 мкг/кг/мин;
· при бронхоспазме: эуфиллин 2,4% р-р 10-20 мл в/в струйно медленно или 1 — 2 дозы сальбутамола (беротека) (предпочтительно через небулайзер) с интервалом 20 минут, не более 8 доз;
· атропин 0,1% р-р – 0,5 мг подкожно (при брадикардии);
· тавегил (клемастин) 0,1%- 2 мл (2 мг), супрастин 2 мл ( только после стабилизации гемодинамики).
7.Быть готовым к проведению сердечно-легочной реанимации. Взрослым компрессию грудной клетки (непрямой массаж сердца) необходимо проводить с частотой 100–120 в минуту на глубину 5–6 см.
8. Транспортировать пациента в отделение реанимации.
Почечная колика
Информация, позволяющая заподозрить приступ почечной колики:
— У пациентов, страдающих мочекаменной болезнью, возникают приступообразные одно-, двусторонние боли в поясничной области, отдающие в пах, бедро, мошонку, область промежности.
— Боль сопровождается тошнотой, рвотой, вздутием живота, беспокойством пациента.
Алгоритм оказания неотложной помощи при приступе почечной колики:
1. Вызвать врача или скорую помощь, поскольку пациент нуждается в неотложной помощи.
2. Провести беседу с пациентом, успокоить его, получить согласие на оказание неотложной помощи (обеспечение прав пациента).
3. Обеспечить пациенту правильное положение – уложить для обеспечения физического и психологического покоя пациента.
4. Исключить прием жидкости, пищи, алкоголя.
5.Приготовить препараты и по назначению врача ввести для адекватного обезболивания ненаркотические анальгетики в комбинации со спазмолитиками (вводить в положении пациента лежа под контролем АД):
· метамизол натрия внутривенно медленно 2 мл со скоростью 1 мл в минуту,
· можно использовать баралгин М 2- 5 мл внутривенно медленно со скоростью 1 мл в минуту,
· ревалгин 2 мл внутривенно медленно со скоростью 1 мл в минуту,
· кеторолак внутривенно 30 мг (1 мл) медленно или в/м,
· дротаверин внутривенно медленно, 40-80 мг (2% раствор — 2-4 мл) в разведении на 10 мл 0,9% хлорида натрия, нитроглицерин 1/2 таблетки под язык или 1 доза аэрозоля.
6. До приезда скорой помощи контролировать состояние пациента: сознание, пульс, АД, дыхание, диурез.
Коматозные состояния
Кома – это бессознательное состояние с глубоким торможением функций коры и подкорковых структур головного мозга, проявляющееся расстройством рефлекторной деятельности, кровообращения и дыхания.
Комы любой этиологии характеризуются одинаковой симптоматикой: потеря сознания и исчезновение чувствительности, рефлексов, тонуса скелетной мускулатуры, расстройство функций сердечно-сосудистой системы, метаболизма. При комах отсутствует реакция на внешние раздражители.
Гипергликемическая кома развивается постепенно. Можно выделить симптомы — предвестники, такие как:
-вялость, выраженная утомляемость, потеря аппетита
-рвота
-жажда
-полиурия
-адинамия
-снижение АД, тахикардия
Эти симптомы нарастают постепенно, в течение нескольких дней.
При развитии комы:
-Кожа сухая, холодная, слизистые сухие, губы потрескавшиеся
-тургор кожи снижен
-тонус глазных яблок резко снижен («мягкие» глазные яблоки)
-дыхание шумное, глубокое
— появление в выдыхаемом воздухе запаха ацетона
Алгоритм оказания неотложной помощи при развитии гипергликемической комы:
1. Зафиксировать время.
2. Вызвать врача/скорую помощь через третье лицо.
3. Придать пациенту устойчивое боковое положение, снять зубные протезы для профилактики аспирации, асфиксии.
4. Проверить проходимость дыхательных путей.
5. Контролировать состояние пациента (сознание, пульс, АД, ЧДД).
6. Обеспечить регистрацию ЭКГ (по возможности).
7. Обеспечить венозный доступ.
8. Определить уровень сахара крови из пальца глюкометром при его наличии или вызвать лаборанта.
9. До прихода врача приготовить систему для внутривенного введения, шприцы, иглы, жгут, инсулин (простой), изотонический раствор натрия хлорида.
Гипогликемическая кома развиваетсявнезапно. Предвестники — гипогликемическое состояние – уровень сахара по глюкометру ниже 3,9 ммоль/л.
Гипогликемию могут спровоцировать:
— прием некоторых сахароснижающих препаратов
— длительная физическая активность
— пропуск приема пищи
— алкоголь
Признаки гипогликемического состояния:
-страх, тревожное беспокойство
-повышенная потливость
-чувство голода без жажды
-головная боль
-возбуждение, дезориентация, оглушенность
-тремор
При прогрессировании сознание утрачивается – развивается гипогликемическая кома:
-кожные покровы влажные
-тургор кожи не изменен
-тонус глазных яблок неизменен (нормальный)
-дыхание поверхностное
-могут развиться судороги
Алгоритм оказания неотложной помощи при развитии гипогликемического состояния (пациент в сознании):
1. Зафиксировать время.
2. Вызвать врача через третье лицо.
3. Обеспечить прием одного из перечисленных легкоусвояемых углеводов в количестве 2 ХЕ:
· 4-5 кусков сахара или 4 чайные ложки сахара (предпочтительно в растворенном виде)
· 1.0-1.5 столовых ложки меда (втереть в десну) или варенья;
· 200 мл сладкого фруктового сока (например, виноградного);
· 100мл сахаросодержащего газированного напитка (лимонад).
4. Контролировать состояние пациента.
5. При отсутствии эффекта через 2-5 мин повторить прием углеводов.
6. После купирования гипогликемии обеспечит прием медленноусвояемых углеводов (хлеб, каша, пюре) 1-1,5 ХЕ для профилактики повторного приступа.
7. Определить уровень сахара в крови из пальца глюкометром при его наличии или вызвать лаборанта.
Алгоритм оказания неотложной помощи при развитии гипогликемической комы:
1. Зафиксировать время.
2. Вызвать врача/скорую помощь через третье лицо.
3. Придать пациенту устойчивое боковое положение, снять зубные протезы для профилактики аспирации, асфиксии.
4. Проверить проходимость дыхательных путей.
5. Контролировать состояние пациента (сознание, пульс, АД, ЧДД).
6. Обеспечить регистрацию ЭКГ (по возможности).
7. Обеспечить венозный доступ.
8. Определить уровень сахара крови из пальца глюкометром при его наличии или вызвать лаборанта.
9. Приготовить и по назначению врача ввести лекарственные препараты:
· 40% раствор глюкозы20-40-60 мл внутривенно струйно (0,2-0,5 мл/кг), но не более 120 мл из-за угрозы отека мозга или глюкагон внутримышечно, подкожно 1,0-2,0 мг.
· если необходимо дальнейшее введение глюкозы, её вводят в убывающей концентрации 20-10-5% раствор.
Судорожный синдром
Судороги — это внезапные приступы клонико-тонических, непроизвольных и кратковременных сокращений скелетных мышц, сопровождающиеся потерей сознания.
Причины: эпилепсия, острый период черепно-мозговой травмы, инсульт, эклампсия, гипогликемия, алкогольная интоксикация, острая дыхательная недостаточность, столбняк, ОНМК, отравления, острый инфаркт миокарда .
Информация, позволяющая заподозрить приступ судорог:
— внезапная потеря сознания
— судороги клонические, тонические, клонико-тонические
— цианоз лица, зрачки расширены, не реагируют на свет, шумное хриплое дыхание, пена у рта.
Алгоритм оказания неотложной помощи при судорожном синдроме:
1. Вызвать врача/скорую помощь для оказания квалифицированной медицинской помощи.
2. Уложить пациента в устойчивое боковое положение для предупреждения аспирации рвотными массами и западения языка.
3. Под голову пациента положить подушку для предупреждения травмы головы.
4. Не надо стараться разжать пациенту челюсти и вставить какой-либо предмет между зубов – это повышает риск травмы.
5. Обеспечить доступ свежего воздуха для профилактики гипоксии.
6. По назначению врача приготовить лекарственные препараты:
— 0,5 % раствор реланиума – 2мл внутримышечно или внутривенно струйно, при отсутствии эффекта можно повторить трижды с интервалом в 5 минут.
при подозрении на абстинентный синдром — раствор витамина В1 5% — 2мл внутривенно струйно.
— 40% раствор глюкозы 20 -40-50 мл.
7.По окончании судорожного приступа очистить ротовую полость от слюны, удалить зубные протезы и другие посторонние предметы.
8. Контролировать состояние пациента.
Источник
